O acesso fácil à ecocardiografia (ECOCG) e o seu uso extensivo e repetido (como acontece em Portugal) facilitará atualmente o diagnóstico precoce dos mixomas cardíacos (MC).
ObjetivoReavaliar os perfis clínico e anatomopatológico dos MC à luz das actuais condições diagnósticas.
Material e métodosEstudo retrospetivo de 40 doentes (dts) consecutivamente propostos para cirurgia (entre janeiro 2003 e janeiro 2010), com o diagnóstico confirmado histologicamente de MC – 26 dts do sexo feminino (F) e 14 do sexo masculino (M), com idade média de 64 ± 12 anos (12-81; 53% com > 65 anos, 43% com > 70 anos); 39 dts foram operados (um dt inoperável, por sequelas neurológicas major). Efetuou-se a revisão das características clínicas dos dts, dos protocolos operatórios e do seguimento (1-76 meses, com ECOCG seriada) dos sobreviventes, e ainda dos dados histológicos.
Resultados1) Incidência aparente de 2,6 casos/milhão/ano; relação F/M (global) = 1,9:1; relaçãoF/M (dts com > 65 anos) = 1,3:1 (sobreponível à da população geral). 2) Localização: aurícula esquerda (AE) em 92,5% dts; inserção na fossa ovalis do SIA (AE) em 53% dts (apenas 57% dos MC da AE) e fora do SIA em 30% dts. Tamanho médio=4,6×3,7cm. 3) Dts assintomáticos – 48% (MC séssil e/ou com inserção atípica em 74% dos casos; 63% com dimensão > 3×3cm), sendo 61% nos últimos 25 meses; 23% com sintomas constitucionais (MC sempre muito volumoso – média de 6,7×5,1cm), 35% com sintomas hemodinâmicos/obstrutivos e 15% com fenómenos embólicos (83% dts com MC viloso; todos com localização atípica; 83% com MC volumoso). 4) Presença de patologia da válvula mitral (VM) relacionada diretamente com o MC em 20% dts, resultando em insuficiência mitral moderada/grave, com indicação para cirurgia VM associada, em 13% dts. 5) Comorbilidades significativas em 69% dts. 6) Protocolo operatório: excisão simples - 74% dts; septoplastia/atrioplastia associada à excisão alargada da base do MC – 26% dts; cirurgia combinada (ressecção do MC + outros procedimentos) – 28% dts. Complicações pós-operatórias significativas: 38% dts. Mortalidade hospitalar global: 10% (4 dts); mortalidade pós-operatória global=7,7% (3 dts; 2,6% aos 30 dias). 7) Seguimento pós-operatório (100% dts; média de 30 meses, 44% com mais de 2 anos): mortalidade tardia – 5,6% (2 dts); ausência de recorrência de MC.
Conclusões1) O MC tem uma incidência superior à estimada na bibliografia clássica e afeta maioritariamente dts com mais de 65 anos. O proclamado predomínio no sexo feminino desaparece acima dos 65 anos. 2) Atualmente, a maioria dos MC apresenta-se na forma assintomática, como consequência de um diagnóstico muito mais precoce. 3) O MC associa-se diretamente a patologia valvular mitral merecedora de correção cirúrgica em mais de 10% dos casos e tem uma mortalidade pós-operatória relevante, marcada pela influência das comorbilidades.
Easy access to echocardiography and its extensive and repeated use (as is the case in Portugal) now facilitates the early diagnosis of cardiac myxoma (CM).
ObjectiveTo re-evaluate the clinical and pathological profile of CM under current diagnostic conditions.
MethodsWe performed a retrospective study of 40 patients consecutively referred for surgery (between January 2003 and January 2010) with a histologically-confirmed diagnosis of CM – 26 female (F) and 14 male (M), with a mean age of 64±12 years (range 12-81; 53% over 65, 43% over 70); 39 patients were operated (one was not operable due to major neurological deficit). Clinical characteristics, surgical protocols, follow-up records of survivors (range 1-76 months, with serial echocardiograms), and histological data were reviewed.
ResultsThe apparent incidence was 2.6 cases/million/year; the overall F/M ratio was 1.9:1 (1.3:1 in those aged over 65, similar to the general population). The CM was located in the left atrium (LA) in 92.5%, with insertion in the fossa ovalis of the interatrial septum (IAS) in 53% (only 57% of LA myxomas), and outside the IAS in 30%. The mean size was 4.6 x 3.7cm. Asymptomatic tumors occurred in 48% of the total population (sessile and/or atypically inserted in 74%; 63% of large size, over 3 x 3cm), 61% were in patients referred in the last 25 months of the study; 23% of patients showed constitutional symptoms (all with very large CMs – mean 6.7 x 5.1cm), 35% had hemodynamic/obstructive symptoms, and 15% presented with embolic events. There was evidence of CM-related mitral valve (MV) disease in 20% of patients, resulting in moderate to severe mitral regurgitation requiring associated MV surgery in 13%. Significant comorbidities were present in 69%. Surgical procedures included simple excision in 74%; septoplasty/atrioplasty associated with extensive resection of the insertion site in 26%; and combined surgery (CM excision plus other procedures) in 28%. There were significant postoperative complications in 38%. In-hospital mortality was 10%; postoperative mortality was 7.7%. Mean follow-up was 30 months (100% of survivors, 44% for >2 years); late mortality was 5.6% and no CM recurrences were observed.
Conclusions(1) CM has a higher incidence than described in the literature and mainly affects patients aged over 65; the reported predominance of female patients disappears after the age of 65. (2) Most CM cases are now asymptomatic at presentation as a result of earlier diagnosis. (3) CM is the cause of MV disease requiring surgical correction in more than 10% of cases, and is associated with significant postoperative mortality, mainly due to the presence of comorbidities.
Classicamente, os mixomas cardíacos (MC) são referidos como tendo uma incidência de 0,5 casos/milhão de habitantes/ano1, serem sintomáticos em 75 a 90% dos casos2–6 – com sintomas constitucionais em 30 a 90% dos doentes4,6, fenómenos embólicos em 16 a 50% dos MC2,6 e sintomas hemodinâmicos/obstrutivos em 40 a 60% dos casos2,3,6 – serem mais frequentes no sexo feminino e inserirem-se na fossa ovalis (face auricular esquerda) do septo interauricular (SIA) em 64 a 85% dos doentes2,7. Já quanto à idade média dos doentes na altura do diagnóstico, verifica-se alguma discrepância: uma visão americana (A.P. Burke et al., 2001-2007; B. McManus et al., 2008) refere que a grande maioria dos doentes se apresenta entre os 30 e os 60 anos (com uma idade média à volta dos 50 anos)1–3, enquanto uma visão europeia (G. Thiene et al., 2009) assinala que o pico ocorre acima dos 60 anos6.
O acesso fácil à ecocardiografia e o seu uso extensivo e repetido (como acontece em Portugal), sobretudo em doentes hipertensos e/ou diabéticos, facilitará atualmente o diagnóstico precoce dos MC.
ObjetivoO objetivo deste estudo é reavaliar os perfis clínico e anatomopatológico dos MC à luz das atuais condições diagnósticas.
Material e métodosTrata-se de um estudo observacional retrospetivo de 40 doentes consecutivamente propostos para cirurgia, entre janeiro de 2003 e janeiro de 2010 (85 meses), com o diagnóstico (confirmado histologicamente) de MC – 26 doentes do sexo feminino (F) e 14 do sexo masculino (M), com idade média de 64±12 anos (limites de 12 e 81 anos; 53% com mais de 65 anos e 43% com mais de 70 anos). Durante os primeiros 60 meses do estudo, foram enviados para cirurgia 22 doentes, sucedendo o mesmo com 18 só ao longo dos últimos 25 meses. 39 doentes foram operados (sendo que 18 de entre eles – correspondendo a 45% do total – o foram apenas ao longo dos últimos 25 meses do período de recrutamento) e o diagnóstico de MC confirmado por exame anatomopatológico das peças operatórias; uma doente foi considerada inoperável devido a sequelas neurológicas major (tratava-se de um caso de MC revelado por embolia sistémica múltipla, com acidente vascular cerebral (AVC) major e oclusão da bifurcação da aorta abdominal), mas o diagnóstico de MC foi confirmado por exame anatomopatológico da peça de embolectomia de emergência da aorta. Efetuou-se a revisão das características clínicas dos doentes, dos protocolos operatórios e das fichas do seguimento clínico pós-operatório (1-76 meses, envolvendo revisão ecocardiográfica seriada de 1/1 ou 2/2 anos) dos sobreviventes. Procedeu-se à revisão dos dados anatomopatológicos existentes em arquivo.
Métodos estatísticosFoi usado o teste exato de Fisher, para análise de variáveis descontínuas.
ResultadosNo período que antecede o nosso estudo, entre 1985 e o final de 2002, o número médio anual de casos de MC internados no nosso Serviço de Cirurgia Cardiotorácica foi de 2,3 casos por ano (com uma variação de 0 a 5 doentes por ano). Ao longo do período subsequente, correspondente ao presente estudo, o número médio de propostas para cirurgia aumentou drasticamente para 5,6 casos por ano (com uma variação de 3 a 9), mesmo tendo em consideração que se verificou simultaneamente um aumento significativo da área de referenciação de doentes para o nosso Serviço.
Considerando as características demográficas da área geográfica atualmente servida pelo nosso Serviço (correspondendo a um terço da Grande Lisboa e abrangendo ainda zonas importantes de vários distritos a norte e a sul do Tejo, com uma população global de cerca de 2 500 000 de residentes), obtemos, para o período de 2003-2009, uma incidência global aparente de 2,6 casos de MC por milhão de habitantes e por ano. Se atendermos apenas aos primeiros 60 meses do período de recrutamento de doentes, a incidência aparente teria sido de 1,8 casos por 1 000 000 e por ano; considerando agora o recrutamento durante os últimos 25 meses do período de estudo, a incidência aparente quase duplica, passando para 3,5 casos por 1 000 000 e por ano.
A relação F/M global, na série de casos de MC objeto deste estudo é de 1,9:1, mas desce para 1,3:1 nos doentes com mais de 65 anos (valor praticamente sobreponível ao que se regista na população geral: 1,4:1)8.
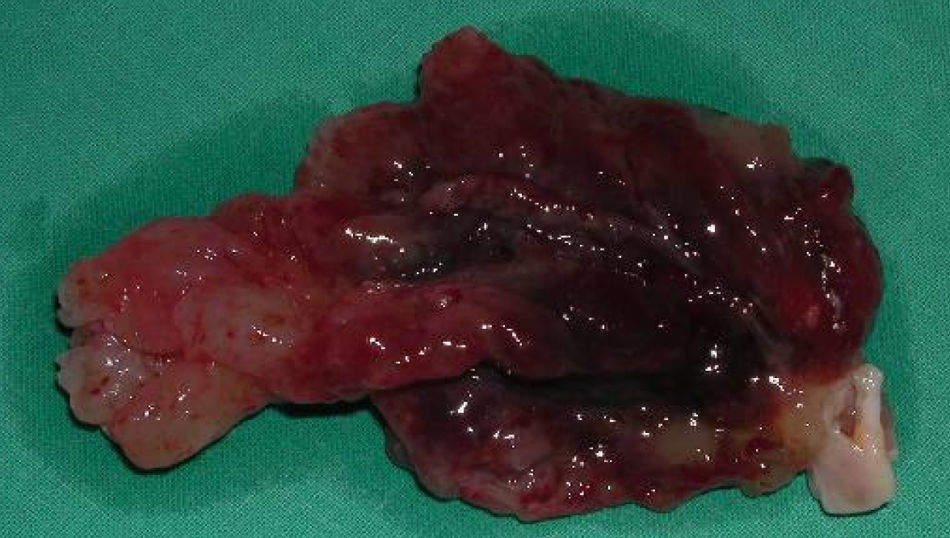
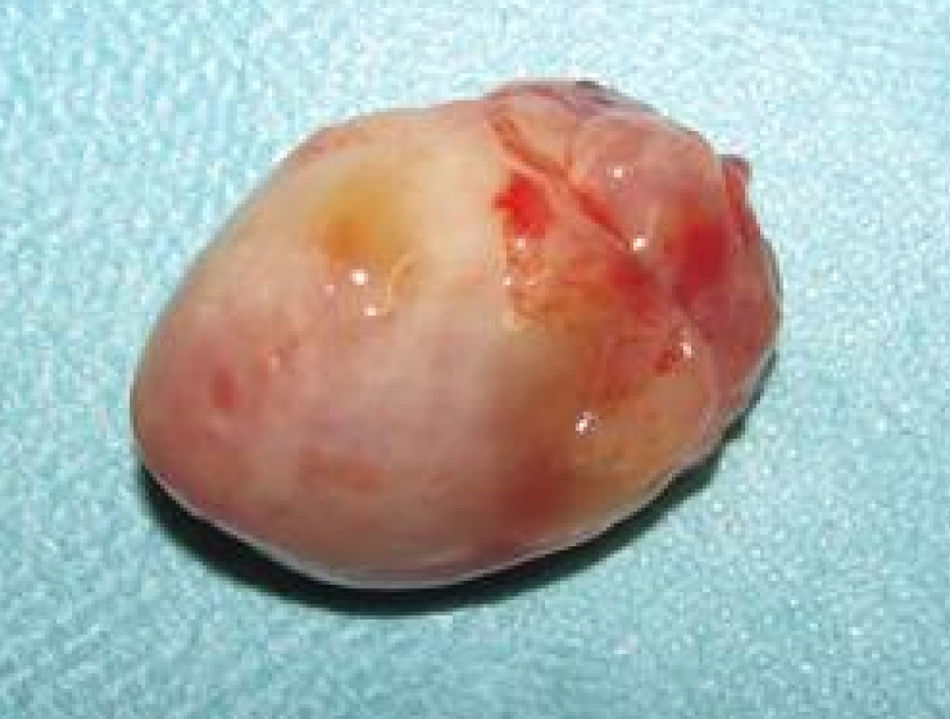
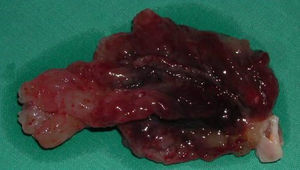
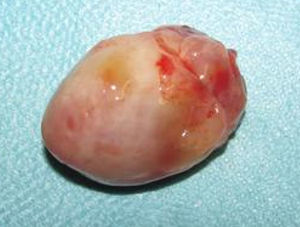
Dados anatómicosO MC localizava-se na aurícula esquerda em 92,5% dos casos (37 doentes), na aurícula direita em 2 doentes (5%) e no ventrículo esquerdo (com inserção no músculo papilar posterior da válvula mitral) em um doente (2,5%). A inserção ocorria na fossa ovalis do SIA (face auricular esquerda) em 53% dos casos (mas apenas 57% dos casos de MC da aurícula esquerda apresentavam esta inserção dita típica) e registava-se fora do SIA em 30% dos doentes. O pedículo do MC era curto e largo ou inexistente (MC séssil) em 16 doentes (40% dos casos). Macroscopicamente, o MC apresentava características vilosas (com substrato anatomopatológico papilar ou pseudopapilar) em 35% dos doentes (14 casos) – Figura 1; nos restantes, revelava-se como um tumor ovoide ou esférico, de superfície lisa (Figura 2). O tamanho médio do tumor era de 4,6 x 3,7 centímetros.
Manifestações clínicasCerca de metade dos doentes era assintomática (19 doentes, 48% dos casos) aquando do diagnóstico de MC. Todavia, a prevalência de doentes assintomáticos sobe radicalmente de 36% (8/22 doentes), ao longo dos primeiros 60 meses do estudo, para 61% (11/18 doentes) durante os últimos 25 meses de recrutamento de doentes. Nos doentes assintomáticos, o diagnóstico foi efetuado por ecocardiografia transtorácica dita «de rotina» em 15/19 casos (e confirmado por ecocardiografia transesofágica num doente e por ressonância magnética nuclear cardíaca noutros 2), por ecocardiografia transesofágica «dirigida» em 2 doentes (durante a avaliação de estenose aórtica em um doente, e no decurso da investigação de um AVC embólico – por embolia cruzada – noutro doente) e por tomografia axial computadorizada torácica em 2 doentes (a) durante a investigação de uma situação de tosse crónica – decorrente, afinal, de refluxo gastroesofágico grave num doente de 75 anos com fibrilhação auricular crónica «assintomática», até então considerada idiopática; b) durante a investigação de um caso de doença pulmonar obstrutiva crónica, complicada por hemoptises, num homem de 60 anos). Nestes casos assintomáticos, o MC era, todavia, volumoso (com dimensões superiores a 3 x 3 centímetros) em 63% dos doentes, e era séssil ou equivalente (não móvel, com pedículo curto e largo) em 53% dos casos (10 doentes); o MC era pediculado com inserção dita atípica (fora da face auricular esquerda da fossa ovalis do SIA) em 3 destes doentes (16% dos casos); só 26% (5/19 casos) dos doentes com MC assintomático apresentavam um tumor pediculado, móvel e com inserção típica.
Vinte e três % dos doentes (9 casos) apresentavam sintomas constitucionais (cansaço fácil, astenia, adinamia, febrícula intermitente, anorexia, perda de peso) ou sinais equivalentes (evidência de anemia normocítica ligeira, elevação da velocidade de sedimentação e/ou da proteína C reativa), não explicáveis pelas eventuais comorbilidades, com uma duração entre alguns meses e cerca de 3 anos; todos tinham um MC muito volumoso (tamanho médio de 6,7 x 5,1 centímetros). Ocorreram sintomas hemodinâmicos/obstrutivos em 35% dos doentes (14 casos), com uma duração oscilando entre 24 horas (como na doente revelada por fibrilhação auricular paroxística) ou alguns dias (como na doente revelada por insuficiência ventricular esquerda aguda em consequência de regurgitação mitral aguda grave, determinada por rutura de cordas) e mais de um ano. Fenómenos embólicos surgiram em apenas 15% dos casos (6 doentes); todos os casos ocorreram em doentes com MC de inserção dita atípica, sendo o tumor volumoso em 83% (5/6 casos) e com características vilosas também em 83% dos doentes (5/6 casos); em 5 dos 6 doentes, os fenómenos embólicos foram as manifestações clínicas iniciais do MC (sendo o tumor volumoso em 4 destes 5 casos).
Em 6 doentes (15%) – 5 dos quais com idade superior a 70 anos – houve evidência ou suspeita clínica de arritmias (englobadas clinicamente no grupo dos sintomas hemodinâmicos, desde que fossem sintomáticas): houve evidência de fibrilhação auricular em 3 doentes (paroxística em um; mantida em 2, sendo crónica num deles, com evolução superior a um ano), todos com patologia valvular diretamente relacionada com o MC; em 3 outros doentes, houve suspeita forte (não documentada eletrocardiograficamente) da ocorrência recorrente de salvas de taquiarritmia paroxística (auricular?). Em um terço dos casos (dois doentes), as manifestações arrítmicas foram os únicos sintomas apresentados pelo MC. O eletrograma auricular revelou-se anormal (padrão de bloqueio intra-auricular) em apenas dois dos cinco doentes com ritmo sinusal de base. O MC inseria-se no SIA em 4 doentes e no anel mitral ou na sua vizinhança nos restantes dois casos.
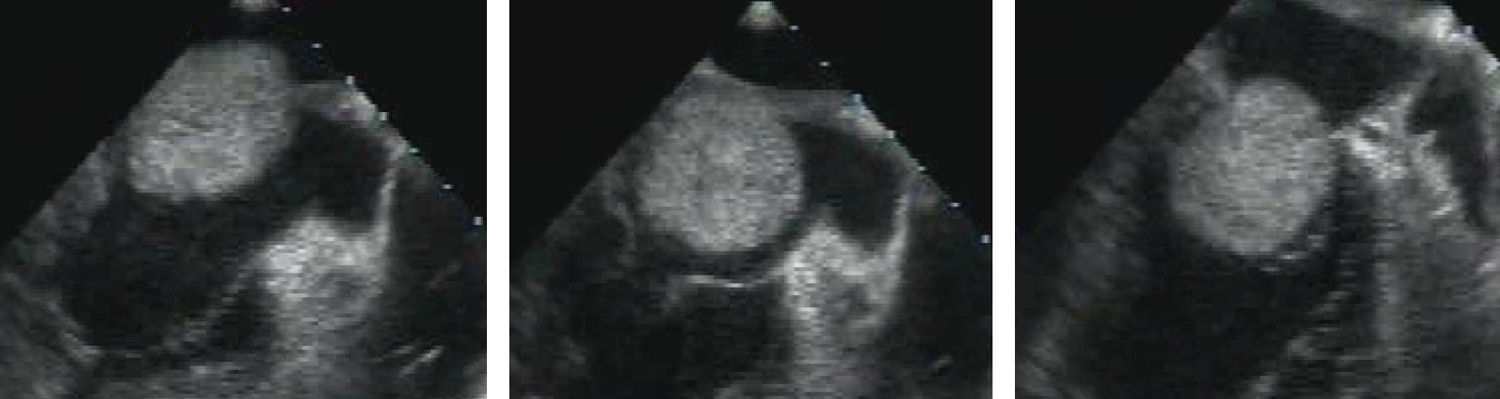
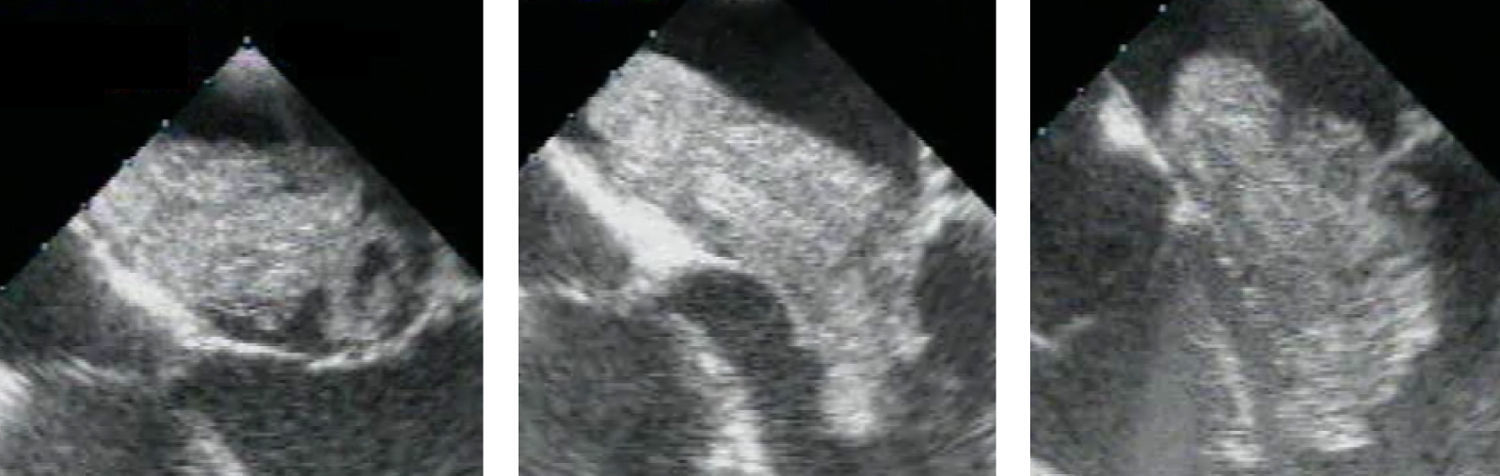
Patologia valvular diretamente relacionada com o mixomaEm 20% dos casos (oito doentes, com uma idade média de 63 anos mas com um perfil etário heterogéneo) havia evidência de patologia valvular mitral relacionada diretamente com o MC: em cinco doentes, pela interação traumática de um MC muito móvel, fazendo protusão diastólica para o ventrículo esquerdo através da válvula mitral (Figuras 3 e 4), com um muito provável terreno de fragilidade do aparelho valvular ou do anel mitral; em dois doentes, com um MC inserido no anel mitral ou na sua vizinhança, pela deformação do anel mitral em consequência da tração exercida pelo tumor; em um doente, com um MC inserido no músculo papilar posterior da válvula mitral (móvel e fazendo obstrução parcial da câmara de saída do ventrículo esquerdo durante a sístole), pela deformação sistólica do aparelho valvular. Em todos os casos ocorreu insuficiência mitral, sendo moderada «mais» ou grave – com indicação para cirurgia – em cinco doentes (63% dos casos com disfunção valvular mitral e 13% do total de doentes com MC); em dois doentes ocorreu mesmo rutura de cordas (do folheto anterior) – representando esta complicação 5% do total de casos de MC e 1,6% dos doentes com coronárias normais operados por rutura de cordas do aparelho mitral durante o período do estudo.
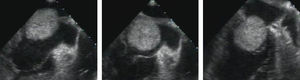
Sequência (a partir de vídeo-imagens de ecocardiografia transesofágica) do movimento diastólico de um volumoso mixoma sólido, com protrusão para o ventrículo esquerdo através do aparelho valvular mitral (com um movimento que imita o de um martelo-pilão), condicionando alterações valvulares estruturais e funcionais e provocando insuficiência mitral intermitente (sequência da esquerda para a direita).
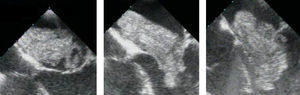
Sequência (a partir de vídeo-imagens de ecocardiografia transesofágica) do movimento diastólico de um muito volumoso mixoma viloso, com protrusão para o ventrículo esquerdo através da válvula mitral, condicionando alterações valvulares estruturais e funcionais que determinam insuficiência mitral ligeira (sequência da esquerda para a direita).
Existiam comorbilidades significativas em 69% dos doentes operados, sendo de realçar a presença de diabetes tipo 2 em 31% dos casos, insuficiência renal crónica (ligeira ou moderada) em 18% dos doentes, doença coronária em 10% dos casos, e um caso de associação de MC com fibroelastomas papilares (numa doente de 64 anos, com uma história de microtromboembolismo pulmonar crónico, admitida por AVC embólico – tratando-se afinal de embolia cruzada devido a foramen ovale patente – com um ecocardiograma transtorácico mostrando um MC assintomático, pediculado, com 4 x 4 centímetros, inserido na parede posterior da aurícula esquerda, e um ecocardiograma transesofágico intraoperatório revelando dois pequenos fibroelastomas papilares, assintomáticos, das cuspes coronária esquerda e não coronária da válvula aórtica, com eixos maiores não ultrapassando um centímetro). Por outro lado, a prevalência de hipertensão arterial nesta população era de 60%.
Dados operatóriosEm termos estritos da abordagem cirúrgica do MC, procedeu-se a excisão simples do tumor em 74% dos doentes com MC de localização auricular; nos restantes 26% dos casos, efetuou-se septoplastia ou atrioplastia associada à excisão alargada da base de inserção do MC (não por opção do cirurgião, mas por razões de ordem técnica – MC séssil ou com pedículo largo ou tumor de abordagem difícil); no caso de MC inserido no músculo papilar posterior da válvula mitral, a excisão do tumor foi acompanhada de ressecção do músculo papilar. Houve cirurgia combinada (ressecção do MC associada a outros procedimentos) em 28% dos casos, com realce para: cirurgia valvular mitral em seis doentes (substituição valvular em três – prótese mecânica em dois doentes, prótese biológica em um; valvuloplastia mitral em dois; um caso de comissurotomia mitral, num doente com antecedentes de doença mitral reumática), revascularização miocárdica em três doentes, encerramento de foramen ovale em quatro doentes e dois casos de cirurgia valvular aórtica (substituição valvular num caso de estenose aórtica grave e MC assintomático; shaving valvular no referido caso de fibroelastomas papilares associados ao MC). Registaram-se complicações pós-operatórias significativas em 38% dos doentes, com uma mortalidade pós-operatória global de 7,7% (2,6% aos 30 dias). No período pós-operatório registaram-se arritmias em 28% dos doentes (9 casos); a incidência de fibrilhação auricular foi 2 vezes mais elevada nos doentes com excisão do MC associada a cirurgia valvular em comparação com os doentes submetidos a ressecção simples do tumor (38 versus 19%); a combinação de septoplastia/atrioplastia com a ressecção alargada da base de inserção do MC não pareceu exercer qualquer efeito arritmogénico adicional (1/7 doentes com fibrilhação auricular pós-operatória).
A mortalidade hospitalar global foi de 10% (quatro doentes, incluindo o referido caso de MC inoperável). Causas de morte: a) AVC embólico muito extenso, pré-operatório (doente inoperável); b) sépsis estafilocócica (óbito ao 11.° dia de pós-operatório, em doente diabética de 63 anos); c) falência multiorgânica (óbito ao 40.° dia de pós-operatório, na sequência de sépsis complicando um quadro de disfunção hepática aguda com insuficiência renal aguda, num doente diabético de 66 anos com doença hepática crónica alcoólica); d) falência multiorgânica (óbito ao 89.° dia de pós-operatório, na sequência de uma série de complicações graves – sépsis com endocardite bacteriana da válvula aórtica, AVC isquémico, pneumonia nosocomial – numa doente de 75 anos).
SeguimentoFoi possível fazer o follow-up em todos os sobreviventes com alta hospitalar (36 doentes), com uma média de 30±24 meses. 44% dos doentes tiveram uma duração de seguimento superior a 2 anos. Não se registaram recorrências do MC nem se encontrou nenhuma situação sugestiva de MC familiar. A mortalidade tardia foi de 5,6% (2 doentes: a) uma doente falecida 13 meses após a cirurgia, na sequência do agravamento do quadro neurológico – sequelas importantes de AVC extenso pré-operatório; b) uma doente com transplante renal, submetida a cirurgia combinada – ressecção do MC mais substituição valvular aórtica mais revascularização miocárdica – falecida ao fim de cerca de 3 meses, na sequência de sépsis estafilocócica MRSA). Não se registou nenhum outro evento do foro cardiovascular, à exceção de recorrências de fibrilhação auricular no doente que se apresentara com taquiarritmia auricular mantida transitória.
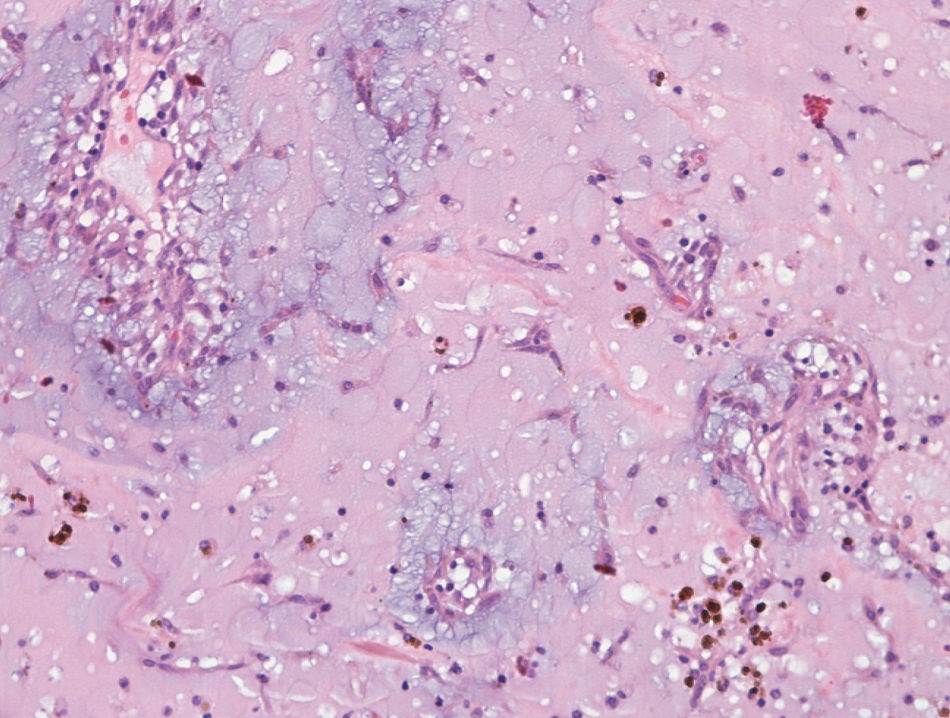
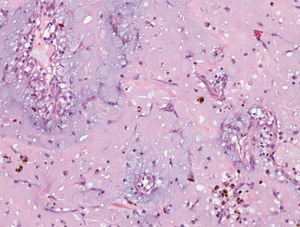
Dados histológicosAs características histológicas observadas nestes 40 casos enquadram-se nas habitualmente descritas para esta entidade9–12: células mesenquimatosas alongadas, fusiformes, estreladas e poligonais num estroma mixoide (Figura 5). O citoplasma das células do mixoma é relativamente escasso e eosinofílico. Os núcleos são ovais, redondos ou alongados. As mitoses são raríssimas e típicas. A celularidade é variável. As células encontram-se isoladas, em pequenos ninhos, cordões ou anéis, estes últimos frequentemente à volta de vasos, em camada única ou várias camadas. Observámos mais frequentemente os padrões perivascular e em pequenos ninhos. Num único caso, encontrámos estruturas epitelioides, glanduliformes; também só num caso observámos estruturas semelhantes a células gigantes multinucleadas, mas que podem corresponder a agregados de células.
Para lá das células de MC, observa-se frequentemente a existência de um número variável de macrófagos, linfócitos, plasmócitos, leucócitos polimorfonucleares, células dendríticas e mastócitos, e podem ainda identificar-se fibroblastos, miofibroblastos e células musculares lisas. Na nossa série, o infiltrado inflamatório observado foi predominantemente linfoplasmocitário, contendo também neutrófilos em 13 casos e eosinófilos em 4; a inflamação foi considerada de moderada a intensa em 16 casos (40%) e ligeira ou ausente nos restantes.
O estroma mixoide é positivo na coloração pelo azul de alcião (contém mucinas ácidas) e pode conter quantidades variáveis de colagénio e elastina. A vascularização é, em geral, abundante, os vasos são desprovidos de pericitos e podem existir vasos cavernosos. São frequentes o extravasamento de eritrócitos, os focos de hemorragia (recente ou organizada), os depósitos de hemossiderina (extra e intracelulares), os corpos de Gamna-Gandy e a presença de áreas quísticas. Na série por nós estudada, observámos hemorragia moderada a intensa em 30 casos (75%, sendo extensa em 32,5% dos tumores) e ligeira ou ausente nos restantes. Em 2 dos casos, observámos hematopoiese extramedular. Em quatro casos, identificámos calcificações e, em dois, ossificação.
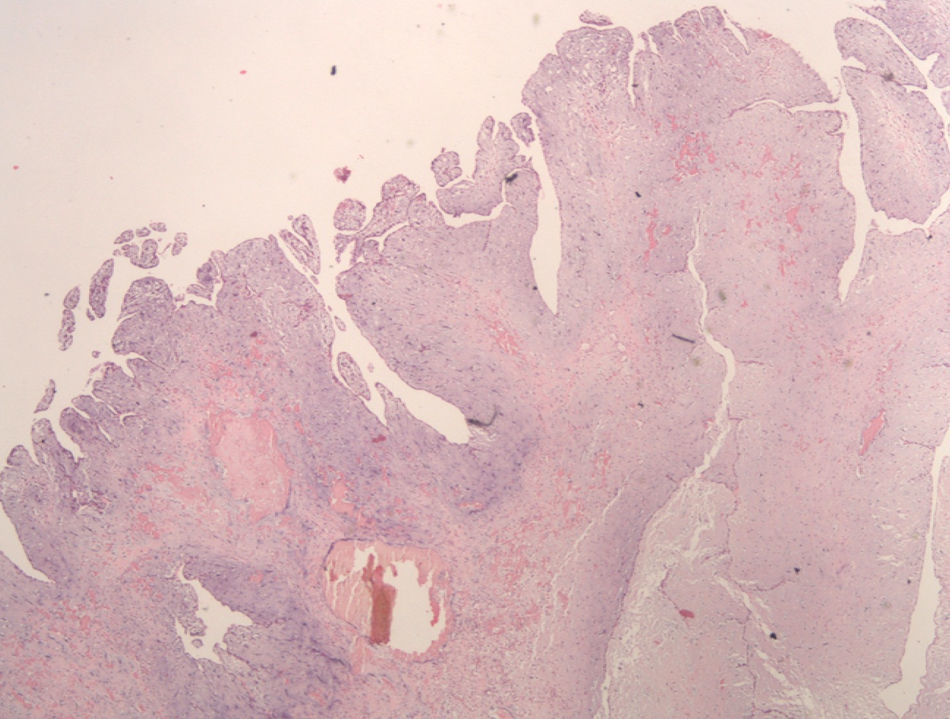
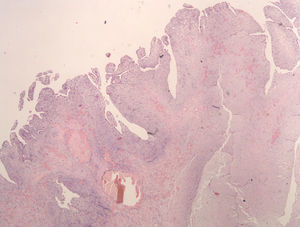
Os tumores são mais frequentemente revestidos por uma camada única de células achatadas, mas o revestimento pode ser estratificado e com pequenos gomos celulares. Frequentemente, há trombos aderentes à superfície tumoral. Na nossa série, uma superfície pelo menos em parte papiliforme ou vilositária (Figura 6) foi observada em 14 casos (35%).
Correlação clínico-patológicaEncontrou-se uma associação significativa entre a presença de complicações embólicas e a existência de uma superfície tumoral papiliforme ou vilositária (p<0,05). Em contrapartida, não se observaram associações significativas entre as complicações embólicas e a dimensão do MC, a presença e extensão de hemorragia ou a intensidade do infiltrado inflamatório. Por outro lado, registou-se uma associação significativa entre a existência de manifestações ditas constitucionais e a dimensão do tumor (p<0,05), mas não entre aquelas e a intensidade do infiltrado inflamatório.
A presença de hemorragia extensa poderia ser a consequência de trauma tumoral crónico, tanto mais que 45% dos casos exibiam um MC muito móvel, com protrusão diastólica para a câmara ventricular subjacente através da válvula auriculoventricular (num movimento repetitivo que a ecocardiografia transesofágica revelava assemelhar-se – particularmente nos casos de MC sólido – ao de um martelo-pilão). Durante o movimento de protrusão dá-se o embate da massa tumoral contra o aparelho valvular, com potencialidade traumática bidirecional (no sentido tumor>>válvula e no sentido anel valvular>>mixoma). Porém, não se encontrou qualquer associação entre a presença de hemorragia extensa e um MC auricular muito móvel, protrudindo para o ventrículo: um quadro de hemorragia extensa estava presente em apenas 26% dos tumores com protrusão ventricular, contrastando com uma prevalência de 47% nos casos de MC pouco móvel ou imóvel (MC séssil ou com pedículo largo e curto). Por outro lado, uma hemorragia extensa não ocorria mais frequentemente nos casos de MC com aspeto friável (29%) ou gelatinoso (18%). A ausência de correlação entre a presença de hemorragia importante ou extensa e determinadas características clínicas ou morfológicas será, aliás, de esperar, tratando-se de um tumor com tendência hemorrágica intrínseca devido à sua natureza marcadamente angioblástica6.
DiscussãoA extrapolação dos nossos resultados no sentido de uma aproximação ao cálculo da incidência global aparente do MC em Portugal sugere que a incidência do MC era largamente subestimada no passado, dado que não se conhecem novos elementos etiopatogénicos ou epidemiológicos que suportem a hipótese de haver um real aumento da incidência. Embora não impossível, é muito pouco provável que, ao longo do período do estudo, tenha havido uma progressiva referenciação preferencial dos doentes com MC para o nosso Serviço; aliás, uma análise da distribuição geográfica de origem dos nossos doentes com MC não mostra nenhuma discrepância em relação ao perfil apresentado pelos doentes coronários ou valvulares propostos para cirurgia no nosso Serviço no mesmo período. Por outro lado, em paralelo com o brusco acréscimo de incidência anual ao longo dos últimos dois anos do período de estudo ocorreu também um brusco aumento da prevalência dos casos de MC assintomático. Este último facto aponta claramente para um aumento do número de diagnósticos, ocorrendo sobretudo em indivíduos assintomáticos, nos quais a utilização de técnicas imagiológicas cardíacas, por esta ou aquela razão, permitiu «chocar» com a evidência inesperada de uma massa intracardíaca. Estes resultados não serão de todo uma surpresa se atentarmos ao crescente recurso à ecocardiografia pelos Médicos de Família que se tem verificado nos últimos anos. Admitimos que o acesso fácil à ecocardiografia (sem restrições significativas) dos médicos dos Centros de Saúde e o seu uso extensivo e repetido, particularmente em doentes hipertensos, diabéticos ou idosos, é a principal causa do aumento do número de diagnósticos de MC nos últimos anos. As prevalências de hipertensão arterial e de diabetes na nossa série e o facto de mais de 50% dos nossos doentes terem idade superior a 65 anos estão em consonância com esta hipótese.
O que acontecia no passado a um doente com MC não diagnosticado? Suspeitamos de que o percurso clínico seria o seguinte: na maioria dos casos, surgiriam sintomas constitucionais (mal valorizados, sobretudo num doente idoso) e/ou hemodinâmicos/obstrutivos (erroneamente interpretados em função das eventuais comorbilidades, particularmente em indivíduos idosos) que seguiriam o seu curso até surgir um evento cardiovascular (de causa embólica ou não) que constituiria o acidente terminal ou anunciaria uma recorrência provavelmente fatal. Atendendo à idade e às circunstâncias clínicas globais, este evento cardiovascular não seria exaustivamente estudado, nomeadamente do ponto de vista imagiológico (um AVC não motivaria tão frequentemente como hoje um estudo ecocardiográfico) e o diagnóstico de massa intracardíaca não seria feito ou, se o fosse, poderia não levar a investigação adicional e o doente não seria proposto para cirurgia. O diagnóstico de MC poderia acontecer esporadicamente apenas na mesa de Morgagni.
O aumento do número de casos de MC assintomático que se observou ao longo dos anos no nosso estudo, registando um franco predomínio nos últimos dois anos do período de estudo, estabelece um claro contraste com os dados clássicos da literatura2–6. A presença na nossa série de cerca de 50% de casos de MC assintomático atesta um diagnóstico globalmente precoce. Como a nossa série documenta, um diagnóstico de MC frequentemente precoce implica uma franca redução do número de casos com (ou revelados por) fenómenos embólicos e uma diminuição significativa da prevalência de manifestações constitucionais (que, estando relacionadas com a produção de citocinas, nomeadamente de interleucina-6, pelas células de MC1,6, estão claramente associadas com a presença de um MC volumoso, de evolução arrastada). Se considerarmos um diagnóstico precoce no sentido estrito do termo – isto é, efetuado perante um MC de evolução relativamente curta e, portanto, com dimensões relativamente pequenas – verificamos, porém, que o número de casos de MC assintomático que preenche estas condições é restrito, correspondendo a 7 doentes e traduzindo apenas 18% do total de casos da nossa série.
Um MC é cada vez mais frequentemente diagnosticado em doentes idosos. O clássico predomínio do género feminino desaparece quando se considera o diagnóstico de MC em indivíduos com mais de 65 anos. A explicação para este fenómeno terá provavelmente uma base genética, talvez relacionada com a presença nos indivíduos do sexo masculino de um mecanismo de frenação oncogénica específica das células precursoras de MC, que se desvanecerá em idades avançadas.
A ocorrência de patologia valvular mitral diretamente relacionada com o MC, referida pontualmente na literatura14, tomou na nossa série uma dimensão inesperada, implicando a necessidade de cirurgia valvular associada à ressecção do MC em mais de 10% dos casos do estudo. Uma idade avançada e a coexistência de doença fibrocalcificante mitral não explicam a situação e é muito provável que a razão resida num terreno de fragilidade do aparelho valvular ou do anel mitral, sendo tentador especular sobre a existência de uma eventual relação de natureza étnica.
Na nossa série está incluído um caso de MC que se apresentou em associação com um fibroelastoma papilar múltiplo da válvula aórtica, do qual fizemos uma descrição resumida. A associação no mesmo doente de tumores cardíacos heterogéneos é extremamente rara e tem envolvido sempre a coexistência de MC com fibroelastoma papilar15. Tanto quanto é do nosso conhecimento, este é o sexto caso desta associação publicado15–18.
A ocorrência comprovada ou provável de taquiarritmias nos doentes com MC não é um dado clínico frequente na fase pré-operatória. Quando presentes, incidem em doentes idosos e/ou com patologia mitral associada.
Uma inserção típica do MC na face auricular esquerda da fossa ovalis do SIA ocorreu na nossa série muito menos frequentemente do que seria de esperar, em apenas cerca de metade dos casos, e uma inserção fora do SIA registou-se em 30% dos doentes. A razão desta atipia não é clara.
A confirmação histológica do diagnóstico é feita usualmente após excisão cirúrgica total do tumor. O diagnóstico diferencial poderá envolver diversas entidades nosológicas13, mas diz sobretudo respeito à distinção entre MC e trombo (que se caracteriza pela deposição zonal de fibrina e pela ausência das células de mixoma). Outras situações podem pontualmente suscitar confusão com MC: sarcoma mixoide (que se distingue por apresentar células fusiformes pleomórficas, mitoses abundantes e ausência de hemossiderófagos); fibroelastoma papilar (localizado nas valvas, com papilas avasculares revestidas por endotélio); tumor amorfo calcificado («CAT» – com calcificação extensa e ausência de células de mixoma); excrecência mesotelial incidental («MICE» – sem estroma mixoide, ocorrendo em doente com história de intervenção cardíaca prévia); fibroma (localização tipicamente ventricular, com estroma colagénico abundante); hemangioma intracavitário (que se caracteriza por ausência de estroma mixoide e um arranjo lobular dos vasos, que são rodeados por pericitos positivos para actina); metástase de carcinoma (que pode simular um raro MC muito rico em estruturas glanduliformes). Um estudo imuno-histoquímico poderá fornecer elementos adicionais úteis para o diagnóstico diferencial: as células de MC são positivas para a calretinina em 75 a 100% dos casos, mas a positividade para a vimentina, alfa-1-antiquimotripsina, alfa-1-antitripsina, proteína S100, actina do músculo liso, desmina, sinaptofisina, NSE e marcadores endoteliais é variável; só as estruturas epitelioides (que correspondem a um componente heterólogo) podem ser positivas para marcadores epiteliais (AE1/AE3, CAM5.2, CK34-beta-E12, CK7, CK20, EMA e CEA) (13).
O prognóstico pós-operatório é muito variável, pois depende sobretudo da idade do doente, da presença de comorbilidades significativas (que, na nossa série, estavam presentes em mais de 2 terços dos doentes), da situação clínica pré-operatória e da necessidade ou não de efetuar procedimentos cirúrgicos associados à ressecção do MC (o que se verificou em cerca de 30% dos nossos casos). A nossa população era constituída por doentes com um perfil de risco elevado, que se traduziu numa mortalidade pós-operatória global de cerca de 8%, consequência em todos os casos de complicações não cardiovasculares. A prevalência de taquiarritmias auriculares pós-operatórias não se revelou, na nossa série, globalmente superior à que se regista na cirurgia coronária isolada, para doentes da mesma faixa etária (cerca de 30%); ao contrário do que se esperaria, a combinação de septoplastia/atrioplastia com a ressecção alargada da base de inserção do MC não aumentou o risco arritmogénico auricular.
Ultrapassado o período pós-operatório, o prognóstico a médio-longo prazo (considerando um seguimento médio de 2 anos e meio), é bom para os sobreviventes não portadores de morbilidade crónica invalidante/subinvalidante, não se registando nenhuma recidiva do MC.
Passando em revista tudo o que foi atrás dito, parece evidente que, neste início do século XXI, a face clínica dos mixomas cardíacos está claramente a mudar em Portugal. Isto está a acontecer em consequência de uma transformação radical da utilização na prática clínica dos meios imagiológicos de diagnóstico cardiológico não invasivo, que, pela sua requisição fácil e aplicação extensiva e repetida, passaram a permitir um diagnóstico precoce em muitos casos de MC (e dos quais, noutras circunstâncias, uma parte substancial poderia nunca vir a ser detetada). Em consequência, o MC passou a ser predominantemente um achado clínico num doente assintomático. Os médicos dos centros cirúrgicos, que recebem os doentes com MC propostos para cirurgia, vêem aumentar a sua incidência aparente mas rarear os casos com fenómenos embólicos e manifestações constitucionais, e assistem à construção progressiva de um novo paradigma clínico de doente com mixoma cardíaco – indivíduo idoso, sem predomínio de género, assintomático, com comorbilidades significativas frequentes que contribuem para aumentar o risco cirúrgico e condicionam uma mortalidade operatória relevante (de causa essencialmente não cardiovascular).
ConclusõesA incidência dos mixomas cardíacos em Portugal é bastante superior à referida classicamente. A maioria dos doentes tem mais de 65 anos na altura do diagnóstico e o predomínio do sexo feminino (evidente em indivíduos mais jovens) desaparece nesta faixa etária. Atualmente, a maioria dos mixomas cardíacos apresenta-se na forma assintomática (achado imagiológico), como consequência de um diagnóstico muito mais precoce. Os clássicos sintomas constitucionais (exibidos por doentes com um mixoma volumoso e de evolução arrastada) ocorrem agora muito mais raramente.
A coexistência de patologia valvular mitral diretamente relacionada com o mixoma não é uma raridade e impõe a necessidade de cirurgia valvular mitral associada à excisão do tumor em mais de 10% dos casos.
O prognóstico pós-operatório é hoje em dia claramente condicionado pelas comorbilidades e pela idade, sendo a mortalidade pós-operatória relevante (cerca de 8% na nossa série de doentes).
Conflito de interessesOs autores declaram não haver conflito de interesses.