O tromboembolismo pulmonar (TEP) é uma entidade responsável por elevada morbi-mortalidade, na qual a estratificação de risco assume um papel fulcral. A porção N-terminal do péptido natriurético tipo B (NT-proBNP), marcador de disfunção ventricular direita, poderá ser um biomarcador útil na avaliação prognóstica a curto prazo dos doentes com TEP.
ObjectivosCaracterizar uma amostra de doentes internados com TEP agudo de acordo com o valor sérico de NT-proBNP à data da admissão hospitalar e avaliar o impacto deste biomarcador na evolução a curto prazo.
MetodologiaAnálise retrospectiva de doentes admitidos consecutivamente por TEP, durante 3,5 anos. De acordo com o valor da mediana do NT-proBNP doseado à data da admissão hospitalar, subdividimos os doentes em dois grupos (Grupo 1: NT-proBNP<mediana e Grupo 2: NT-proBNP ≥ mediana). Comparámos os dois grupos quanto às características demográficas, antecedentes pessoais, apresentação clínica, parâmetros analíticos, electrocardiográficos, ecocardiográficos, terapêutica instituída, evolução intra-hospitalar (suporte catecolaminérgico, ventilação invasiva, morte intra-hospitalar e o endpoint conjunto destes eventos), bem como a mortalidade por todas as causas aos 30 dias. Construímos uma curva Receiver Operating Characteristic Curve (ROC) para determinar o poder e limiar discriminatório (valor de corte) do NT-proBNP para a ocorrência de morte por todas as causas aos 30 dias após o evento agudo.
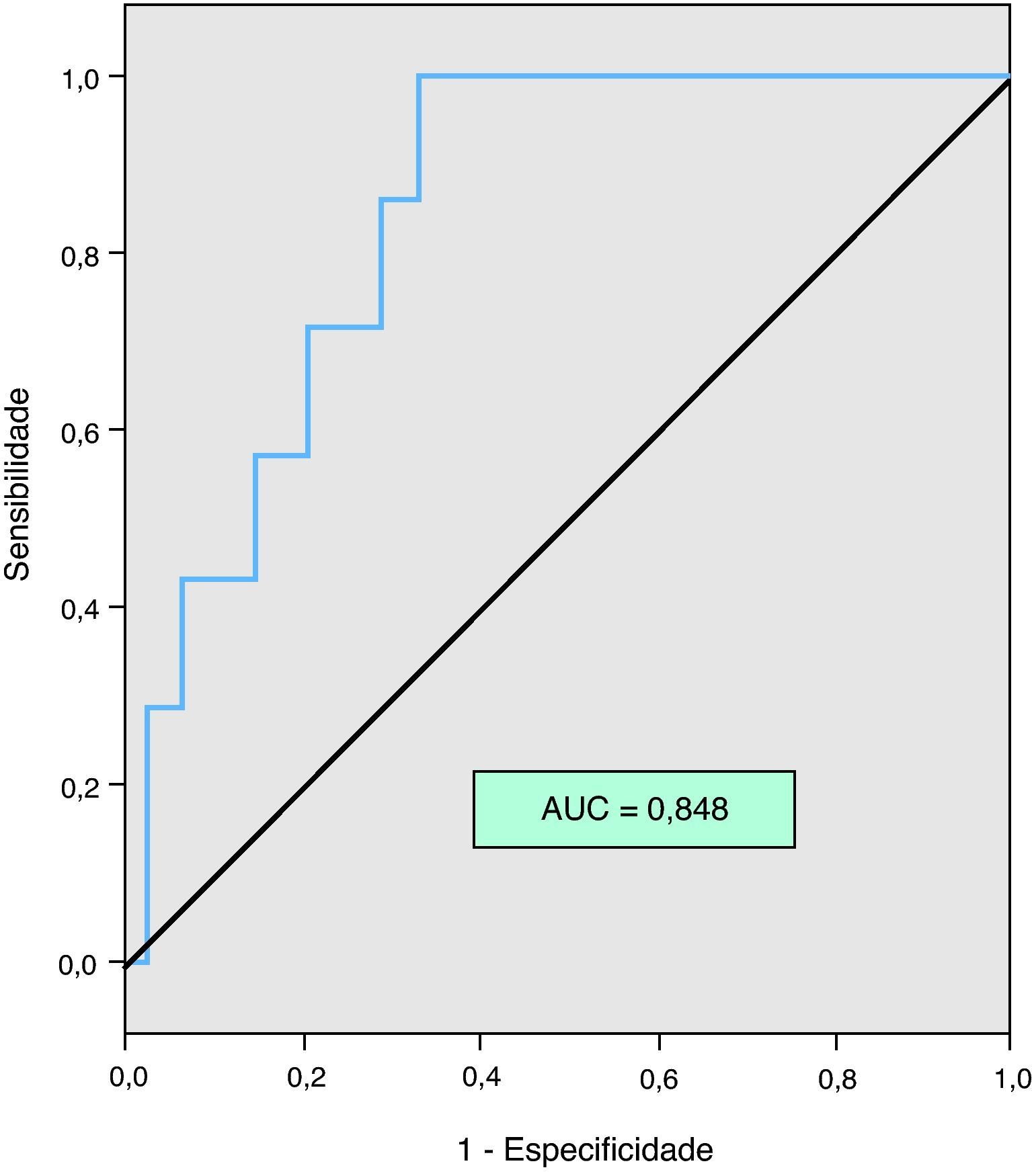
ResultadosForam analisados 91 doentes, m=69±16,4 anos (51,6%≥75 anos), 53,8% do género masculino. Da totalidade da amostra, 41,8% não apresentava factores etiológicos/predisponentes para TEP e a maioria, 84,6% dos doentes, estratificava-se em TEP de risco intermédio. A mediana de NT-proBNP sérico foi 2440 pg/ml. Os doentes do Grupo 2 eram significativamente mais velhos (74,8±13,2 versus 62,8±17,2 anos, p=0,003) e tinham mais frequentemente história de insuficiência cardíaca (35,5 versus 3,3%, p=0,002) e de doença renal crónica (32,3 versus 6,7%, p=0,012); na avaliação clínica inicial apresentaram mais polipneia (74,2% versus 44,8, p=0,02), menos frequentemente dor torácica (16,1 versus 46,7%, p=0,01) e valores mais elevados de creatininemia (1,7±0,9 versus 1,1±0,5mg/dl, p=0,004). Quanto aos dados ecocardiográficos o Grupo 2 apresentou mais frequentemente dilatação das cavidades direitas (85,7 versus 56,7%, p=0,015) e menor fracção de ejecção ventricular esquerda (56,4±17,6% versus 66,2±13,5%, p=0,036). Os doentes do Grupo 2 necessitaram mais frequentemente de suporte catecolaminérgico (25,8 versus 6,7%, p=0,044) e tiveram maior taxa de mortalidade intra-hospitalar (16,1 versus 0,0%, p=0,022) e do endpoint conjunto (32,3 versus 10,0%, p=0,034). O evento morte por todas as causas aos 30 dias ocorreu apenas no Grupo 2 (24,1 versus 0,0%, p=0,034). Na análise por curva ROC, o NT-proBNP teve um poder discriminatório excelente para a ocorrência deste evento, com área sob a curva=0,848; o valor de corte do NT-proBNP foi 4.740pg/ml.
ConclusãoNíveis elevados de NT-proBNP identificaram os doentes com TEP e pior evolução a curto prazo, apresentando uma excelente acuidade para a predição da morte de qualquer causa aos 30 dias. Os resultados deste estudo poderão ter implicações clínicas importantes, porque a incorporação do doseamento do NT-proBNP na avaliação inicial dos doentes com TEP, poderá fornecer informação prognóstica importante.
Pulmonary embolism (PE) is an entity with high mortality and morbidity, in which risk stratification for adverse events is essential. N-terminal brain natriuretic peptide (NT-proBNP), a right ventricular dysfunction marker, may be useful in assessing the short-term prognosis of patients with PE.
AimsTo characterize a sample of patients hospitalized with PE according to NT-proBNP level at hospital admission and to assess the impact of this biomarker on short-term evolution.
MethodsWe performed a retrospective analysis of consecutive patients admitted with PE over a period of 3.5 years. Based on the median NT-proBNP at hospital admission, patients were divided into two groups (Group 1: NT-proBNP<median and Group 2: NT-proBNP ≥ median). The two groups were compared in terms of demographic characteristics, personal history, clinical presentation, laboratory, electrocardiographic and echocardiographic data, drug therapy, in-hospital course (catecholamine support, invasive ventilation and in-hospital death and the combined endpoint of these events) and 30-day all-cause mortality. A receiver operating characteristic (ROC) curve was constructed to determine the discriminatory power and cut-off value of NT-proBNP for 30-day all-cause mortality.
ResultsNinety-one patients, mean age 69±16.4 years (51.6% aged ≥75 years), 53.8% male, were analyzed. Of the total sample, 41.8% had no etiological or predisposing factors for PE and most (84.6%) were stratified as intermediate-risk PE. Median NT-proBNP was 2440 pg/ml. Patients in Group 2 were significantly older (74.8±13.2 vs. 62.8±17.2 years, p=0.003) and more had a history of heart failure (35.5% vs. 3.3%, p=0.002) and chronic kidney disease (32.3% vs. 6.7%, p=0.012). They had more tachypnea on initial clinical evaluation (74.2% vs. 44.8, p=0.02), less chest pain (16.1% vs. 46.7%, p=0.01) and higher creatininemia (1.7±0.9 vs. 1.1±0.5mg/dl, p=0.004). Group 2 also more frequently had right chamber dilatation (85.7% vs. 56.7%, p=0.015) and lower left ventricular ejection fraction (56.4±17.6% vs. 66.2±13.5%, p=0.036) on echocardiography. There were no significant differences in drug therapy between the two groups. Regarding the studied endpoints, Group 2 patients needed more catecholamine support (25.8% vs. 6.7%, p=0.044), had higher in-hospital mortality (16.1% vs. 0.0%, p=0.022) and more frequently had the combined endpoint (32.3% vs. 10.0%, p=0.034). All-cause mortality at 30 days was seen only in Group 2 patients (24.1% vs. 0.0%, p=0.034). By ROC curve analysis, NT-proBNP had excellent discriminatory power for this event, with an area under the curve of 0.848. The best NT-proBNP cut-off value was 4740 pg/ml.
ConclusionElevated NT-proBNP levels identified PE patients with worse short-term prognosis, and showed excellent power to predict 30-day all-cause mortality. The results of this study may have important clinical implications. The inclusion of NT-proBNP measurement in the initial evaluation of patients with PE can add valuable prognostic information.
O diagnóstico de tromboembolismo pulmonar (TEP) constitui um desafio, baseando-se na suspeição ou probabilidade clínica. Estima-se uma incidência anual de 1/1000 doentes, crescente com a idade (idade média de 62 anos) em ambos os géneros1.
O TEP é responsável por uma elevada morbi-mortalidade, tanto precoce quanto tardia. A mortalidade global dos doentes com TEP é cerca de 7-11%, ocorrendo 10% dos óbitos na primeira hora após a admissão hospitalar. Aos três meses a mortalidade alcança os 15%, sendo aproximadamente 50% quando o doente se apresenta em choque na admissão hospitalar1–4. Factores que poderão contribuir para estes dados alarmantes são uma prevenção primária e secundária deficiente, o largo espectro da apresentação clínica e a elevada taxa de recorrência dos eventos tromboembólicos.
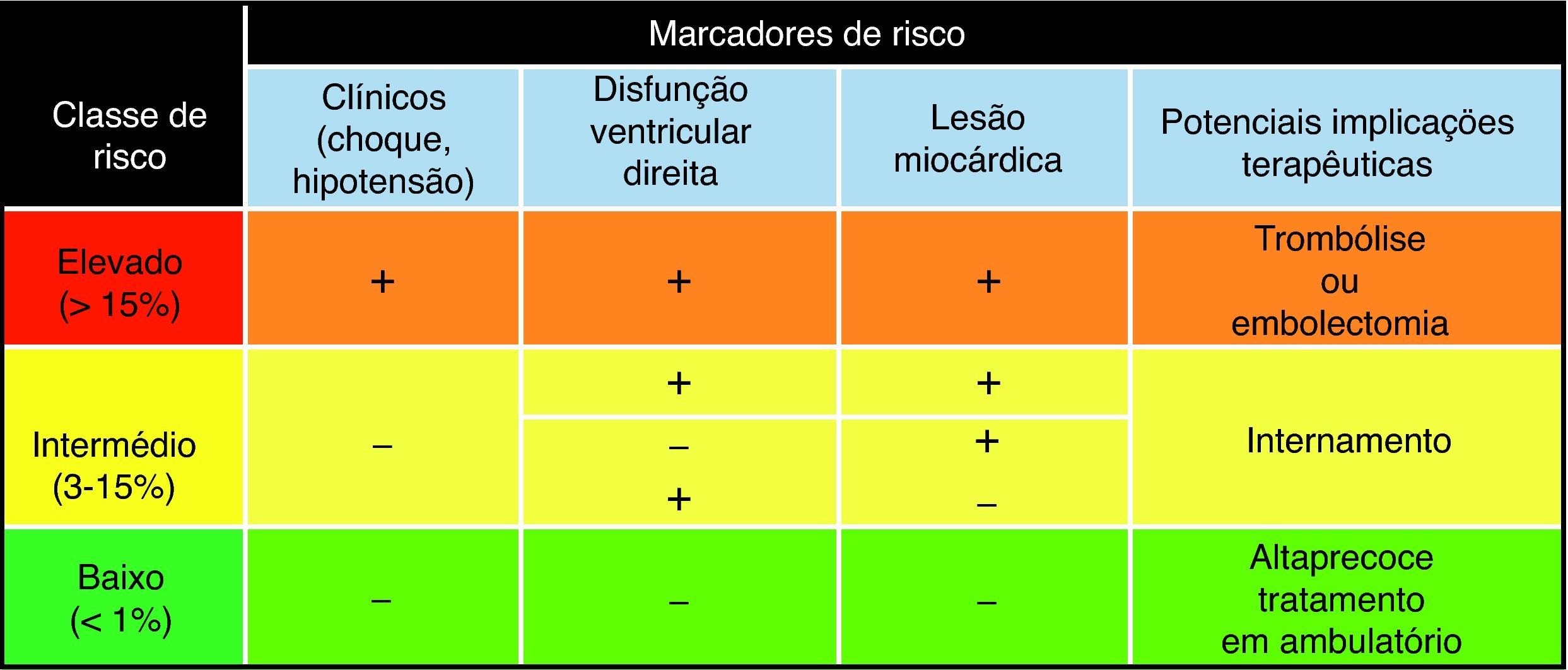
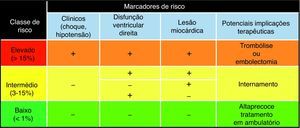
Assim, o diagnóstico e a estratificação de risco precoces tornam-se cruciais para a adequação da terapêutica ao risco individual de cada doente. A Sociedade Europeia de Cardiologia (SEC) recomenda a estratificação dos doentes com TEP em três classes de risco (baixo, intermédio ou elevado), baseada em critérios clínicos (presença ou ausência de choque ou hipotensão), biomarcadores de lesão miocárdica (troponina) e sinais ecocardiográficos de disfunção ventricular direita (VD) (Figura 1).
Estratificação do risco de morte precoce, aos 30 dias, dos doentes com TEP (adaptado das Recomendações da SEC5).
Os doentes com risco elevado de TEP apresentam uma mortalidade superior a 15% aos 30 dias, tendo indicação, baseada na evidência, para trombólise5. Os doentes com risco intermédio (hemodinamicamente estáveis, com elevação da troponina e/ou disfunção VD) constituem uma ampla faixa de doentes, heterogénios na forma de apresentação clínica e no prognóstico, cuja mortalidade precoce varia entre os 3 e os 15%5. Neste grupo, frequentemente apelidado de «zona cinzenta» do TEP, a trombólise não demonstrou benefício na mortalidade, ainda que pareça melhorar a morbilidade e o tempo de internamento, pelo que as opções terapêuticas são muito variadas 5. Torna-se, assim, óbvia a necessidade de uma estratificação de risco mais precisa, baseada em factores clínicos e/ou laboratoriais com maior capacidade discriminatória, melhores preditores do prognóstico (Figura 2).
Nos últimos anos, vários biomarcadores têm sido estudados, tanto no diagnóstico quanto na estratificação do risco e prognóstico dos doentes com TEP. Entre estes, destacam-se os peptídeos natriuréticos, como a porção N-terminal do peptídeo natriurético tipo B (NT-proBNP), moléculas com um papel central na homeostasia cardiovascular, endócrina e renal6.
Inicialmente associado à sobrecarga ventricular esquerda e ao stress da parede ventricular, sobretudo em doentes com insuficiência cardíaca e disfunção ventricular esquerda, comprovou-se a libertação de NT-proBNP em situações de disfunção VD7. No TEP, a elevação deste biomarcador correlaciona-se com a gravidade da disfunção VD, com o compromisso hemodinâmico e o prognóstico dos doentes5,8–10. Contudo, o papel do NT-proBNP na abordagem dos doentes com TEP permanece controverso e mal definido.
Foram objectivos deste trabalho caracterizar uma amostra de doentes com TEP agudo de acordo com o valor do NT-proBNP à admissão hospitalar e avaliar o impacto deste biomarcador na evolução a curto prazo.
Material e métodosAnalisámos de forma retrospectiva os doentes admitidos consecutivamente na Unidade Coronária, entre Julho de 2005 e Dezembro de 2008, com o diagnóstico de TEP agudo (estabelecido de acordo com os algoritmos de diagnóstico propostos pela SEC)5. Estudámos características demográficas, antecedentes pessoais, factores de risco cardiovascular, factores etiológicos/predisponentes para TEP, forma de apresentação clínica, níveis séricos de NT-proBNP, troponina I e creatinina à admissão hospitalar, alterações electrocardiográficas - bloqueio completo/incompleto de ramo direito, inversão da onda T em V1-V4 e padrão S1Q3T3 -, ecocardiográficas (ecocardiografia transtorácica) - fracção de ejecção ventricular esquerda (FEVE), dilatação das cavidades direitas, pressão sistólica na artéria pulmonar (PSAP), presença de trombos nas cavidades direitas -, scores de Geneva e Wells e a terapêutica instituída.
De acordo com o valor da mediana do NT-proBNP (pg/ml), definimos dois grupos de doentes: Grupo 1 com doseamento de NT-proBNP inferior à mediana e Grupo 2 superior ou igual à mediana. Comparámos quanto às variáveis registadas e ainda à evolução intra-hospitalar - necessidade de ventilação invasiva, de suporte catecolaminérgico, mortalidade intra-hospitalar -, o endpoint conjunto: evolução e mortalidade intra-hospitalar, bem como a mortalidade por todas as causas aos 30 dias após a alta hospitalar. Por fim, construímos uma curva Receiver Operating Characteristic Curve (ROC) para a determinação do poder e limiar discriminatório (valor de corte) do NT-proBNP para a ocorrência de morte por todas as causas aos 30 dias.
Os dados recolhidos foram analisados através do software Statistical Package for Social Sciences (SPSS) para Windows, versão 17.0. As variáveis categóricas foram expressas em percentagem e comparadas pelo teste do qui-quadrado, enquanto que as contínuas foram expressas sob a forma de média±desvio padrão, sendo comparadas pelo teste t de Student quando verificadas as condições de aplicabilidade (normalidade e homocistecidade). Considerámos estatisticamente significativos os resultados com p-value<0,05.
ResultadosForam analisados 91 doentes, com idade média de 69±16,4 anos (51,6%≥75 anos), 53,8% do género masculino. Da totalidade da amostra, 41,8% dos doentes não apresentavam factores etiológicos/predisponentes para TEP, 38,5% apresentavam factores transitórios e 19,8% eram portadores de doença neoplásica. A maioria dos doentes à data da admissão hospitalar tinha uma probabilidade diagnóstica intermédia para TEP, tanto pelo score de Geneva revisto, como pelo score de Wells (65,9% e 72,5% respectivamente). Segundo as Recomendações da SEC para o diagnóstico de TEP5, também a maioria dos doentes se estratificou em TEP de risco intermédio (84,6%). Apenas 9,9% apresentavam risco elevado (choque ou hipotensão) e 5,5% risco baixo.
A média do doseamento sérico da troponina I foi de 0,3μg/L [0,02-1,73] e a mediana de 0,06μg/L; a creatininemia média foi de 1,3mg/dl [0,5-5,2] e a mediana de 1,1mg/dl. A média do NT-proBNP foi de 7.429,9 pg/ml [23-57.893] e a mediana de 2.440 pg/ml.
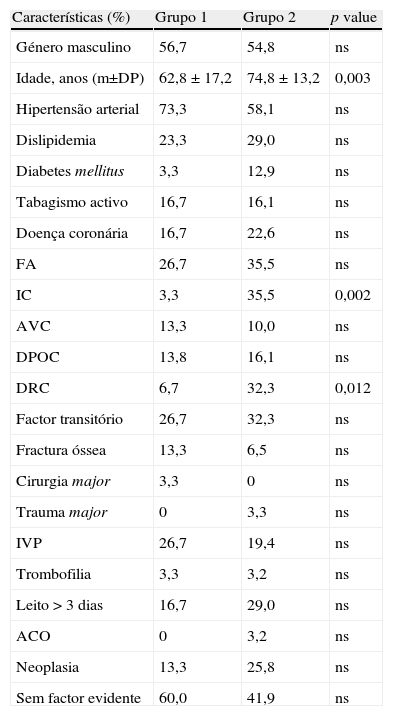
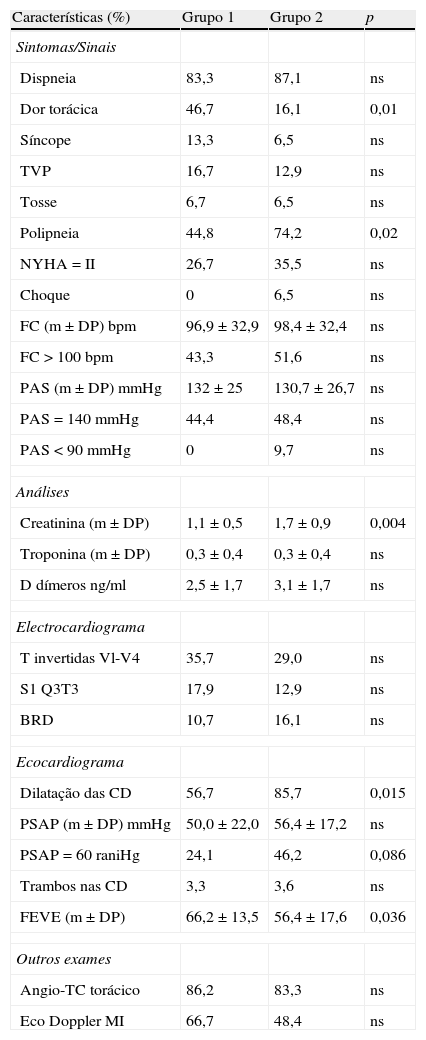
De acordo com o valor da mediana de NT-proBNP nos doentes com doseamento à admissão hospitalar e antes da instituição terapêutica (61 doentes), os do Grupo 2 eram significativamente mais idosos e tinham mais frequentemente história de insuficiência cardíaca e doença renal crónica (Tabela 1). Na avaliação clínica inicial, os doentes do Grupo 2 apresentaram mais frequentemente polipneia, menos toracalgia e valores mais elevados de creatininemia. Na avaliação ecocardiográfica os doentes do Grupo 2 tiveram menor FEVE, mais frequentemente evidência de dilatação das cavidades direitas e tendência para PSAP superior ou igual a 60mmHg (Tabela 2).
Características basais da população estudada*
| Características (%) | Grupo 1 | Grupo 2 | p value |
| Género masculino | 56,7 | 54,8 | ns |
| Idade, anos (m±DP) | 62,8±17,2 | 74,8±13,2 | 0,003 |
| Hipertensão arterial | 73,3 | 58,1 | ns |
| Dislipidemia | 23,3 | 29,0 | ns |
| Diabetes mellitus | 3,3 | 12,9 | ns |
| Tabagismo activo | 16,7 | 16,1 | ns |
| Doença coronária | 16,7 | 22,6 | ns |
| FA | 26,7 | 35,5 | ns |
| IC | 3,3 | 35,5 | 0,002 |
| AVC | 13,3 | 10,0 | ns |
| DPOC | 13,8 | 16,1 | ns |
| DRC | 6,7 | 32,3 | 0,012 |
| Factor transitório | 26,7 | 32,3 | ns |
| Fractura óssea | 13,3 | 6,5 | ns |
| Cirurgia major | 3,3 | 0 | ns |
| Trauma major | 0 | 3,3 | ns |
| IVP | 26,7 | 19,4 | ns |
| Trombofilia | 3,3 | 3,2 | ns |
| Leito>3 dias | 16,7 | 29,0 | ns |
| ACO | 0 | 3,2 | ns |
| Neoplasia | 13,3 | 25,8 | ns |
| Sem factor evidente | 60,0 | 41,9 | ns |
ACO: anticoncepcional oral; AVC: acidente vascular cerebral; DPOC: doença pulmonar obstrutiva crónica; DRC: doença renal crónica; FA: fibrilhação auricular; IC: insuficiência cardíaca; IVP: insuficiência venosa profunda.
Avaliação clínica e exames complementares de diagnóstico*
| Características (%) | Grupo 1 | Grupo 2 | p |
| Sintomas/Sinais | |||
| Dispneia | 83,3 | 87,1 | ns |
| Dor torácica | 46,7 | 16,1 | 0,01 |
| Síncope | 13,3 | 6,5 | ns |
| TVP | 16,7 | 12,9 | ns |
| Tosse | 6,7 | 6,5 | ns |
| Polipneia | 44,8 | 74,2 | 0,02 |
| NYHA=II | 26,7 | 35,5 | ns |
| Choque | 0 | 6,5 | ns |
| FC (m±DP) bpm | 96,9±32,9 | 98,4±32,4 | ns |
| FC>100bpm | 43,3 | 51,6 | ns |
| PAS (m±DP) mmHg | 132±25 | 130,7±26,7 | ns |
| PAS=140mmHg | 44,4 | 48,4 | ns |
| PAS<90mmHg | 0 | 9,7 | ns |
| Análises | |||
| Creatinina (m±DP) | 1,1±0,5 | 1,7±0,9 | 0,004 |
| Troponina (m±DP) | 0,3±0,4 | 0,3±0,4 | ns |
| D dímeros ng/ml | 2,5±1,7 | 3,1±1,7 | ns |
| Electrocardiograma | |||
| T invertidas Vl-V4 | 35,7 | 29,0 | ns |
| S1 Q3T3 | 17,9 | 12,9 | ns |
| BRD | 10,7 | 16,1 | ns |
| Ecocardiograma | |||
| Dilatação das CD | 56,7 | 85,7 | 0,015 |
| PSAP (m±DP) mmHg | 50,0±22,0 | 56,4±17,2 | ns |
| PSAP=60 raniHg | 24,1 | 46,2 | 0,086 |
| Trambos nas CD | 3,3 | 3,6 | ns |
| FEVE (m±DP) | 66,2±13,5 | 56,4±17,6 | 0,036 |
| Outros exames | |||
| Angio-TC torácico | 86,2 | 83,3 | ns |
| Eco Doppler MI | 66,7 | 48,4 | ns |
BRD: bloqueio de ramo direito; CD: cavidades direitas; FEVE: fracção de ejecção ventricular esquerda; FC: frequência cardíaca; MI: membros inferiores; NYHA: New York Heart Association; PAS: pressão arterial sistólica; PSAP: pressão siatólica da artéria pulmonar; TC: tomografia computadorizada; TVP: trombose venosa profunda.
As opções terapêuticas não foram significativamente diferentes entre os dois grupos.
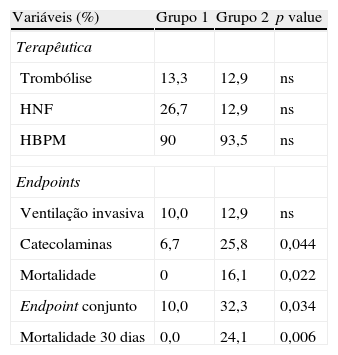
Relativamente aos endpoints estudados, os doentes do Grupo 2 necessitaram mais frequentemente de suporte catecolaminérgico, tiveram mais ocorrência do endpoint conjunto e maior taxa de mortalidade intra-hospitalar, bem como aos 30 dias (Tabela 3).
Opções terapêuticas e endpoints estudados*
| Variáveis (%) | Grupo 1 | Grupo 2 | p value |
| Terapêutica | |||
| Trombólise | 13,3 | 12,9 | ns |
| HNF | 26,7 | 12,9 | ns |
| HBPM | 90 | 93,5 | ns |
| Endpoints | |||
| Ventilação invasiva | 10,0 | 12,9 | ns |
| Catecolaminas | 6,7 | 25,8 | 0,044 |
| Mortalidade | 0 | 16,1 | 0,022 |
| Endpoint conjunto | 10,0 | 32,3 | 0,034 |
| Mortalidade 30 dias | 0,0 | 24,1 | 0,006 |
HBPM: heparina de baixo peso molecular; HNF: heparina não fraccionada; PCR: paragem cardiorrespiratória.
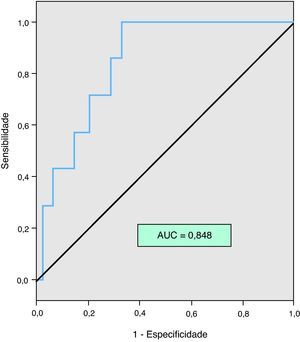
Na análise da curva ROC o NT-proBNP teve um poder discriminatório excelente para a ocorrência de morte por todas as causas aos 30 dias - área sob a curva (AUC) 0,848, p=0,003 - sendo o valor de corte do NT-proBNP 4.740 pg/ml (Figura 2).
Neste estudo, níveis séricos elevados de NT-proBNP à data da admissão hospitalar em doentes com TEP correlacionaram-se de forma estatisticamente significativa com pior evolução intra-hospitalar e aos três meses após o evento agudo.
Estes resultados corroboram os apresentados em outros estudos previamente publicados, nos quais foi demonstrada uma menor taxa de complicações intra-hospitalares e uma melhor evolução a curto prazo nos doentes com TEP e níveis baixos de NT-proBNP10–12.
A grande maioria dos doentes estudados apresentava TEP de risco intermédio, a denominada «zona cinzenta» do TEP, na qual permanece alguma indefinição quanto à abordagem e agressividade terapêutica a adoptar. Será provavelmente nesta ampla faixa de doentes onde os biomarcadores como o NT-proBNP poderão ter maior utilidade e permitir uma estratificação de risco mais rigorosa com eventual projecção terapêutica.
O prognóstico a curto prazo dos doentes com TEP depende principalmente do estado hemodinâmico à entrada e das patologias subjacentes. São inúmeros os factores que demonstraram ter valor prognóstico a curto prazo, realçando-se, para além dos peptídeos natriuréticos, critérios ecocardiográficos de sobrecarga e disfunção VD e parâmetros clínicos13.
De salientar, neste estudo, o facto de os doentes do Grupo 2, com NT-proBNP superior ou igual à mediana, também terem significativamente mais insuficiência cardíaca, doença renal crónica e idade mais avançada, variáveis já comprovadamente correlacionadas com a elevação de NT-proBNP. Associada a este grupo está ainda uma maior incidência de polipneia e níveis mais elevados de creatininemia na avaliação inicial.
A controvérsia existe também relativamente aos biomarcadores que deverão ser doseados. Num estudo prévio, no qual foram comparados vários biomarcadores (NT-proBNP, troponina I, mioglobina, D-dímeros e a heart-type fatty acid-binding protein) em doentes ainda categorizados como TEP não maciço, o NT-proBNP foi o melhor preditor da ocorrência de eventos adversos aos três meses14.
Uma meta-análise recentemente publicada, composta por 32 estudos (1127 doentes com TEP), além de evidenciar, mais uma vez, a capacidade do NT-proBNP na predição de eventos adversos, concluiu também que, nos doentes com níveis mais elevados de NT-proBNP, a elevação concomitante da troponina acrescenta valor prognóstico15.
A incorporação do NT-proBNP juntamente com outros parâmetros clínicos, analíticos e ecocardiográficos, já recomendados, na avaliação dos doentes com TEP, poderá constituir uma mais-valia para a estratificação de risco e seguimento destes doentes. Poderá melhorar a sensibilidade e o valor preditivo positivo para a avaliação da deterioração clínica e da evolução a curto bem como a longo prazo16. Agterof MJ et al. sugerem que os doentes com TEP, hemodinamicamente estáveis e com níveis baixos de NT-proBNP (<500 pg/ml) poderão mesmo ser tratados em regime de ambulatório, sem aumento de complicações ou eventos adversos, o que, a confirmar-se, representa uma mais-valia clínica e económica considerável17.
Para além da relevância do valor absoluto de NT-proBNP à admissão, Kostrubiec et al. demonstraram que a persistência de níveis elevados de NT-proBNP, 24h após o diagnóstico (redução<50% dos valores iniciais), prediz maior mortalidade aos 30 dias12. O doseamento seriado do NT-proBNP poderá assim acrescentar valor prognóstico ao doseamento isolado do NT-proBNP na admissão, bem como constituir um indicador da eficácia terapêutica. Nesse mesmo estudo, a eficácia clínica nos doentes submetidos a trombólise esteve associada de forma significativa à redução do nível sérico deste biomarcador12. De salientar que a semi-vida média do NT-proBNP é de 48 a 72 horas, pelo que o doseamento diário do NT-proBNP não está indicado.
Contudo, os resultados reportados nos estudos prévios demonstram alguma heterogeneidade, provavelmente pela pequena dimensão das amostras estudadas, valores de corte de NT-proBNP diversos, doseamentos em momentos diferentes da apresentação/evolução clínica e pelos diferentes endpoints estudados.
Apesar da relevância demonstrada para a avaliação prognóstica dos doentes com TEP, o doseamento do NT-proBNP ainda não constitui uma estratégia consensual e de rotina na avaliação dos doentes com esta patologia.
Limitações do estudoA principal limitação deste estudo é o seu carácter retrospectivo. Os dados da avaliação dos doentes na admissão hospitalar são muitas vezes subjectivos e o registo nem sempre sistemático. A análise dos registos ecocardiográficos, em regime de urgência, reflectiu também alguma heterogeneidade. Outra limitação foi a dimensão reduzida da amostra. Apesar de o TEP ser uma patologia frequente, continua subdiagnosticada e constitui muitas vezes um diagnóstico de exclusão, o que poderá levar à não realização, durante a abordagem inicial do doente, de muitos dos exames complementares recomendados. Por outro lado, é importante realçar que não foram incluídos doentes com o diagnóstico de TEP estabelecido em regime de internamento, o que corresponderá a uma fatia relevante de doentes que foram excluídos do estudo.
ConclusõesEste trabalho corrobora os dados apresentados em estudos e meta-análises prévias que apontam para o papel potencialmente relevante do NT-proBNP como índice de prognóstico a curto prazo dos doentes com TEP. Torna-se imperiosa a realização de estudos prospectivos e multicêntricos para a avaliação definitiva do impacto prognóstico deste biomarcador nos doentes com TEP.
Em suma, podemos concluir que o doseamento de NT-proBNP na admissão hospitalar, em doentes com suspeita de TEP, poderá constituir um parâmetro útil para a monitorização da evolução intra-hospitalar e a avaliação do prognóstico a curto prazo.
Conflito de interessesOs autores declaram não haver conflito de interesses.