A ressonância magnética cardíaca (RMC) tem vindo a adquirir grande relevância na avaliação diagnóstica de um espectro cada vez mais amplo de cardiomiopatias, incluindo as que apresentam potencial arritmogénico.
ObjetivoAvaliação do valor acrescentado da RMC no diagnóstico etiológico de arritmias ventriculares, quando a investigação convencional inicial com outros métodos complementares de diagnóstico não é conclusiva.
MétodosEstudaram-se retrospetivamente os doentes que realizaram RMC para esclarecimento da etiologia de arritmias ventriculares, entre 2005-2011 (n=113). Foram incluídos apenas doentes com arritmias ventriculares documentadas. Constituíram critérios de exclusão a obtenção de diagnóstico definitivo por exame complementar, de diagnóstico realizado previamente e a presença de história prévia sugestiva de doença coronária (antecedentes de síndrome coronária aguda ou história de angor típico, de elevação de biomarcadores de necrose miocárdica ou teste de isquemia positivo, quando realizado). Os resultados da RMC foram considerados relevantes quando sugeriram um diagnóstico provável.
ResultadosDos 113 doentes incluídos, 57,5% eram homens. A idade média foi 41,7±16,2 anos. Quanto à arritmia documentada, 38,1% dos doentes foram referenciados por taquicardia ventricular/fibrilhação ventricular (FV/TV mantida) e 61,9% por extrassistolia ventricular com menor complexidade (ESV). A RMC mostrou alterações sugestivas de um diagnóstico específico em 42,5% dos doentes, foi totalmente normal em 36,3% e mostrou alterações inespecíficas nos restantes. Nos casos de referenciação por FV/TV mantida a RMC foi diagnóstica em 60,4% dos casos, enquanto nos casos de ESV foi-o em 31,4%.
Os diagnósticos prováveis mais frequentes foram displasia arritmogénica do ventrículo direito, não compactação ventricular e miopericardite. Assinala-se que, apesar da ausência de evidências clínicas sugestivas pelos critérios atrás referidos, 6,2% dos doentes apresentaram áreas de realce tardio com distribuição e características atribuíveis a doença coronária obstrutiva.
ConclusãoA RMC proporciona valor acrescentado no diagnóstico etiológico de arritmias ventriculares quando exames mais acessíveis ou realizados previamente não são conclusivos. A percentagem de doentes em que foi conclusiva foi de 42,5% (60,4% nos casos de referenciação por FV/TV mantida) e em que foi totalmente normal foi de 36,3%.
Cardiac magnetic resonance (CMR) imaging is increasingly important in the diagnostic work-up of a wide range of heart diseases, including those with arrhythmogenic potential.
ObjectiveTo assess the added value of CMR in etiological diagnosis of ventricular arrhythmias after an inconclusive conventional investigation.
MethodsPatients undergoing CMR between 2005 and 2011 for investigation of ventricular arrhythmias were included (n=113). All had documented arrhythmias. Those with a definite diagnosis from a previous investigation and those with evidence of coronary artery disease (acute coronary syndrome, typical angina symptoms, increase in biomarkers or positive stress test) were excluded. CMR results were considered relevant when they fulfilled diagnostic criteria.
ResultsOf the 113 patients, 57.5% were male and mean age was 41.7±16.2 years. Regarding the initial arrhythmia, 38.1% had ventricular fibrillation/sustained ventricular tachycardia (VF/VT) and 61.9% had less complex ventricular ectopy. CMR imaging showed criteria of a specific diagnosis in 42.5% of patients, was totally normal in 36.3%, and showed non-specific alterations in the remainder. In VF/VT patients, specific criteria were found in 60.4%, and in 31.4% of those with less complex ectopy.
The most frequent diagnoses were arrhythmogenic right ventricular dysplasia, ventricular non-compaction and myopericarditis. It is worth noting that, although there was no evidence of previous coronary artery disease, 6.2% of patients had a late gadolinium enhancement distribution pattern compatible with myocardial infarction.
ConclusionCMR gives additional and important information in the diagnostic work-up of ventricular arrhythmias after an inconclusive initial investigation. The proportion of patients with diagnostic criteria was 42.5% (60.0% in those with VF/VT), and CMR was completely normal in 36.6%.
A ressonância magnética cardíaca (RMC) é uma modalidade diagnóstica que permite a identificação de características de um leque muito alargado de fenómenos fisiopatológicos, de tal forma que se poderá considerar um exame complementar de «largo espectro».
Assim, a análise morfológica e funcional livre de constrangimentos relacionados quer com as limitações de janela quer com o número restrito de incidências para a aquisição das imagens, e com excelente resolução, permite caracterizar com precisão as patologias que se traduzem fenotipicamente com alterações a esses dois níveis. Estas capacidades tornam-se particularmente úteis na avaliação das cavidades direitas.
Além disso, é possível a caracterização de processos patológicos que impliquem lesão tecidular irreversível (nos locais onde ocorre acumulação tardia de gadolínio) ou lesão tecidular em curso ou recente (com a identificação de zonas de «edema» nas imagens ponderadas em T2)1. O padrão e distribuição dessas alterações permite a identificação com graus diferentes de sensibilidade e especificidade da etiologia em causa2,3. Além disso, a presença e padrão de localização do tecido adiposo pode ser identificada através do aspeto que este adquire nas imagens ponderadas em T1, possibilitando a deteção de infiltração adiposa do miocárdio, como no caso da miocardiopatia arritmogénica4,5.
As linhas de orientação atuais defendem que na marcha diagnóstica da etiologia de arritmias ventriculares seja excluída cardiopatia estrutural por ecocardiografia e doença coronária6,7, sendo que a investigação adicional com outros exames complementares de diagnóstico é posta ao critério do médico assistente8.
Tendo em conta o vasto leque de processos fisiopatológicos que por diversos mecanismos podem levar à eclosão de arritmias ventriculares, bem como as potencialidades da RMC na visualização de achados associados a uma maior probabilidade de determinado distúrbio, a utilização da RMC na investigação da etiologia subjacente à ocorrência de arritmias ventriculares apresenta-se, conceptualmente, como uma opção válida nas situações em que o estudo inicial não é conclusivo para a assunção de um diagnóstico.
ObjetivoNesta análise pretende-se estudar o valor diagnóstico da realização de RMC quando a investigação diagnóstica inicial, dirigida pelo médico assistente e de acordo com as práticas correntes, não se tenha revelado conclusiva.
MétodosSeleccionaram-se retrospectivamente os doentes referenciados, entre 2005 e 2011, para realização de RMC num centro nacional, no contexto da investigação etiológica de episódios documentados de arritmias ventriculares, cuja abordagem diagnóstica convencional inicial (dirigida pelos respectivos cardiologistas assistentes e de acordo com as práticas clínicas standard) se tenha revelado inconclusiva. Assim, todos os doentes realizaram ecocardiograma transtorácico e aqueles com risco intermédio de doença coronária (com base na idade, género e sintomas) realizaram teste de isquemia. Foram incluídos nesta análise os casos das formas de arritmias ventriculares, cuja pesquisa de substrato arritmogénico por RMC foi considerada necessária pelos médicos referenciadores pelas suas características de complexidade, frequência, morfologia ou repercussão clínica. Estes, em todos os casos, foram cardiologistas.
Excluíram-se os doentes com história prévia sugestiva de doença coronária – antecedentes de síndrome coronária aguda, elevação de biomarcadores de necrose miocárdica ou teste de isquemia positivo, quando realizado.
Assumiu-se a presença dos diagnósticos de miocardite, miocardiopatia hipertrófica, miocardiopatia arritmogénica e não compactação ventricular quando se verificaram os critérios diagnósticos para estas patologias, de acordo com as guidelines publicadas9–13. Considerou-se o diagnóstico de doença coronária quando se observou acumulação de realce tardio a partir da face subendocárdica com localização consistente e com a distribuição das artérias coronárias.
Os exames foram realizados em equipamento Siemens®, modelo Magneton Simphony Maestro Class, 1.5 TESLA. Foram efetuados, em todos os casos, estudos morfológicos e funcionais, com obtenção de imagens ponderadas em T2 e em T1, e realce tardio.
Em todos os exames realizados foi efetuada uma avaliação funcional através da sequência Steady-state free precession (SSFP) (TE=1,5ms; TR=43,26ms; espessura de corte=6mm; ângulo de báscula=80°; matriz=192×192) com o ciclo cardíaco compartimentado em 30mm.
O estudo morfológico foi efetuado através de sequências Turbo Spin Echo (TSE) ponderadas em T1 (TE=7,5ms; TR=700ms; espessura=6mm; ângulo de báscula=180°; matriz=256×125) e T2 (TE=46ms; TR=800ms; espessura=5mm; ângulo de báscula=180°; matriz=256×157).
As imagens do realce tardio foram obtidas dez minutos após a administração de uma dose de 0,2mmol/kg de contraste endovenoso (quelato de gadolínio). A sequência utilizada foi Phase Sensitive Inversion Recovery (PSIR) (TE=1,44ms; TR=250ms; espessura=8mm; ângulo de báscula=45°; matriz=256x167).
Essas imagens foram processadas e depois interpretadas por uma equipa composta por cardiologista e radiologista que, tendo em conta as imagens obtidas, a informação clínica fornecida pelo médico referenciador e os critérios diagnósticos, se pronunciava acerca da probabilidade da presença de determinada patologia, ou da normalidade ou inespecificidade dos achados.
ResultadosForam incluídos na análise 113 doentes. A média etária foi de 41,7±16,2 anos.
DiscussãoAs recomendações mais recentes das sociedades científicas europeias e norte-americanas no que respeita à utilização de exames complementares de diagnóstico imagiológicos no contexto da investigação da etiologia do substrato arritmogénico para arritmias ventriculares, que datam de 20066, consagram como métodos de primeira linha a ecocardiografia e os métodos não invasivos para a deteção de isquemia miocárdica (prova de esforço, cintigrafia de perfusão do miocárdio e eocardiograma de stress), conferindo-lhes uma classe de recomendação I. A RMC é indicada como uma opção nos casos em que a ecocardiografia não fornece informação suficiente na avaliação da função ou presença de alterações estruturais de ambos os ventrículos (classe de recomendação IIa, nível de evidência B). Por sua vez, a coronariografia deve ser considerada perante doentes com arritmias ventriculares potencialmente fatais ou sobreviventes de morte súbita, quando a probabilidade pré-teste de doença coronária (com base em idade, sintomas e género) é intermédia ou alta (classe de recomendação IIa, nível de evidência C).
Nestas circunstâncias pode dizer-se que, mesmo nos casos em que a ecocardiografia convencional permite a completa apreciação de alterações estruturais e funcionais em ambos os ventrículos, tal como referido textualmente nas recomendações, a atribuição dessas alterações ao processo fisiopatológico subjacente é inespecífica, uma vez que a ecocardiografia por si só não permite identificar a anomalia tecidular presente. Cita-se, como exemplo, a visualização de alterações da contratilidade segmentar no ventrículo esquerdo, que mesmo que estejam localizadas na distribuição de determinado território arterial podem corresponder a um processo inflamatório localizado de outra etiologia e não a isquemia. As recomendações em questão não atribuíam nenhuma classe de recomendação à RMC com estudo de perfusão no diagnóstico de doença coronária relevante e isquemia silenciosa, mas reconheciam (em 2006) que os custos e disponibilidade do método estavam a tornar-se cada vez mais competitivos. Ou seja, determinadas potencialidades da RMC conferem-lhe maior utilidade neste contexto do que aquela que foi contemplada nas recomendações de 2006.
Verifica-se que, nos últimos anos, a situação tem vindo a mudar sendo crescentemente reconhecido à RMC um papel de destaque na investigação diagnóstica perante a suspeita da presença de uma miocardiopatia com potencial arritmogénico. Realçam-se alguns exemplos desse protagonismo:
- -
Miocardiopatia hipertrófica: nas mais recentes recomendações para o diagnóstico e tratamento da miocardiopatia hipertrófica11 a RMC está indicada com classe de recomendação I nas situações em que o ecocardiograma é sugestivo, mas não conclusivo, ou quando, mesmo sendo-o, é necessária informação adicional que possa influenciar o processo de tomada de decisões, como a definição dos segmentos hipertrofiados, da presença de aneurismas e da anatomia do aparelho valvular mitral. Mais ainda, é atribuído valor ao estudo da presença e distribuição de realce tardio na definição do prognóstico e na estratificação do risco arrítmico e à possibilidade de diferenciar a MCH de doenças com expressão morfológica semelhante (p. ex. amiloidose, doença de Fabry, miocardiopatia por mutação no gene LAMP2).
- -
Miocardites: dado o grau de concordância evidenciado entre os achados da RMC e da biópsia endomiocárdica14 é atualmente considerada apropriada a realização de RMC como exame de primeira linha nos doentes com suspeita de miocardite ou cardiomiopatia não isquémica15, embora se reconheçam as desvantagens dessa abordagem, nomeadamente ao não permitir o diagnóstico de formas específicas de miocardite, como a de células gigantes ou a eosinofílica, que requerem terapêuticas específicas. Neste contexto, a RMC contribui também para a definição do prognóstico a longo prazo e do risco de eventos potencialmente fatais, entre os quais as arritmias ventriculares16.
- -
Displasia arritmogénica do ventrículo direito / miocardiopatia arritmogénica: a maior capacidade da RMC para visualizar e determinar as dimensões e função do ventrículo direito foi reconhecida na revisão de 2010 dos critérios diagnósticos para esta patologia12, com incorporação na tabela de critérios de valores referentes a intervalos de normalidade obtidos especificamente por RMC, facto que não estava contemplado nos critérios iniciais de 1994, que eram derivados essencialmente de dados obtidos de um grupo de casos com doença manifesta e já num estádio relativamente avançado, e como tal, com menor sensibilidade para a deteção da doença numa fase inicial17. No entanto, no que respeita ao critério das alterações histológicas, a verificação da acumulação de tecido fibro-adiposo em peças de biópsia continua a ser necessária, sendo a sua identificação nas imagens em T1 da RMC considerada inespecífica. Aliás, realça-se que as alterações verificadas apenas na RMC e não nas outras modalidades diagnósticas em que se baseiam os critérios são ainda tidas como muito inespecíficas18.
- -
Na cardiopatia isquémica, além das possibilidades de deteção de tecido fibrótico, de coronariopatia obstrutiva através dos estudos de perfusão ou de viabilidade pela determinação da percentagem de transmuralidade da zona fibrótica, têm surgido evidências que cada vez mais associam as características das zonas cicatriciais, nomeadamente a sua transmuralidade, à predição do risco arrítmico19,20.
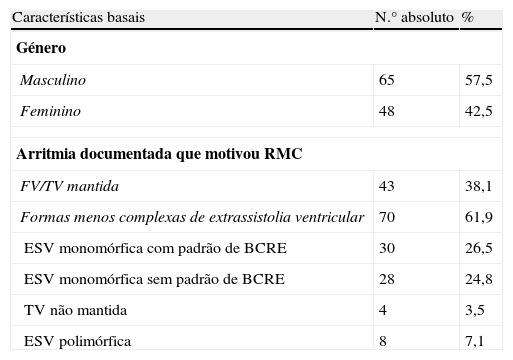
O espectro de arritmias ventriculares a requerer investigação etiológica nesta série incluiu um conjunto de formas de manifestação e prognósticos diferentes, desde extrassístoles ventriculares isoladas e frequentes (cuja investigação da etiologia foi considerada necessária pelos médicos assistentes), até formas malignas que degeneraram em paragem cardiorrespiratória (Tabela 1).
Características basais
| Características basais | N.° absoluto | % |
| Género | ||
| Masculino | 65 | 57,5 |
| Feminino | 48 | 42,5 |
| Arritmia documentada que motivou RMC | ||
| FV/TV mantida | 43 | 38,1 |
| Formas menos complexas de extrassistolia ventricular | 70 | 61,9 |
| ESV monomórfica com padrão de BCRE | 30 | 26,5 |
| ESV monomórfica sem padrão de BCRE | 28 | 24,8 |
| TV não mantida | 4 | 3,5 |
| ESV polimórfica | 8 | 7,1 |
Os resultados confirmam que a RMC acrescenta, num número importante de casos, informação relevante à investigação convencional na tentativa de identificar o processo patológico subjacente à ocorrência de arritmias ventriculares.
Com o recurso à RMC, on-top off relativamente à investigação convencional, orientada pelos médicos assistentes, encontrou-se uma causa específica em 42,5% dos doentes que ainda não tinham diagnóstico. Mais ainda, em 36,3% dos restantes a RMC foi normal, permitindo excluir com grande grau de probabilidade patologias que potencialmente fariam parte do exercício do diagnóstico diferencial (Tabelas 2–4). Obteve-se, portanto, um rendimento diagnóstico adicional de 78,8% com a RMC, após o estudo inicial dirigido, em todos os casos, por cardiologistas. Nos restantes 21,8% dos casos os resultados não foram normais, mas também não apontaram a uma causa precisa, podendo ter contribuído para fornecer informação adicional, que iria ser considerada juntamente com outros achados ou para a exclusão de patologias que pudessem ser suspeitas à data da realização do exame.
Contribuição global da RMC para obtenção de um diagnóstico
| Resultados globais | N.° absoluto | % |
| Critérios de alta probabilidade de diagnóstico específico | 48 | 42,5 |
| Cardiomiopatia arritmogénica do VD | 32 | 28,3 |
| Enfarte (transmural ou subendocárdico) | 7 | 6,2 |
| Não compactação ventricular | 4 | 3,5 |
| Miopericardite | 4 | 3,5 |
| Miocardiopatia hipertrófica | 1 | 0,9 |
| Alterações inespecíficas | 24 | 21,2 |
| Exame sem alterações | 41 | 36,3 |
Contribuição da RMC para obtenção do diagnóstico nos doentes referenciados por formas menos complexas de arritmias ventriculares
| Resultados nos doentes com formas menos complexas de arritmias ventriculares | N.° absoluto | % |
| Critérios de alta probabilidade de diagnóstico específico | 22 | 31,4 |
| Alterações inespecíficas | 14 | 20,0 |
| Exame sem alterações | 34 | 30,1 |
No caso dos doentes referenciados para RMC por arritmias conotadas com pior prognóstico, FV e TV mantida, a percentagem de exames que levou à obtenção de critérios diagnósticos foi ainda maior – 60,4%, facto que realça a utilidade desta modalidade complementar (Tabela 3).
Diagnósticos obtidos: os diagnósticos aqui encontrados corroboram de uma maneira geral os resultados de uma investigação em doentes vítimas de morte súbita cardíaca, em que as autópsias revelaram que as causas de morte mais frequentes foram miocardite, displasia arritmogénica do ventrículo direito, fibrose miocárdica relacionada com doença coronária obstrutiva e miocardiopatia hipertrófica21.
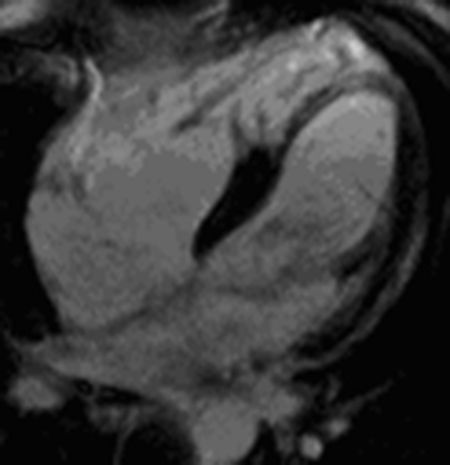
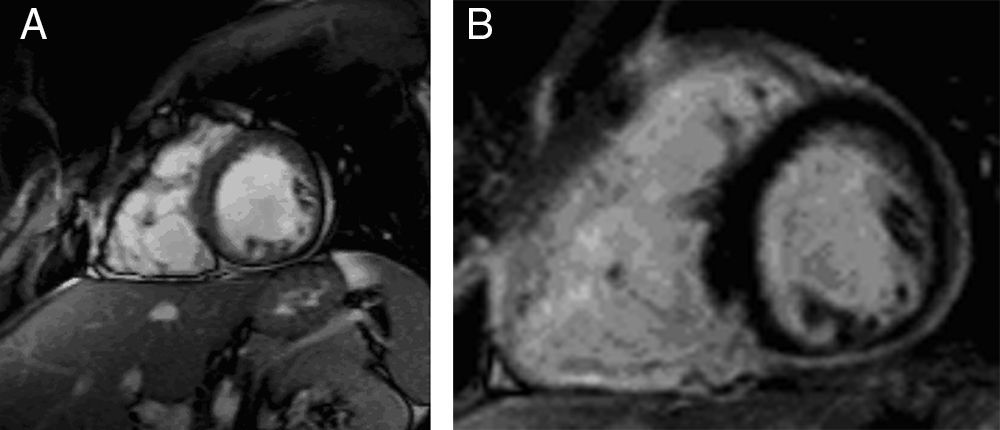
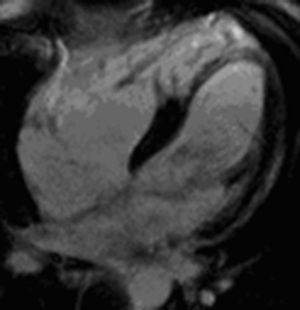
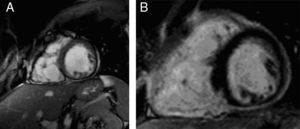
Nesta série, a entidade nosológica mais frequentemente implicada na eclosão de arritmias ventriculares foi a cardiomiopatia arritmogénica do ventrículo direito (Figuras 1–2), verificando-se a presença de critérios associados a alta probabilidade de doença em mais de um quarto de toda a população referenciada para a realização de RMC. Este facto explica-se, em parte, pela elevada prevalência na amostra de doentes com EV's com morfologia sugestiva de origem no tracto de saída do ventrículo direito. Além disso, dada a elevada sensibilidade para a deteção de tecido adiposo pela presença de hipersinal em T1 e a possibilidade de avaliação pormenorizada da morfologia e função das cavidades direitas, a RMC é um método de primeira linha perante a suspeita diagnóstica desta doença. Isto faz com que o poder discriminativo da RMC relativamente a outros meios complementares de diagnóstico seja maior no contexto da suspeita de cardiomiopatia arritmogénica do VD do que no contexto de suspeita da presença da maioria das outras entidades com potencial arritmogénico, para as quais existem outras modalidades capazes de aportar «informação crucial» (p. ex. na cardiopatia isquémica, a cintigrafia de perfusão miocárdica ou a coronariografia podem ser suficientemente elucidativos).
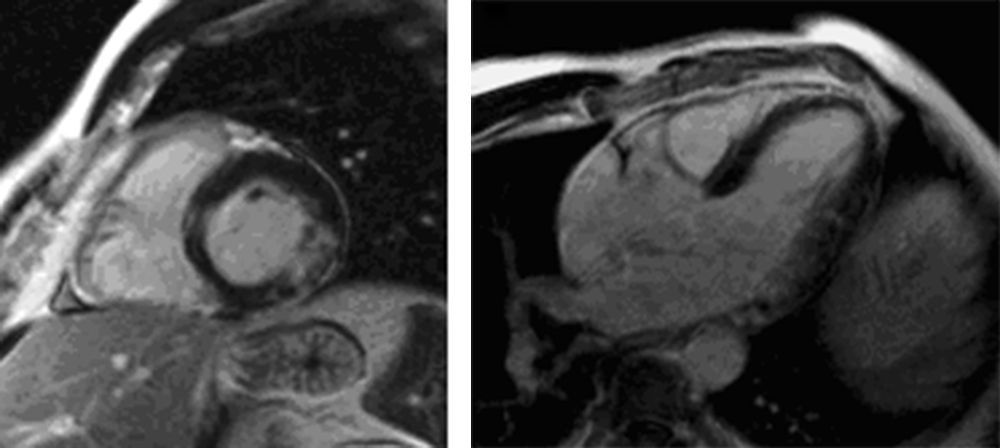
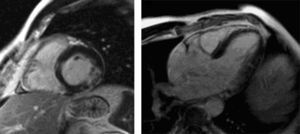
Dos resultados obtidos destaca-se a prevalência de cardiopatia isquémica (6,2%) (Figura 3) em doentes sem história de angor ou eventos coronários prévios conhecidos, realçando o papel que a isquemia silenciosa pode ter na constituição de um substrato arritmogénico, bem como a necessidade de adotar estratégias diagnósticas que testem a existência de isquemia miocárdica perante arritmias sem etiologia identificada, em concordância com o que está consagrado nas recomendações mais recentes6.
Com a crescente disponibilidade dos centros para a sua realização e com o aumento do nível de sensibilização da comunidade médica para as potencialidades deste método, prevê-se uma expansão do número de solicitações e a sua introdução mais precoce no algoritmo diagnóstico do mecanismo arritmogénico subjacente à eclosão de extrassistolia ventricular.
Reconhece-se, hoje em dia, a vantagem de num único exame ser fornecida informação estrutural, funcional, referente à composição tecidular, à adequação da perfusão e à viabilidade.
LimitaçõesReconhecem-se algumas limitações desta análise.
Tratou-se de um estudo retrospetivo, não tendo sido feito follow-up e avaliado o impacto da informação obtida nas decisões terapêuticas que foram levadas a cabo, nem as intercorrências clínicas ocorridas.
Sendo esta uma análise realizada num único centro, a investigação prévia à realização de RMC reflete as práticas correntes no centro, que poderão variar em relação a outros locais, havendo portanto um viés decorrente disso.
Além disso, a escolha dos doentes referenciados para RMC foi feita pelos respetivos cardiologistas assistentes, sendo que os critérios utilizados para selecionar os doentes ou as características das arritmias que justificariam investigação etiológica com RMC tiveram em conta as melhores práticas correntes, mas não estiveram isentos de subjetividade.
Por motivos logísticos, a realização da RMC não ocorreu na mesma altura da documentação das arritmias, facto que afeta a sensibilidade das imagens em T2 para a deteção de edema e, como tal, pode ter diminuído a eficácia diagnóstica dos estudos.
ConclusõesNesta análise, a RMC mostrou ser um exame com boa rentabilidade diagnóstica após uma investigação etiológica inicial (com outros exames complementares convencionais e de acordo com as práticas clínicas correntes) que se tenha revelado inconclusiva. Este método imagiológico é capaz de mostrar achados fenotípicos característicos (ou associados a maior probabilidade) de um conjunto muito alargado de patologias, de tal forma que se pode considerar uma modalidade diagnóstica de largo espectro. Estes resultados reforçam o papel da RMC no estudo etiológico de arritmias ventriculares e realçam a importância da sua realização em fases eventualmente mais precoces da marcha diagnóstica, sendo de considerar sempre que a abordagem inicial se mostre inconclusiva.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.