Numa era em que a doença coronária é uma das principais causas de morte a nível mundial, vários estudos referem a persistência de obstáculos no acesso à revascularização, sobretudo na facilidade de acesso à intervenção coronária percutânea, podendo tal estar associado a piores outcomes.
ObjetivosComparar os outcomes cardiovasculares dos doentes submetidos a intervenção coronária percutânea (ICP) em hospitais com e sem intervenção on‐site.
Material e métodosEstudo retrospetivo baseado no Registo Nacional de Síndromes Coronárias Agudas (SCA) – com colheita de dados de 2010 a 2018. Divisão dos SCA em dois grupos: com e sem supradesnivelamento do segmento ST. Criados ainda dois subgrupos, de acordo com a presença/ausência de ICP on‐site, para cada uma destas entidades. Realizado score de propensão (SdP) para uniformização dos resultados. Excluídos doentes sem informação sobre a realização de ICP.
ResultadosAdmitidos 6008 doentes após aplicação de critérios de exclusão e SdP. Verificamos que os doentes admitidos por SCA com supraST apresentaram mais episódios de taquicardia ventricular mantida (OR 2,14; IC (1,26‐3,61); p = 0,004) em hospitais sem ICP on‐site. Relativamente aos SCA sem supraST, verificou‐se um predomínio de insuficiência cardíaca congestiva (ICC) (OR 0,79; IC (0,65‐0,98); p = 0,03) em hospitais com ICP on‐site.
ConclusãoA ocorrência de um maior número de eventos adversos major nos hospitais sem ICP on‐site, em particular no caso do SCA com supraST, é consequência do atraso até a revascularização. Estratégias nacionais e locais devem ser definidas para reduzir o impacto negativo da ausência de ICP on‐site e consequente tempo até revascularização.
In an era in which coronary heart disease is one of the leading causes of death worldwide, several studies report the persistence of obstacles to accessing revascularization, and percutaneous coronary intervention in particular, which may be associated with worse outcomes.
ObjectivesTo compare cardiovascular outcomes in patients admitted to hospitals with and without on‐site percutaneous coronary intervention (PCI) capabilities.
Material and MethodsA retrospective study based on the National Registry of Acute Coronary Syndromes (ACS) ‐ with data collection from 2010 to 2018. Division of the patients into two groups: with and without ST‐elevation. Two subgroups were subsequently created according to the presence/absence of on‐site PCI. A propensity score was performed to standardize the results. Patients without information about hospital admission (with/without PCI) were excluded.
Results6008 patients were included after exclusion criteria and propensity score were applied. We found that patients admitted for ACS with ST‐elevation (STE‐ACS) had more episodes of sustained ventricular tachycardia (OR 2.14; CI (1.26‐3.61); p=0.004) in hospitals without on‐site PCI. Regarding ACS without ST elevation (NSTE‐ACS), there were more cases of congestive heart failure (OR 0.79; CI (0.65‐0.98)) in hospitals with on‐site PCI.
ConclusionThe incidence of a greater number of major adverse events in hospitalizations without on‐site PCI, particularly in the case of STE‐ACS, is a consequence of the delay before revascularization. National and local strategies must be established to reduce the negative impact of the absence of on‐site PCI and the resulting time before revascularization.
Apesar dos recentes avanços na área cardiovascular, as doenças cardiovasculares continuam a representar a principal causa de morte na Europa, incluindo Portugal1,2. Devido à necessidade de uma intervenção adequada nos doentes admitidos com uma síndrome coronária aguda (SCA), as orientações atuais da Sociedade Europeia de Cardiologia3,4 reforçam a necessidade de uma intervenção coronária percutânea precoce5,6, com o intuito de minimizar as complicações e a mortalidade associada a esta patologia.
Um estudo recente7 revelou que a área geográfica onde o doente é admitido inicialmente pode estar relacionada com a presença de obstáculos ao acesso à revascularização, bem como a um aumento da mortalidade8–10. Tal pode ser explicado em parte pela localização das salas de hemodinâmica nos grandes centros urbanos9, o que pode comprometer a revascularização de doentes admitidos inicialmente em hospitais mais periféricos e sem intervenção coronária percutânea (ICP) disponível no local. Poucos estudos se debruçaram sobre o real impacto da presença/ausência de ICP on‐site no outcome dos nossos doentes6–9. «Tempo é miocárdio», pelo que urge a necessidade de avaliar qual o real impacto da presença/ausência de intervenção coronária percutânea (ICP) on‐site no outcome dos nossos doentes, sobretudo nos SCA sem supraST onde a janela temporal para intervenção é mais alargada.
Os autores do trabalho propuseram‐se a analisar os dados do Registo Nacional de SCA de modo a analisar e identificar fatores que influenciam o tratamento e outcome dos doentes admitidos com SCA, consoante a sua admissão num hospital com (HcICP) ou sem ICP (HsICP) on‐site.
MétodosRegisto Nacional português de Síndromes Coronárias AgudasO Registo Nacional de SCA é um registo contínuo e prospetivo, promovido pela Sociedade Portuguesa de Cardiologia, onde todos os departamentos de cardiologia do país são convidados a participar de forma ativa. O registo teve início em 2002 e continua atualmente ativo, com 28 serviços de cardiologia a contribuírem com os seus dados diariamente. De uma forma sucinta, cada centro deve incluir todos os doentes admitidos no serviço com o diagnóstico de SCA (com e sem supradesnivelamento do segmento ST) baseado na avaliação clínica, bem como nas alterações eletrocardiográficas e analíticas encontradas.
O registo centra‐se na aquisição de várias variáveis das quais se destacam: 1) características demográficas e basais dos doentes admitidos; 2) dados laboratoriais na admissão e durante o internamento; 3) evolução clínica durante a estadia hospitalar; 4) estratégia farmacológica e invasiva realizadas; 5) eventos cardiovasculares e seguimento a um ano, sempre que possível. A identificação dos pacientes permaneceu sempre anonimizada, tendo sido o registo autorizado pelas autoridades nacionais e registado na plataforma clinicaltrials.gov (NCT 01642329).
Foram cumpridos todos os requisitos éticos presentes na declaração de Helsínquia de 1975, não envolvendo o presente trabalho qualquer experimentação humana e/ou animal. Um consentimento informado escrito, para introdução dos dados dos doentes no registo, está disponível desde 2010, tendo sido aplicado após aprovação do comité de ética de cada Centro Hospitalar.
Desenho do estudoEstudo longitudinal, retrospetivo, multicêntrico e não randomizado baseado no Registo Nacional de SCA durante o período temporal de 01/10/2010 a 31/12/2018. Admitidos todos os doentes com o diagnóstico de SCA (com e sem supraST) durante o período temporal estabelecido, sendo excluídos da análise todos os doentes com ausência de informação sobre o hospital de admissão (com versus sem ICP on‐site). Posteriormente procedeu‐se à divisão em dois grupos (SCA com e sem SupraST) seguida da sua subdivisão em dois subgrupos, de acordo com a sua admissão em hospitais com ou sem ICP on‐site.
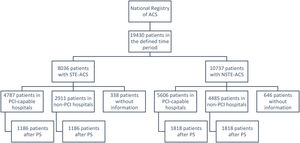
Com o intuito de tornar os dois grupos o mais homogéneos possível, para a extração de conclusões sobre a ocorrência de complicações cardiovasculares e mortalidade, procedeu‐se à elaboração de um score de propensão (SdP) para cada um dos grupos, recorrendo a um modelo de regressão logística (Anexo 2). Foi realizado um emparelhamento de 1:1, tendo em contas as seguintes características: idade, índice de massa corporal, sexo, transporte hospitalar por viatura médica, fatores de risco cardiovasculares, antecedentes pessoais cardiovasculares e não cardiovasculares, medicação prévia ao internamento e exame físico na admissão (classe de Killip, tensão arterial e frequência cardíaca). Dois doentes foram emparelhados sempre que os seus respetivos scores diferiam num valor inferior a 0,000001. O Anexo 2 mostra de forma detalhada quais as variáveis incluídas e o respetivo peso no SdP. Foram avaliadas variáveis comuns a ambos os grupos e a ocorrência de morte e eventos cardiovascular major durante o internamento hospitalar. De forma sumária, a Figura 1 revela as etapas consecutivas do estudo até à obtenção da população final.
Características basais da populaçãoOS autores centraram‐se na aquisição de variáveis relativas à população estudada. Foram colhidas variáveis relativas a: 1) características basais da população (idade, índice de massa corporal (IMC), sexo, transporte hospitalar, local de admissão hospitalar, forma de admissão hospitalar, fatores de risco cardiovasculares (FRCV), antecedentes cardiovasculares, antecedentes não cardiovasculares e medicação prévia); 2) achados clínicos na admissão hospitalar (perfil hemodinâmico e diagnóstico de admissão); 3) achados eletrocardiográficos na admissão hospitalar (ritmo, morfologia/duração do QRS, segmento ST‐T); 4) achados angiográficos (número de vasos coronários com estenose superior a 50% e vaso culpado, percentagem de cateterismo realizado, intervenção coronária percutânea).
As variáveis foram comparadas, entre os grupos criados, de modo a inferir eventuais diferenças entre ambos. Foram ainda avaliados os tempos até intervenção, centrando‐se os autores nos tempos «sintomas‐reperfusão», «1.° contacto médico – reperfusão» e «porta‐reperfusão» para o grupo dos SCA com supraST e no tempo «admissão‐reperfusão» para o grupo dos SCA sem supraST.
Endpoint do estudoEstabeleceu‐se como endpoint primário a ocorrência de mortalidade intra‐hospitalar (definida como morte de causa cardíaca, vascular ou causa não cardíaca) ou a ocorrência de evento cardiovascular major (reenfarte, insuficiência cardíaca congestiva, choque cardiogénico, complicação mecânica, bloqueio auriculoventricular com repercussão hemodinâmica, taquicardia ventricular mantida ou paragem cardiorrespiratória) durante o internamento hospitalar.
Análise estatísticaAs variáveis categóricas foram caracterizadas pelo cálculo das respetivas frequências absolutas e relativas, enquanto as variáveis contínuas foram caracterizadas pela determinação da média e desvio‐padrão ou mediana e intervalo interquartil, de acordo com a presença da normalidade nas variáveis analisadas (avaliada pelo teste de Kolmorov‐Smirnov). Sempre que foram realizadas comparações entre dois grupos os testes qui‐quadrado ou teste exato de Fisher, foram privilegiados no caso das variáveis categóricas, enquanto os testes teste‐T ou Mann‐Whitney foram os testes privilegiados no caso da comparação de duas variáveis contínuas.
Centrando‐nos na análise estatística inferencial, o impacto prognóstico da presença de ICP on‐site, relativamente aos eventos cardiovasculares e mortalidade, foi avaliado segundo modelos de regressão logística. Estes modelos consideraram as seguintes variáveis: ICP on‐site, sexo, idade, diagnóstico na admissão, fatores de risco cardiovascular, antecedentes pessoais cardiovasculares e não cardiovasculares, classe Killip, frequência cardíaca, pressão arterial, ritmo cardíaco, morfologia do QRS, morfologia do segmento ST‐T, coronariografia, vasos coronários com lesão e intervenção coronária, fração de ejeção do ventrículo esquerdo (FEVE) e medicação prévia à admissão hospitalar.
O método Stepwise (Forward), juntamente com o teste da razão de verossimilhança, foi considerado para a seleção das variáveis a incluir nos presentes modelos de regressão. A odd ratio ajustada, bem como o respetivo intervalo de confiança a 95% (IC95%), foi estimada para cada variável incluída no modelo de regressão. Foi utilizado o teste de Hosmer e Lemeshow para a calibração dos modelos de regressão. A qualidade do ajuste dos modelos de regressão logística foi ainda avaliada pela determinação da área sob a curva (AUC) e sua sensibilidade e especificidade.
A análise estatística foi realizada através do recurso ao programa Statistical Package for the Social Sciences (SPSS) 19.0®, sendo assumido um nível de significância de 5% para os testes de hipóteses.
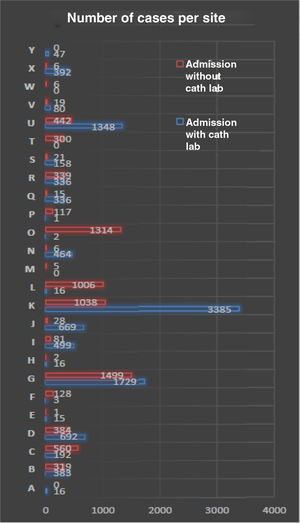
ResultadosPopulação do estudoDurante o período de inclusão do presente estudo (01/10/2010 a 31/12/2018), 28 centros hospitalares participaram de forma ativa, podendo a sua contribuição ser objetivada na Figura 2. Analisando esta de forma mais pormenorizada, verificamos que existem centros simultaneamente com doentes admitidos «com e sem ICP on‐site». Tal deve‐se essencialmente a três razões: 1) Existência de centros hospitalares compostos por vários hospitais, contudo apenas um deles possui competência em ICP; 2) Transferência de doentes de HsICP para centros com esta capacidade, sendo a introdução dos dados no registro feito pelo HcICP que aceitou o doente; 3) HsICP passaram a ter esta capacidade ao longo do período temporal do estudo.
De destacar ainda que atualmente todos os HcICP funcionam num no regime de ICP 24h/dia, durante todos os dias do ano, com exceção de um centro.
Foram registados 19 430 doentes no período avaliado, sendo incluídos na presente análise apenas 17 789 (7698 doentes com SCA com supraST e 10 091 com SCA sem supraST) após exclusão dos doentes sem informação sobre a admissão em centro com/sem ICP on‐site. Verificamos um ligeiro predomínio de doentes admitidos em HcICP (SCA com supraST: 62,2%; SCA sem supraST: 55,6%).
Após aplicação de score de propensão (SdP) a amostra final para análise foi de 2372 doentes com supraST e 3636 doentes sem supraST.
Características basais da populaçãoSCA com supraST – A idade média da população foi de 64 ± 14 anos, com predomínio do sexo masculino (75,4%). Hipertensão arterial (61,1%), dislipidémia (51,6%) e tabagismo (37%) foram os fatores de risco cardiovascular mais frequentes nesta população; 7,7% apresentaram história familiar de doença coronária e 10,4% apresentaram um internamento prévio por SCA; 39,3% dos doentes recorreram pelos próprios meios ao hospital, sendo o local de admissão mais frequente o serviço de urgência (39,7%), seguido do laboratório de hemodinâmica (30,4%). Verificamos ainda que o transporte pré‐hospitalar, por equipa médica especializada, apenas se verificou em 27,4% dos casos, com a via verde coronária a ser ativada em 28,9% dos casos. De destacar ainda que 3% das vias verdes coronárias foram conduzidas para HsICP. A Tabela 1 regista as características basais da população estudada. Na comparação da população, tendo em conta presença ou ausência de ICP no hospital de registo, verifica‐se que nos HcICP a proporção de doentes que acorreu via VMER era maior e com maior prevalência de doença coronária e revascularização coronária prévia.
Características basais da população geral nos doentes admitidos por SCA com supraST
| População geral(n = 7698) | Doentes em HcICP(n = 4787) | Doentes em HsICP(n = 2911) | P‐valor | |
|---|---|---|---|---|
| Idade (anos, média ± desvio‐padrão) | 64 ± 14 | 64 ± 14 | 64 ± 14 | 0,961 |
| IMC (kg/m2, média ± desvio‐padrão) | 27,1 ± 4,3 | 27,1 ± 4,3 | 27,1 ± 4,2 | 0,920 |
| Sexo masculino (n, %) | 5806/7698 (75,4%) | 3662/4787 (76,5%) | 2144/2911 (73,7%) | 0,005 |
| Transporte Hospitalar (n, %)Ambulância não medicalizadaVMERMeio próprio | 1639/6568 (25%)1802/6568 (27,4%)2579/6568 (39,3%) | 874/4146 (21,1%)1410/4146 (34%)1482/4146 (35,7%) | 765/2422 (31,6%)392/2422 (16,2%)1097/2422 (45,3%) | < 0,001< 0,001< 0,001 |
| Local de admissão hospitalar (n, %)SUUCI/Intermédios cardíacosSala de hemodinâmicaEnfermaria | 3050/7651 (39,7%)2282/7681 (29,7%)2333/7681 (30,4%)7/7681 (0,1%) | 2150/4781 (45%)1080/4781 (22,6%)1540/4781 (32,2%)5/4781 (0,1%) | 900/2900 (31%)1202/2900 (41,4%)793/2900 (27,3%)2/2900 (0,1%) | < 0,001< 0,001< 0,0010,717 |
| Forma de admissão hospitalar (n, %)VV coronáriaUrgênciaTransferência outro hospitalTransferência outro serviço | 2221/7698 (28,9%)3431/7698 (44,6%)2031/7698 (26,4%)15/7698 (0,2%) | 2133/4787 (44,6%)2540/4787 (53,1%)104/4787 (2,2%)10/4787 (0,2%) | 88/2911 (3%)891/2911 (30,6%)1927/2911 (66,2%)5/2911 (0,2%) | < 0,001< 0,001< 0,0010,720 |
| FRCV (n, %)HTADislipidemiaDMTabagismoHistória familiar DC | 4606/7544 (61,1%)3759/7278 (51,6%)1829/7356 (24,3%)2832/7663 (37%)517/6742 (7,7%) | 2817/4675 (60,3%)2337/4492 (52%)1089/4677 (23,3%)1786/4759 (37,5%)350/4175 (8,4%) | 1789/2869 (62,4%)1422/2786 (51%)740/2859 (25,9%)1046/2904 (36%)167/2567 (6,5%) | 0,0690,4140,0110,1840,005 |
| Antecedentes CV (n, %)Angina préviaEAM prévioCABG prévioICP préviaPM/CDIValvulopatia préviaIC préviaDoença vascular periférica | 1022/7636 (13,4%)794/7628 (10,4%)83/7662 (1,1%)673/7659 (8,8%)43/7627 (0,6%)91/7596 (1,2%)165/7652 (2,2%)232/7615 (3%) | 629/4739 (14,6%)528/4732 (11,2%)49/4762 (1%)455/4759 (9,6%)24/4729 (0,5%)55/4719 (1,2%)115/4752 (2,4%)151/4730 (3,2%) | 330/2897 (11,4%)266/2896 (9,2%)34/2900 (1,2%)218/2900 (7,5%)19/2898 (0,7%)36/2877 (1,3%)50/2900 (1,7%)81/2885 (2,8%) | < 0,0010,0060,5560,0020,4020,7390,0420,343 |
| Antecedentes não CV (n, %)DRCNeoplasiaDPOCDemênciaHemorragia prévia | 251/7584 (3,3%)316/7515 (4,2%)276/7626 (3,6%)143/6991 (2%)103/7089 (1,5%) | 168/4697 (3,6%)198/4623 (4,3%)174/4737 (3,7%)105/466 (2,4%)60/4568 (1,3%) | 83/2887 (2,9%)118/2892 (4,1%)102/2889 (3,5%)38/2525 (1,5%)43/2521 (1,7%) | 0,0970,6700,7460,0160,187 |
| Medicação prévia (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteAntagonista aldosteronaDigoxinaAmiodaronaNitratosDiuréticos | 1259/7549 (16,7%)54/6167 (0,9%)422/7543 (5,6%)2816/7531 (37,4%)2043/7548 (27,1%)1071/7529 (14,2%)94/7600 (1,2%)64/7602 (0,8%)66/7601 (0,9%)316/7551 (4,2%)1265/7542 (16,8%) | 808/4680 (17,3%)37/3768 (1%)280/4677 (6%)1747 (37,4%)1245/4683 (26,6%)651/4667 (13,9%)60/4731 (1,3%)39/4732(0,8%)43/4731 (0,9%)203/4683 (4,3%)799/4675 (17,1%) | 451/2869 (15,7%)17/2399 (0,7%)142/2866 (5%).069/2857 (37,4%)798/2865 (27,9%)420/2862 (14,7%)34/2869 (1,2%)25/2870 (0,9%)23/2870 (0,8%)113/2868 (3,9%)466/2867 (16,3%) | 0,0800,2610,0580,9720,2290,3810,7510,8280,6240,4060,345 |
CABG: cirurgia de bypass coronário; CDI: cardiodesfibrilhador implantável; CV: cardiovasculares; DC: doença coronária; DM: diabetes mellitus; EAM: enfarte agudo do miocárdio; FRCV: fatores de risco cardiovascular; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; HTA: hipertensão arterial; ICP: intervenção coronária percutânea; IC: insuficiência cardíaca; IMC: índice de massa corporal; Kg: quilograma; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PM: pacemaker; SU: Serviço de Urgência; VMER: viatura médica de emergência erReanimação; UCI: Unidade de Cuidados Intensivos; VV: Via Verde.
SCA sem supraST – Verificamos que a idade média foi ligeiramente superior (67 ± 13 anos), sendo a hipertensão arterial (74,9%), a dislipidémia (63,8%) e a diabetes mellitus (35%) os principais fatores de risco cardiovascular; 6,8% apresentaram história familiar de doença coronária e 26,2% apresentaram um internamento prévio por SCA; 52,2% dos doentes recorreram pelos próprios meios ao hospital, sendo o local de admissão mais frequente o serviço de urgência (53,4%), seguido das unidades de cuidados intermédios/intensivos (44,9%) – ver Tabela 2. Também nos HcICP a proporção de doentes que acorreu através da VMER era superior, bem como uma maior proporção de comorbilidades associadas (história familiar, dislipidémia, doença renal crónica e doença pulmonar obstrutiva crónica).
Características basais da população geral nos doentes admitidos por SCA sem supraST
| População geral(n = 10 091) | Doentes em HcICP(n = 5606) | Doentes em HsICP(n = 4485) | P‐valor | |
|---|---|---|---|---|
| Idade (anos, média ± desvio‐padrão) | 67 ± 13 | 67 ± 13 | 67 ± 13 | 0,002 |
| IMC (kg/m2, média ± desvio‐padrão) | 27,6 ± 4,3 | 27,5 ± 4,2 | 27,8±4,5 | 0,004 |
| Sexo masculino (n, %) | 7278/10 091 (72,1%) | 4038/5606 (72%) | 3240/4485 (72,2%) | 0,814 |
| Transporte Hospitalar (n, %)Ambulância não medicalizadaVMERMeio próprio | 2650/8967 (29,6%)1182/8967 (13,2%)4679/8967 (52,2%) | 1234/4840 (25,5%)738/4840 (15,2%)2667/4840 (55,1%) | 1416/4127 (34,3%)444/4127 (10,8%)2012/4127 (48,8%) | < 0,001< 0,001< 0,001 |
| Local de admissão hospitalar (n, %)SUUCI/Intermédios cardíacosSala de hemodinâmicaEnfermaria | 5374/10 068 (53,4%)4517/10 068 (44,9%)75/10 068 (0,7%)78/10 068 (0,8%) | 3593/5593 (64,2%)1896/5593 (33,9%)35/5593 (0,9%)57/5593 (1%) | 1781/4475 (39,8%)2621/4475 (58,6%)40/4475 (0,9%)21/4475 (0,1%) | < 0,001< 0,0010,1200,002 |
| Forma de admissão hospitalar (n, %)VV coronáriaUrgênciaTransferência outro hospitalTransferência outro serviço | 574/10 091 (5,7%)6818/10 091 (67,6%)2650/10 091 (26,3%)49/10 091 (0,5%) | 558/5606 (10%)4829/5606 (86,1%)192/5606 (3,4%)27/5606 (0,5%) | 16/4485 (0,4%)1989/4485 (44,3%)2458/4485 (54,8%)22/4485 (0,5%) | < 0,001< 0,001< 0,0010,949 |
| FRCV (n, %)HTADislipidémiaDMTabagismoHistória familiar DC | 7473/9979 (74,9%)6180/9693 (63,8%)3491/9957 (35,1%)2315/10 043 (23,1%)601/8825 (6,8%) | 4182/5540 (75,5%)3550/5353 (66,3%)1921/5516 (34,8%)1227/5571 (22%)365/4818 (7,6%) | 3291/4439 (74,1%)2630/4340 (60,6%)1570/4441 (35,4%)1088/4472 (24,3%)236/4007 (5,9%) | 0,123< 0,0010,5840,0060,002 |
| Antecedentes CV (n, %)Angina préviaEAM prévioCABG prévioICP préviaPM/CDIValvulopatia préviaIC préviaDoença vascular periférica | 3124/10 022 (31,2%)2615/9990 (26,2%)749/10 048 (7,5%)1898/10 011 (19%)184/9971 (1,8%)430/9957 (4,3%)754/10 029 (7,5%)731/9974 (7,3%) | 1991/5553 (35,9%)1561/5528 (28,2%)439/5566 (7,9%)1163/5547 (21%)116/5491 (2,1%)288/5498 (5,2%)508/5551 (9,2%)448/5518 (8,1%) | 1133/4469 (25,4%)1054/4462 (23,6%)310/4482 (6,9%)735/4464 (16,5%)68/4480 (1,5%)142/4459 (3,2%)246/4478 (5,5%)283/4456 (6,4%) | < 0,001< 0,0010,066< 0,0010,028< 0,001< 0,001< 0,001 |
| Antecedentes não CV (n, %)DRCNeoplasiaDPOCDemênciaHemorragia prévia | 759/9947 (7,6%)507/9777 (5,2%)622/9994 (6,2%)156/9594 (1,6%)194/9783 (2%) | 498/5486 (9,1%)297/5314 (5,6%)372/5529 (6,7%)92/5316 (1,7%)115/5509 (2,1%) | 261/4461 (5,9%)210/4463 (4,7%)250/4465 (5,6%)64/4278 (1,5%)79/4274 (1,8%) | < 0,0010,0500,0200,3660,400 |
CABG: cirurgia de bypass coronário; CDI: cardiodesfibrilhador implantável; CV: cardiovasculares; DC: doença coronária; DM: diabetes mellitus; EAM: enfarte agudo do miocárdio; FRCV: fatores de risco cardiovascular; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; HTA: hipertensão arterial; ICP: intervenção coronária percutânea; IC: insuficiência cardíaca; IMC: índice de massa corporal; Kg: quilograma; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PM: pacemaker; SU: Serviço de Urgência; VMER: viatura médica de emergência e reanimação; UCI: Unidade de Cuidados Intensivos; VV: Via Verde.
Após aplicação de SdP verificamos resultados semelhantes aos descritos previamente, sendo tal evidenciado nas Tabelas 3 e 4. De salientar apenas um menor transporte pré‐hospitalar por equipa médica especializada, após aplicação de SdP, nos SCA com supraST.
Características basais da população com SCA com supraST após aplicação de score de propensão
| População geral(n = 2372) | Doentes em HcICP(n = 1186) | Doentes em HsICP(n = 1186) | P‐valor | |
|---|---|---|---|---|
| Idade (anos, média ± desvio‐padrão) | 64 ± 14 | 64 ± 14 | 63 ± 14 | 0,134 |
| IMC (kg/m2, média ± desvio‐padrão) | 27,1 ± 4,3 | 27,1 ± 4,4 | 27 ± 4 | 0,373 |
| Sexo masculino (n, %) | 1749/2372 (73,7%) | 874/1186 (73,7%) | 875/1186 (73,8%) | 0,963 |
| Transporte hospitalar (n, %)Ambulância não medicalizadaVMERMeio próprio | 692/2372 (29,2%) 484/2372 (20,4%)1014/2372 (42,7%) | 322/1186 (27,2%) 246/1186 (20,7%) 507/1186 (42,7%) | 370/1186 (31,2%) 238/1186 (20,1%)507/1186 (42,7%) | 0,0300,6841 |
| Local de admissão hospitalar (n, %)SUUCI/Intermédios cardíacosSala de hemodinâmicaEnfermaria | 929/2367 (39,2%) 713/2367 (30,1%)720/2367 (30,4%)4/2367 (0,2%) | 510/1186 (43,0%)280/1186 (23,6%) 393/1186 (33,1%)3/1186 (0,3%) | 419/1181 (35,5%) 433/1181 (36,7%)327/1181 (27,7%) 1/1181 (0,1%) | < 0,001< 0,0010,0040,625 |
| Forma de admissão hospitalar (n, %)VV coronáriaUrgênciaTransferência outro hospitalTransferência outro serviço | 496/2372 (20,9%) 1186/2372 (50,0%)685/2372 (28,9%) 5/2372 (0,2%) | 447/1186 (37,7%) 720/1186 (60,7%)18/1186 (1,5%)1/1186 (0,1%) | 49/1186 (4,1%) 466/1186 (39,3%)667/1186 (56,2%)4/1186 (0,3%) | < 0,001< 0,001< 0,0010,218 |
| FRCV (n, %)HTADislipidémiaDMTabagismoHistória familiar DC | 1397/2372 (58,9%) 1142/2372 (48,1%)524/2372 (22,1%)861/2372 (36,3%)137/2372 (5,8%) | 702/1186 (59,2%) 569/1186 (48,0%)264/1186 (22,3%)425/1186 (35,8%)62/1186 (5,2%) | 695/1186 (58,6%)573/1186 (48,3%)260/1186 (21,9%)436/1186 (36,8%)75/1186 (6,3%) | 0,7700,8690,8430,6390,253 |
| Antecedentes CV (n, %)Angina préviaEAM prévioCABG prévioICP préviaPM/CDIValvulopatia préviaIC préviaDoença vascular periférica | 274/2372 (11,6%)225/2372 (9,5%)22/2372 (0,9%)181/2372 (7,6%)12/2372 (0,5%)27/2372 (1,1%)45/2372 (1,9%)76/2372 (3,2%) | 136/1186 (11,5%)115/1186 (9,7%)11/1186 (0,9%)93/1186 (7,8%)6/1186 (0,5%)17/1186 (1,4%)21/1186 (1,8%)37/1186 (3,1%) | 138/1186 (11,6%)110/1186 (9,3%)11/1186 (0,9%)88/1186 (7,4%)6/1186 (0,5%)10/1186 (0,8%)24/1186 (2,0%)39/1186 (3,3%) | 0,8980,72610,69910,1750,6520,816 |
| Antecedentes não CV (n, %)DRCNeoplasiaDPOCDemênciaHemorragia prévia | 70/2372 (3,0%)118/2372 (5,0%)82/2372 (3,5%)43/2372 (1,8%)41/2372 (1,7%) | 32/1186 (2,7%)65/1186 (5,5%)42/1186 (3,5%)20/1186 (1,7%)21/1186 (1,8%) | 38/1186 (3,2%)53/1186 (4,5%)40/1186 (3,4%)23/1186 (1,9%)20/1186 (1,7%) | 0,4670,2570,8220,6440,875 |
| Medicação prévia (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteAntagonista aldosteronaDigoxinaAmiodaronaNitratosDiuréticos | 374/2372 (15,8%)9/1943 (0,5%)126/2372 (5,3%)860/2372 (36,3%)634/2372 (26,7%)321/2372 (13,5%)34/2372 (1,4%)20/2372 (0,8%)21/2372 (0,9%)103/2372 (4,3%)399/2372 (16,8%) | 190/1186 (16%)5/935 (0,5%)63/1186 (5,3%)431/1186 (36,3%)314/1186 (26,5%)160/1186 (13,5%)17/1186 (1,4%)8/1186 (0,7%)9/1186 (0,8%)53/1186 (4,5%)200/1186 (16,9%) | 184/1186 (15,5%)4/1008 (0,4%)63/1186 (5,3%)429/1186 (36,2%)320/1186 (27,0%)161/1186 (13,6%)17/1186 (1,4%)12/1186 (1,0%)12/1186 (1,0%)50/1186 (4,2%)199/1186 (16,8%) | 0,7350,74610,9320,7810,95210,3690,5110,7620,956 |
CABG: cirurgia de bypass coronário; CDI: cardiodesfibrilhador implantável; CV: cardiovasculares; DC: doença coronária; DM: diabetes mellitus; EAM: enfarte agudo do miocárdio; FRCV: fatores de risco cardiovascular; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; HTA: hipertensão arterial; ICP: intervenção coronária percutânea; IC: insuficiência cardíaca; IMC: índice de massa corporal; Kg: quilograma; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PM: pacemaker; SU: Serviço de Urgência; VMER: viatura médica de emergência e reanimação; UCI: Unidade de Cuidados Intensivos; VV: Via Verde.
Características basais da população com SCA sem supraST após aplicação de Score de Propensão
| População geral(n = 3636) | Doentes em HcICP(n = 1818) | Doentes em HsICP(n = 1818) | P‐valor | |
|---|---|---|---|---|
| Idade (anos, média ± desvio‐padrão) | 66 ± 13 | 66 ± 13 | 66 ± 13 | 0,972 |
| IMC (kg/m2, média ± desvio‐padrão) | 27,6 ± 4,6 | 27,3 ± 4,2 | 27,9 ± 4,9 | < 0,001 |
| Sexo masculino (n, %) | 2629/3636 (72,3%) | 1317/1818 (72,4%) | 1312/1818 (72,2%) | 0,853 |
| Transporte Hospitalar (n, %)Ambulância não medicalizadaVMERMeio próprio | 1134/3636 (31,2%)477/3636 (13,1%)1867/3636 (51,3%) | 508/1818 (27,9%)234/1818 (12,9%)1008/1818 (55,4%) | 626/1818 (34,4%)243/1818 (13,4%)859/1818 (47,2%) | < 0,0010,658< 0,001 |
| Local de admissão hospitalar (n, %)SUUCI/Intermédios cardíacosSala de hemodinâmicaEnfermaria | 1722/3631 (47,4%)1838/3631 (50,6%)27/3631 (0,7%)38/3631 (1,0%) | 1038/1816 (57,2%)735/1816 (40,5%)10/1816 (0,6%)29/1816 (1,6%) | 684/1815 (37,7%)1103/1815 (60,8%)17/1815 (0,9%)9/1815 (0,5%) | < 0,001< 0,0010,1760,001 |
| Forma de admissão hospitalar (n, %)VV coronáriaUrgênciaTransferência outro hospitalTransferência outro serviço | 192/3636 (5,3%)2482/3636 (68,3%)944/3636 (26,0%)18/3636 (0,5%) | 183/1818 (10,1%)1566/1818 (86,1%)61/1818 (3,4%)8/1818 (0,4%) | 9/1818 (0,5%)916/1818 (50,4%)883/1818 (48,6%)10/1818 (0,6%) | < 0,001< 0,001< 0,0010,637 |
| FRCV (n, %)HTADislipidémiaDMTabagismoHistória familiar DC | 2675/3636 (73,6%)2149/3636 (59,1%)1228/3636 (33,8%)861/3636 (23,7%)223/3636 (6,1%) | 1341/1818 (73,8%)1076/1818 (59,2%)599/1818 (32,9%)429/1818 (23,6%)98/1818 (5,4%) | 1334/1818 (73,4%)1073/1818 (59,0%)629/1818 (34,6%)432/1818 (23,8%)125/1818 (6,9%) | 0,7920,9190,2930,9070,062 |
| Antecedentes CV (n, %)Angina préviaEAM prévioCABG prévioICP préviaPM/CDIValvulopatia préviaIC préviaDoença vascular periférica | 1079/3636 (29,7%)933/3636 (25,7%)263/3636 (7,2%)697/3636 (19,2%)78/3636 (2,1%)122/3636 (3,4%)252/3636 (6,9%)219/3636 (6,0%) | 549/1818 (30,2%)480/1818 (26,4%)131/1818 (7,2%)362/1818 (19,9%)44/1818 (2,4%) 55/1818 (3,0%)130/1818 (7,2%)103/1818 (5,7%) | 530/1818 (29,2%)453/1818 (24,9%)132/1818 (7,3%)335/1818 (18,4%)34/1818 (1,9%)67/1818 (3,7%)122/1818 (6,7%)116/1818 (6,4%) | 0,4900,3050,9490,2550,2520,2690,6010,365 |
| Antecedentes não CV (n, %)DRCNeoplasiaDPOCDemênciaHemorragia prévia | 252/3636 (6,9%)174/3636 (4,8%)213/3636 (5,9%)51/3636 (1,4%)64/3636 (1,8%) | 124/1818 (6,8%)78/1818 (4,3%)102/1818 (5,6%)28/1818 (1,5%)30/1818 (1,7%) | 128/1818 (7,0%)96/1818 (5,3%)111/1818 (6,1%)23/1818 (1,3%)34/1818 (1,9%) | 0,7940,1620,5250,4810,614 |
| Medicação prévia (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteAntagonista aldosteronaDigoxinaAmiodaronaNitratosDiuréticos | 1288/3636 (35,4%)55/3039 (1,8%)607/3636 (16,7%)1985/3636 (54,6%)1603/3636 (44,1%)1081/3636 (29,7%)117/3636 (3,2%)48/3636 (1,3%)73/3636 (2,0%)626/3636 (17,2%)1044/3636 (28,7%) | 643/1818 (35,4%)31/1416 (2,2%)310/1818 (17,1%)1015/1818 (55,8%)808/1818 (44,4%)557/1818 (30,6%)57/1818 (3,1%)26/1818 (1,4%)34/1818 (1,9%)317/1818 (17,4%)530/1818 (29,2%) | 645/1818 (35,5%)24/1623 (1,5%)297/1818 (16,3%)970/1818 (53,4%)795/1818 (43,7%)524/1818 (28,8%)60/1818 (3,3%)22/1818 (1,2%)(39/1818 2,1%)309/1818 (17,0%)514/1818 (28,3%) | 0,9450,1430,5630,1340,6640,2310,7780,5610,5540,7250,558 |
CABG: cirurgia de bypass coronário; CDI: cardiodesfibrilhador implantável; CV: cardiovasculares; DC: doença coronária; DM: diabetes mellitus; EAM: enfarte agudo do miocárdio; FRCV: fatores de risco cardiovascular; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; HTA: hipertensão arterial; ICP: intervenção coronária percutânea; IC: insuficiência cardíaca; IMC: índice de massa corporal; Kg: quilograma; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PM: pacemaker; SU: Serviço de Urgência; VMER: viatura médica de emergência e reanimação; UCI: Unidade de Cuidados Intensivos; VV: Via Verde.
Achados clínicos, eletrocardiográficos e angiográficos da população
SCA com supraST – A maioria dos doentes apresentou‐se em classe Killip I (85,3%). Predominaram os enfartes de localização inferior (50,5%). A maioria dos doentes apresentou apenas lesão significativa de um vaso (53,3%), com a lesão culpada mais frequentemente localizada a nível da artéria descendente anterior (45,9%). A Tabela 5 sumariza de forma mais detalhada os achados aqui descritos. Relativamente à comparação entre os subgrupos admitidos com base na presença de ICP on‐site, verifica‐se que nos HcICP há uma maior proporção de doença coronária de um e três vasos, sendo que a proporção em que há envolvimento do tronco comum é mais frequente nos HcICP.
Achados clínicos, electrocardiográficos e angiográficos nos doentes com SCA com supraST
| População geral(n = 7698) | Doentes em HcICP(n = 4787) | Doentes em HsICP(n = 2911) | P‐valor | |
|---|---|---|---|---|
| P.H. na admissãoFC (bpm, média ± DP)TAS (mmHg, média ± DP)TAD (mmHg, média ± DP)Classe de Killip (n, %)III + III + IV | 78 ± 20134 ± 3079 ± 186535/7657 (85,3%)1122/7657 (14,7%) | 77 ± 20133 ± 3079 ± 184064/4762 (85,3%)698/4762 (14,7%) | 78 ± 20136 ± 3080 ± 182471/2895 (85,4%)424/2895 (14,6%) | 0,881< 0,0010,0010,9890,989 |
| Achados eletrocardiográficosRitmo cardíaco (n, %)SinusalFAQRS (n, %)NormalPacemakerBCREBCRDLocalização do enfarte (n, %)AnteriorInferiorBCRE de novo | 7127/7687 (92,7%)413/7657 (5,4%)6812/7651 (89%)18/7651 (0,2%)140/7651 (1,8%)410/7651 (5,4%)3729/7697 (48,4%)3888/7697 (50,5%)80/7697 (1%) | 4417/4779 (92,4%)256/4779 (5,4%)4200/4748 (88,5%)9/4748 (0,2%)100/4748 (2,1%)268/4748 (5,6%)2332/4786 (48,7%)2395/4786 (50%)59/4786 (1,2%) | 2710/2908 (93,2%)157/2908 (5,4%)2612/2903 (90%)9/2903 (0,291%)40/2903 (1,4%)142/2903 (4,9%)1397/2911 (48%)1493/2911 (51,3%)21/2911(0,7%) | 0,2100,937< 0,0010,4200,0210,1560,5310,2890,032 |
| Vasos com estenose > 50% (n, %)0 vasos1 vaso2 vasos3 vasos | 123/6055 (2%)3227/6055 (53,3%)1694/6055 (28%)1011/6055 (16,7%) | 71/3906 (1,8%)2151/3906 (55,1%)1095/3906 (28%)589/3906 (15,1%) | 52/2149 (2,4%)1076/2149 (50,1%)599/2149 (27,9%)422/2149 (19,6%) | 0,112< 0,0010,894< 0,001 |
| Vaso culpado (n, %)Tronco comumDescendente anteriorCircunflexaCoronária direitaPontagemNão identificado | 50/6449 (0,8%)2927/6449 (45,4%)766/6449 (11,9%)2375/6449 (36,8%)23/6449 (0,4%)308/6449 (4,8%) | 43/4016 (1,1%)1830/4016 (45,6%)452/4016 (11,3%)1457/4016 (36,3%)12/4016 (0,3%)222/4016 (5,5%) | 7/2433 (0,3%)1097/2433 (45,1%)314/2433 (12,9%)918/2433 (37,7%)11/2433 (0,5%)86/2433 (3,5%) | < 0,0010,7080,0470,2420,317< 0,001 |
BCRD: bloqueio completo de ramo direito; BCRE: bloqueio completo de ramo esquerdo; bpm: batimentos por minuto; DP: desvio‐padrão; EAM: enfarte agudo do miocárdio; FA: fibrilhação auricular; FC: frequência cardíaca; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PH: perfil hemodinâmico; TAD: tensão arterial diastólica; TAS: tensão arterial sistólica.
SCA sem supraST – Verificou‐se, tal como no grupo dos SCA com supraST, um predomínio da classe Killip I (85,5%); 90,9% dos nossos doentes apresentaram‐se em ritmo sinusal, com o infradesnivelamento do segmento ST a ser o achado mais frequente (32,7%) em ambos os grupos. A maioria dos doentes apresentou apenas lesão significativa de um vaso (35,4%), com a lesão culpada mais frequentemente localizada a nível da artéria descendente anterior (32,7%). A Tabela 6 sumariza de forma mais detalhada os achados aqui descritos. Mais uma vez aqui se verifica que nos HcICP a proporção de envolvimento do tronco comum é maior.
Achados clínicos, eletrocardiográficos e angiográficos nos doentes com SCA sem supraST
| População geral(n = 10 091) | Doentes em HcICP(n = 5606) | Doentes em HsICP(n = 4485) | P‐valor | |
|---|---|---|---|---|
| P.H. na admissãoFC (bpm, média ± DP)TAS (mmHg, média ± DP)TAD (mmHg, média ± DP)Classe de Killip (n, %)III + III + IV | 77 ± 19142 ± 2880 ± 168587/10 041 (85,5%)1454/10041 (14,5%) | 77 ± 18142 ± 2779 ± 164743/5569 (85,2%)826/5569 (14,8%) | 78 ± 19142 ± 2980 ± 163844/4472 (86%)628/4472 (14%) | 0,0150,4040,4480,2640,264 |
| Achados eletrocardiográficosRitmo cardíaco (n, %)SinusalFAQRS (n, %)NormalPacemakerBCREBCRDSegmento ST‐T (n, %)Elevação transitória STDepressão STOnda T negativaNormal | 9149/10 070 (90,9%)801/10 070 (8%)8463/10 022 (84,4%)89/10 022 (0,9%)200/10 022 (2%)739/10 022 (7,4%)526/10 021(5,2%)3281/10 021 (32,7%)2435/10 021 (24,3%)3187/10 021 (31,8%) | 5024/5588 (89,9%)480/5588 (8,6%)4613/5544 (83,2%)53/5544 (1%)117/5544 (2,1%)413/5544 (7,4%)281/5551 (5,1%)1836/5551 (33,1%)1319/5551 (23,8%)1825/5551 (32,9%) | 4125/4482 (92%)321/4482 (7,2%)3850/4478 (86%)36/4478 (0,8%)83/4478 (1,9%)326/4478 (7,3%)245/4470 (5,5%)1445/4470 (32,3%)1116/4470(25%)1362/4470 (30,5%) | < 0,0010,008< 0,0010,4200,3610,7470,3500,4270,1620,010 |
| Vasos com estenose > 50% (n, %)0 vasos1 vaso2 vasos3 vasos | 823/7721 (10,7%)2734/7721 (35,4%)2068/7721 (26,8%)2096/7721 (27,1%) | 484/4115 (11,8%)1424/4115 (34,6%)1102/4115 (26,8%)1105/4115 (26,9%) | 339/3606 (9,4%)1310/3606 (36,3%)966/3606 (26,8%)991/3606 (27,5%) | < 0,0010,1140,9930,535 |
| Vaso culpado (n, %)Tronco comumDescendente anteriorCircunflexaCoronária direitaPontagemNão identificado | 172/6762 (2,5%)2176/6762 (32,2%)1397/6762 (20,7%)1318/6762 (19,5%)147/6762 (2,2%)1552/6762 (23%) | 103/3533 (2,9%)1154/3533 (32,7%)709/3533 (20,1%)672/3533 (19%)76/3533 (2,2%)819/3533 (23,2%) | 69/3229 (2,1%)1022/3229 (31,7%)688/3229 (21,3%)646/3229 (20%)71/3229 (2,2%)733/3229 (22,7%) | 0,0420,3730,2090,3070,8930,639 |
BCRD: bloqueio completo de ramo direito; BCRE: bloqueio completo de ramo esquerdo; bpm: batimentos por minuto; DP: desvio‐padrão; EAM: enfarte agudo do miocárdio; FA: fibrilhação auricular; FC: frequência cardíaca; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PH: perfil hemodinâmico; TAD: tensão arterial diastólica; TAS: tensão arterial sistólica.
Após aplicação do SdP verificamos resultados semelhantes aos descritos para a população geral, sendo tal evidenciado nas Tabelas 7 e 8.
Achados clínicos, electrocardiográficos e angiográficos nos doentes com SCA com supraST após aplicação de Score de Propensão
| População geral(n = 2372) | Doentes em HcICP(n = 1186) | Doentes em HsICP(n = 1186) | P‐valor | |
|---|---|---|---|---|
| P.H. na admissãoFC (bpm, média ± DP)TAS (mmHg, média ± DP)TAD (mmHg, média ± DP)Classe de Killip (n, %)III + III + IV | 77 ± 20135 ± 3079 ± 182053/2372 (86,6%)319/2372 (13,4%) | 77 ± 20135 ± 3180 ± 181025/1186 (86,4%)161/1186 (13,6%) | 77 ± 20134 ± 2979 ± 171028/1186 (86,7%)158/1186 (13,3%) | 0,9460,3960,6740,8570,857 |
| Achados eletrocardiográficosRitmo cardíaco (n, %)SinusalFAQRS (n, %)NormalPacemakerBCREBCRDLocalização do enfarte (n, %)AnteriorInferiorBCRE de novo | 2206/2370 (93,1%)127/2370 (5,4%)2096/2360 (88,8%)5/2360 (0,2%)41/2360 (1,7%)133/2360 (5,6%)1135/2372 (47,8%)1212/2372 (51,1%)25/2372 (1,1%) | 1095/1185 (92,4%)63/1185 (5,3%)1029/1176 (87,5%)4/1176 (0,3%)23/1176 (2,0%)71/1176 (6,0%)572/1186 (48,2%)601/1186 (50,7%)13/1186 (1,1%) | 1111/1185 (93,8%)64/1185 (5,4%)1067/1184 (90,1%)1/1184 (0,1%)18/1184 (1,5%)62/1184 (5,2%)563/1186 (47,5%)611/1186 (51,5%)12/1186 (1,0%) | 0,1950,9270,0440,2170,4180,3990,7110,6810,841 |
| Vasos com estenose > 50% (n, %)0 vasos1 vaso2 vasos3 vasos | 43/1998 (2,2%)1114/1998 (55,8%)533/1998 (26,7%)308/1998 (15,4%) | 21/1014 (2,1%)583/1014 (57,5%)263/1014 (25,9%)147/1014 (14,5%) | 22/984 (2,2%)531/984 (54,0%)270/984 (27,4%)161/984 (16,4%) | 0,8000,1120,4480,248 |
| Vaso culpado (n, %)Tronco comumDescendente anteriorCircunflexaCoronária direitaPontagemNão identificado | 13/1980 (0,7%)884/1980 (44,6%)217/1980 (11,0%)752/1980 (38,0%)9/1980 (0,5%)105/1980 (5,3%) | 9/1004 (0,9%)451/1004 (44,9%)102/1004 (10,2%)369/1004 (36,8%)5/1004 (0,5%)68/1004 (6,8%) | 4/976 (0,4%)433/976 (44,4%)115/976 (11,8%)383/976 (39,2%)4/976 (0,4%)37/976 (3,8%) | 0,1800,8040,2480,25410,003 |
BCRD: bloqueio completo de ramo direito; BCRE: bloqueio completo de ramo esquerdo; bpm: batimentos por minuto; DP: desvio‐padrão; EAM: enfarte agudo do miocárdio; FA: fibrilhação auricular; FC: frequência cardíaca n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PH: perfil hemodinâmico; TAD: tensão arterial diastólica; TAS: tensão arterial sistólica.
Achados clínicos, eletrocardiográficos e angiográficos nos doentes com SCA sem supraST após Score de Propensão
| População geral(n = 3636) | Doentes em HcICP(n = 1818) | Doentes em HsICP(n = 1818) | P‐valor | |
|---|---|---|---|---|
| P.H. na admissãoFC (bpm, média ± DP)TAS (mmHg, média ± DP)TAD (mmHg, média ± DP)Classe de Killip (n, %)III + III + IV | 77 ± 18143 ± 2880 ± 163163/3636 (87,0%)473/3636 (13,0%) | 77 ± 18143 ± 2879 ± 161578/1818 (86,8%)240/1818 (13,2%) | 77 ± 19144 ± 2980 ± 171585/1818 (87,2%)233/1818 (12,8%) | 0,8550,1700,1820,7300,730 |
| Achados eletrocardiográficosRitmo cardíaco (n, %)SinusalFAQRS (n, %)NormalPacemakerBCREBCRDSegmento ST‐T (n, %)Elevação transitória STDepressão STOnda T negativaNormal | 3322/3633 (91,4%)273/3633 (7,5%)3119/3622 (86,1%)36/3622 (1,0%)65/3622 (1,8%)246/3622 (6,8%)208/3621 (5,7%)1177/3621 (32,5%)880/3621 (24,3%)1149/3621 (31,7%) | 1642/1815 (90,5%)151/1815 (8,3%)1544/1805 (85,5%)14/1805 (0,8%)30/1805 (1,7%)126/1805 (7,0%)103/1805 5,7%)592/1805 (32,8%) 422/1805 (23,4%)602/1805 (33,4%) | 1680/1818 (92,4%) 122/1818 (6,7%)1575/1817 (86,7%)22/1817 (1,2%)35/1817 (1,9%)120/1817 (6,6%)105/1816 (5,8%)585/1816 (32,2%)458/1816 (25,2%)547/1816 (30,1%) | 0,0370,0660,3210,1870,5490,6530,9220,7800,1970,037 |
| Vasos com estenose > 50% (n, %)0 vasos1 vaso2 vasos3 vasos | 300/2871 (10,4%)1076/2871 (37,5%)800/2871 (27,9%)695/2871 (24,2%) | 158/1394 (11,3%)529/1394 (37,9%)378/1394 (27,1%)329/1394 (23,6%) | 142/1477 (9,6%)547/1477 (37,0%)422/1477 (28,6%)366/1477 (24,8%) | 0,1320,6130,3850,461 |
| Vaso culpado (n, %)Tronco comumDescendente anteriorCircunflexaCoronária direitaPontagemNão identificado | 61/2490 (2,4%)824/2490 (33,1%)524/2490 (21,0%)468/2490 (18,8%)60/2490 (2,4%)553/2490 (22,2%) | 35/1213 (2,9%)406/1213 (33,5%)238/1213 (19,6%)227/1213 (18,7%)29/1213 (2,4%)278/1213 (22,9%) | 26/1277 (2,0%)418/1277 (32,7%) 286/1277 (22,4%)241/1277 (18,9%)31/1277 (2,4%)275/1277 (21,5%) | 0,1710,6960,0890,9190,9520,406 |
BCRD: bloqueio completo de ramo direito; BCRE: bloqueio completo de ramo esquerdo; bpm: batimentos por minuto; DP: desvio‐padrão; EAM: enfarte agudo do miocárdio; FA: fibrilhação auricular; FC: frequência cardíaca; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; PH: perfil hemodinâmico; TAD: tensão arterial diastólica; TAS: tensão arterial sistólica.
SCA com supraST – O tempo mediano desde o 1.° contacto médico‐reperfusão foi de 112 [68;175] minutos, com os HsICP a apresentarem um valor superior em 69 minutos relativamente aos HcICP (Tabela 9). De uma forma geral, os HsICP apresentaram um maior atraso nos tempos avaliados. No entanto, constataram‐se ainda atrasos não desprezáveis nos doentes admitidos em HcICP.
Avaliação dos tempos até intervenção de acordo com hospital de admissão
| EAM com supraST | População geral(n = 7698) | Doentes em HcICP(n = 4787) | Doentes em HsICP(n = 2911) | P‐valor |
|---|---|---|---|---|
| Tempos (minutos, mediana, (P25;P75))Sintomas ==> Reperfusão1.° contacto médico ==> ReperfusãoPorta ==> Reperfusão | 248 (169;402)112 (68;175)67 (26;142) | 220 (152;354)87 (55;135)40 (20;80) | 300 (210;480)156 (111; 232)140 (89;213) | < 0,001< 0,001< 0,001 |
| EAM sem supraST | População geral(n = 10 091) | Doentes em HcICP (n = 5606) | Doentes em HsICP (n = 4485) | P‐valor |
| Tempo (dias, mediana (P25; P75))Admissão hospitalar até cateterismo | 0 (0;2) | 0 (0;1) | 1 (0;2) | < 0,001 |
EAM: enfarte agudo do miocárdio; h: horas; HcICP: hospital com intervenção coronária percutânea; HsICP: hospital sem intervenção coronária percutânea; m: minutos; P25: Percentil 25; P75: Percentil 75.
Após aplicação de SdP verificamos um ligeiro agravamento do tempo mediano «1.° contacto médico – reperfusão». Verificamos ainda que os HsICP mantiveram uma diferença de tempo 72 minutos superior relativamente aos HcICP (p < 0,001). Tal é evidenciado na Tabela 10, com discriminação dos tempos em estudo.
Avaliação dos tempos até intervenção de acordo com hospital de admissão após aplicação de score de propensão
| EAM com supraST | População geral(n = 2372) | Doentes em HcICP(n = 1186) | Doentes em HsICP(n = 1186) | P‐valor |
|---|---|---|---|---|
| Tempos (minutos, mediana, (P25;P75))Sintomas ==> Reperfusão1.° contacto médico ==> ReperfusãoPorta ==> Reperfusão | 259 (178;405)120 (72;190)78,5 (30;155) | 225 (157; 361)86 (52;140,5)42 (20;81) | 293,5 (210;448)158 (110; 226)132 (81,5;203,5) | < 0,001< 0,001< 0,001 |
| EAM sem supraST | População geral (n = 3636) | Doentes em HcICP (n = 1818) | Doentes em HsICP (n = 1818) | P‐valor |
| Tempo (dias, mediana, (P25;P75))Admissão hospitalar até cateterismo | 0 (0;2) | 0 (0;0) | 1 (0;2) | < 0,001 |
EAM: enfarte agudo do miocárdio; h: horas; HcICP: hospital com intervenção coronária percutânea; HsICP: hospital sem intervenção coronária percutânea; m: minutos; P25: Percentil 25; P75: Percentil 75.
SCA sem supraST – O tempo mediano desde a admissão hospitalar até a reperfusão coronária é inferior a um dia, com os HsICP a apresentarem um tempo superior (1 dia) relativamente aos HcICP (Tabela 11).
Intervenção terapêutica durante o internamento hospitalar em doentes com SCA com supraST
| População geral(n = 7698) | Doentes em HcICP(n = 4787) | Doentes em HsICP(n = 2911) | P‐valor | |
|---|---|---|---|---|
| Fibrinólise (n, %) | 384/6321 (6,1%) | 84/4004 (2,1%) | 300/2317 (12,9%) | < 0,001 |
| Coronariografia realizada (n, %) | 7135/7698 (92,7%) | 4487/4787 (93,7%) | 2648/2911 (91%) | < 0,001 |
| Angioplastia realizada (n, %) | 6683/7693 (86,9%) | 4233/4784 (88,5%) | 2450/2909 (84,2%) | < 0,001 |
| CABG (n, %) | 21/7691 (0,3%) | 12/4783 (0,3%) | 9/2908 (0,3%) | 0,633 |
| Medicação hospitalar (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 7491/7639 (98,1%)1609/5933 (27,1%)6122/7670 (79,8%)6537/7672 (85,2%)7246/7680 (94,3%)6053/7668 (78,9%)1036/7629 (13,6%)106/7611 (1,4%)608/7613 (8%)2163/7622 (28,4%) | 4617/4731 (97,6%)1023/3675 (27,8%)3789/4764 (79,5%)4013/4768 (84,2%)4529/4772 (94,9%)3656/4765 (76,7%)634/4737 (13,4%)63/4725 (1,3%)382/4727 (8,1%)1089/4733 (23%) | 2874/2908 (98,8%)586/2258 (26%)2333/2906 (80,3%)2524/2904 (86,9%)2717/2908 (93,4%)2397/2903 (82,6%)402/2892 (13,9%)43/2886 (1,5%)226/2886 (7,8%)1074/2889 (37,2%) | < 0,0010,1130,4280,0010,007< 0,0010,5230,5720,696< 0,001 |
| Medicação na alta (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 6792/7118 (95,4%)1400/5499 (25,5%)5165/7102 (72,7%)6162/7107 (86,7%)6766/7117 (95,1%)5783/7096 (81,5%)871/7077 (12,3%)46/7070 (0,7%)217/7070 (3,1%)687/7070 (%) | 4299/4488 (95,8%)902/3451 (26,1%)3222/4477 (72%)3859/4480 (86,1%)4276/4489 (95,3%)3598/4471 (80,5%)543/4459 (12,2%)27/4455 (0,6%)152/4455 (3,4%)444/4455 (10%) | 2493/2630 (94,8%)498/2048 (24,3%)1943/2625 (74%)2303/2627 (87,7%)2490/2628 (94,7%)2185/2625 (83,2%)328/2618(12,5%)19/2615 (0,7%)65/2615 (2,5%)243/2615 (9,3%) | 0,0520,1340,0610,0670,3410,0040,6640,5430,0290,356 |
A. Aldosterona: antagonista da aldosterona; AAS: ácido acetilsalicílico; ARAII: antagonista dos recetores da angiotensina II; CABG: cirurgia de bypass coronário; iECA: inibidor da enzima conversora da angiotensina; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério.
Após aplicação de SdP verificamos que se mantém o desfasamento temporal entre os dois grupos (Tabela 12).
Intervenção terapêutica durante o internamento hospitalar em doentes com SCA com supraST após score de propensão
| População geral(n = 2 372) | Doentes em HcICP(n = 1186) | Doentes em HsICP(n = 1186) | P‐valor | |
|---|---|---|---|---|
| Fibrinólise (n, %) | 121/1885 (6,4%) | 19/988 (1,9%) | 102/897 (11,4%) | < 0,001 |
| Coronariografia realizada (n, %) | 2154/2372 (90,8%) | 1102/1186 (92,9%) | 1052/1186 (88,7%) | < 0,001 |
| Angioplastia realizada (n, %) | 2009/2370 (84,8%) | 1040/1185 (87,8%) | 969/1185 (81,8%) | < 0,001 |
| CABG (n, %) | 6/2372 (0,3%) | 4/1186 (0,3%) | 2/1186 (0,2%) | 0,453 |
| Medicação hospitalar (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 2343/2369 (98,9%)535/1913 (28,0%)1853/2364 (78,4%)2039/2366 (86,2%)2207/2369 (93,2%)1875/2367 (79,2%)347/2353 (14,7%)29/2350 (1,2%)195/2351 (8,3%)806/2352 (34,3%) | 1172/1185 (98,9%)275/915 (30,1%)930/1181 (78,7%)998/1182 (84,4%)1113/1184 (94,0%)904/1182 (76,5%)159/1174 (13,5%)9/1174 (0,8%)79/1175 (6,7%)286/1174 (24,4%) | 1171/1184 (98,9%)260/998 (26,1%)923/1183 (78,0%)1041/1184 (87,9%)1094/1185 (92,3%)971/1185 (81,9%)188/1179 (15,9%)20/1176 (1,7%)116/1176 (9,9%)520/1178 (44,1%) | 0,9980,0510,6990,0140,1050,0010,1000,0400,006< 0,001 |
| Medicação na alta (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 2087/2186 (95,5%)467/1768 (26,4%)1573/2182 (72,1%)1906/2183 (87,3%)2076/2185 (95,0%)1759/2181 (80,7%)273/2173 (12,6%)13/2173 (0,6%)68/2174 (3,1%)233/2173 (10,7%) | 1077/1116 (96,5%)241/860 (28,0%)819/1113 (73,6%)973/1114 (87,3%)1073/1116 (96,1%) 890/1112 (80,0%)133/1109 (12,0%)2/1108 (0,2%)34/1109 (3,1%)109/1108 (9,8%) | 1010/1070 (94,4%)226/908 (24,9%)754/1069 (70,5%)933/1069 (87,3%)1003/1069 (93,8%)869/1069 (81,3%)140/1064 (13,2%)11/1065 (1,0%)34/1065 (3,2%)124/1065 (11,6%) | 0,0180,1350,1120,9640,0130,4580,4130,0100,8650,174 |
A. Aldosterona: antagonista da aldosterona; AAS: ácido acetilsalicílico; ARAII: antagonista dos recetores da angiotensina II; CABG: cirurgia de bypass coronário; iECA: inibidor da enzima conversora da angiotensina; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério.
SCA com supraST – 92,7% da população foram submetidos a coronariografia, com 86,9% a serem submetidos a angioplastia. É de destacar um ligeiro predomínio de cateterismos (93,7% versus 91%, p < 0,001) e angioplastias (88,5% versus 84,2%, p < 0,001) nos doentes admitidos em HcICP. Uma percentagem residual (0,3%) da população foi submetida a cirurgia de revascularização aorta‐coronária. No que diz respeito à medicação durante o internamento e à data de alta, verificamos que, apesar de uma elevada adesão, ainda existe uma implantação incompleta dos fármacos usados para prevenção secundária nestes doentes (Tabela 13), com os beta‐bloqueantes a serem mais prescritos, na data de alta, nos HsICP (83,2% versus 80,5%, p = 0,004). Por fim, destacamos apenas o maior número de fibrinólises (12,9% versus 2,1%, p‐valor < 0,001) nos doentes admitidos em HsICP.
Intervenção terapêutica durante o internamento hospitalar em doentes com SCA sem supraST
| População geral(n = 10 091) | Doentes em HcICP(n = 5606) | Doentes em HsICP(n = 4485) | P‐valor | |
|---|---|---|---|---|
| Coronariografia realizada (n, %) | 8498/10 090 (84,2%) | 4605/5605 (82,2%) | 3893/4485 (86,8%) | < 0,001 |
| Angioplastia realizada (n, %) | 5263/10 070 (52,3%) | 2817/5594 (50,4%) | 2446/4476 (54,6%) | < 0,001 |
| CABG (n, %) | 78/10 080 (0,8%) | 51/5600 (0,9%) | 27/4480 (0,6%) | 0,079 |
| Medicação hospitalar (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 9730/10 032 (97%)1452/8109 (17,9%)7810/10 040 (77,8%)8793/10 051 (87,5%)9643/10 059 (95,9%)8313/10 033 (82,9%)912/9988 (9,1%)165/9991 (1,7%)644/9994 (6,4%)5507/10 002 (55,1%) | 5300/5549 (95,5%)729/4137 (16,9%)4211/5566 (75,7%)4771/5577 (85,5%)5332/5581 (95,5%)4456/5566 (80,1%)500/5529 (9%)104/5535 (1,9%)379/5538 (6,8%)2952/5542 (53,3%) | 4430/4483 (98,8%)723/3792 (19,1%)3599/4474 (80,4%)4022/4474 (89,9%)4311/4478 (96,3%)3857/4467 (86,3%)412/4459 (9,2%)61/4456 (1,4%)265/4456 (5,9%)2555/4460 (57,3%) | < 0,0010,011< 0,001< 0,0010,067< 0,0010,7350,0470,070< 0,001 |
| Medicação na alta (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. aldosteronaDigoxinaAmiodaronaNitratos | 8551/9332 (91,6%)127277513 (16,9%)6205/9300 (66,7%)7809/9328 (83,7%)8708/9333 (93,3%)7319/9316 (78,6%)756/9260 (8,2%)85/9255 (0,9%)346/9264 (3,7%)2663/9271 (28,7%) | 4758/5215 (91,2%)656/4018 (16,3%)3396/5197 (65,3%)4301/5208 (82,6%)4887/5217 (93,7%)4009/5203 (77,1%)413/5163 (8%)54/5161 (1%)229/5166 (4,4%)1635/5170 (31,6%) | 3793/4117 (92,1%)616/3495 (17,6%)2809/4103 (68,5%)3508/4120 (85,1%)3821/4119 (92,8%)3310/4113 (80,5%)343/4097 (8,4%)31/4094 (0,8%)117/4098 (2,9%)1028/4101 (25,1%) | 0,1220,1340,002< 0,0010,065< 0,0010,5150,148< 0,001< 0,001 |
A. Aldosterona: antagonista da aldosterona; AAS: ácido acetilsalicílico; ARAII: antagonista dos recetores da angiotensina II; CABG: cirurgia de bypass coronário; iECA: inibidor da enzima conversora da angiotensina; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério.
Após aplicação de SdP constatamos resultados similares aos previamente descritos (Tabela 14), no entanto continuamos a verificar um número de angioplastias efetuadas (87,8% versus 81,8%, p‐valor < 0,001). De notar também a maior prescrição, apesar de ligeira, de ácido acetilsalicílico (96,5% versus 94,4%, p = 0,018) e estatina (96,1% versus 93,8%, p = 0,013) nos doentes admitidos em HcICP.
Intervenção terapêutica durante o internamento hospitalar em doentes com SCA sem supraST após Score de Propensão
| População geral(n = 3636) | Doentes em HcICP(n = 1818) | Doentes em HsICP(n = 1818) | P‐valor | |
|---|---|---|---|---|
| Coronariografia realizada (n, %) | 3041/3636 (83,6%) | 1509/1818 (83,0%) | 1532/1818 (84,3%) | 0,303 |
| Angioplastia realizada (n, %) | 1909/3631 (52,6%) | 948/1815 (52,2%) | 961/1816 (52,9%) | 0,678 |
| CABG (n, %) | 28/3635 (0,8%) | 15/1818 (0,8%) | 13/1817 (0,7%) | 0,705 |
| Medicação hospitalar (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 3561/3633 (98,0%)583/3010 (19,4%)2726/3627 (75,2%)3138/3629 (86,5%)3460/3632 (95,3%)3018/3623 (83,3%)303/3615 (8,4%)59/3612 (1,6%)208/3611 (5,8%)2170/3616 (60,0%) | 1771/1815 (97,6%)258/1397 (18,5%)1326/1812 (73,2%)1539/1813 (84,9%)1727/1815 (95,2%)1455/1813 (80,3%)148/1804 (8,2%)35/1803 (1,9%)105/1802 (5,8%)1027/1805 (56,9%) | 1790/1818 (98,5%)325/1613 (20,1%)1400/1815 (77,1%)1599/1816 (88,1%)1733/1817 (95,4%)1563/1810 (86,4%)155/1811 (8,6%)24/1809 (1,3%)103/1809 (5,7%)1143/1811 (63,1%) | 0,0560,2450,0060,0050,749< 0,0010,7000,1450,864< 0,001 |
| Medicação na alta (n, %)AASTicagrelorClopidogreliECA ou ARA IIEstatinaBetabloqueanteA. AldosteronaDigoxinaAmiodaronaNitratos | 3055/3342 (91,4%)516/2767 (18,6%)2236/3332 (67,1%)2771/3342 (82,9%)3102/3342 (92,8%)2616/3337 (78,4%)253/3325 (7,6%)33/3320 (1,0%)102/3320 (3,1%)974/3327 (29,3%) | 1550/1694 (91,5%)235/1295 (18,1%)1138/1689 (67,4%)1391/1693 (82,2%)1584/1693 (93,6%)1308/1690 (77,4%)120/1684 (7,1%)18/1681 (1,1%)56/1681 (3,3%)550/1684 (32,7%) | 1505/1648 (91,3%)281/1472 (19,1%)1098/1643 (66,8%)1380/1649 (83,7%)1518/1649 (92,1%)1308/1647 (79,4%)133/1641 (8,1%)15/1639 (0,9%)46/1639 (2,8%)424/1643 (25,8%) | 0,8550,5250,7360,2420,0920,1560,2870,6510,381< 0,001 |
A. Aldosterona: antagonista da aldosterona; AAS: ácido acetilsalicílico; ARAII: antagonista dos recetores da angiotensina II; CABG: cirurgia de bypass coronário; iECA: inibidor da enzima conversora da angiotensina; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério.
SCA sem supraST – 84,2% da população foram submetidos a coronariografia, com 52,3% a serem submetidos a angioplastia. Destaca‐se ainda um ligeiro predomínio de cateterismos (86,8% versus 82,2%, p < 0,001) e angioplastias (54,6% versus 50,4%, p < 0,001) efetuadas nos HsICP. Uma percentagem residual (1%) da população foi submetida a cirurgia de revascularização aorto‐coronária. No que diz respeito à medicação durante o internamento e à data de alta, verificamos que, tal como nos SCA com supraST, ainda existe uma implantação incompleta dos fármacos usados para prevenção secundária nestes doentes. De salientar a maior prescrição, na data de alta, de beta‐bloqueantes (80,5% versus 77,1%, p < 0,001) e inibidores da enzima conversora da angiotensina/antagonistas dos recetores da angiotensina II (85,1% versus 82,6%, p < 0,001) nos HsICP (Tabela 15).
Complicações cardiovasculares e mortalidade intra‐hospitalar dos doentes admitidos com SCA com supraST
| População geral(n = 7698) | Doentes em HcICP(n = 4787) | Doentes em HsICP(n = 2911) | P‐valor | OR (IC 95%) | |
|---|---|---|---|---|---|
| FEVE (%, média ± desvio‐padrão) | 50 ± 12 | 51 ± 12 | 48 12 | < 0,001 | ‐ |
| Reenfarte (n, %) | 63/7680 (0,8%) | 37/4771 (0,8%) | 26/2909 (0,9%) | 0,557 | 1,15 (0,7‐1,91) |
| ICC (n, %) | 1386/7680 (18%) | 881/4771 (18,5%) | 505/2909 (17,4%) | 0,222 | 0,93 (0,82‐1,05) |
| Choque cardiogénico (n, %) | 501/7652 (6,5%) | 337/4751 (7,1%) | 164/2901 (5,7%) | 0,013 | 0,78 (0,65‐0,95) |
| FA (n, %) | 483/7680 (6,3%) | 297/4771 (6,2%) | 186/2909 (6,4%) | 0,767 | 1,03 (0,85‐1,24) |
| Complicações mecânicas (n, %) | 99/7680 (1,3%) | 51/4771 (1,1%) | 48/2909 (1,7%) | 0,029 | 1,55 (1,04‐2,31) |
| BAV (n, %) | 403/7678 (5,2%) | 253/4769 (5,3%) | 150/2909 (5,2%) | 0,777 | 0,97 (0,79‐1,19) |
| TV mantida (n, %) | 218/7680 (2,8%) | 129/4771 (2,7%) | 89/2909 (3,1%) | 0,363 | 1,14 (0,86‐1,49) |
| PCR (n, %) | 441/7680 (5,7%) | 298/4771 (6,2%) | 143/2909 (4,9%) | 0,015 | 0,78 (0,63‐0,95) |
| Hemorragia Major (n, %) | 164/7679 (2,1%) | 111/4770 (2,3%) | 53/2909 (1,8%) | 0,137 | 0,78 (0,56‐1,08) |
| Morte (n, %) | 393/7697 (5,1%) | 254/4787 (5,3%) | 139/2910 (4,8%) | 0,306 | 0,90 (0,72‐1,11) |
| Dias internamento (dias, mediana (P25,P75)) | 4 (3;5) | 4 (3;5) | 4 (3;6) | 0,002 | ‐ |
BAV: bloqueio auriculoventricular; FA: fibrilhação auricular; FEVE: fração de ejeção do ventrículo esquerdo; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; IC95%: intervalo de confiança a 95% ICC: insuficiência cardíaca congestiva; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; OR: odds ratio; PCR: paragem cardiorrespiratória; TV: taquicardia ventricular.
Após aplicação de SdP constatamos a ausência de significância estatística entre os hospitais com e sem ICP relativamente ao número de cateterismos e angioplastias efetuadas. Verificamos ainda a ausência de diferenças relativamente à medicação de prevenção secundária, nomeadamente iECAS/ARA e beta‐bloqueantes (Tabela 13).
Complicações cardiovasculares e mortalidade intra‐hospitalarSCA com supraST – Analisando os eventos cardiovasculares (Tabela 15) concluímos que os HcICP apresentaram mais casos de choque cardiogénico (7,1% versus 5,7%, p = 0,013) e paragem cardiorrespiratória (6,2% versus 24,9%%, p = 0,015), enquanto os HsICP apresentaram mais episódios de complicações mecânicas (1,7% versus 1,1%, p = 0,029).
Foi aplicado um score de propensão à nossa população (Tabela 16), tendo‐se verificado que os doentes admitidos em HsICP apresentaram mais episódios de taquicardia ventricular (TV) mantida (3,7% versus 1,8%, p < 0,001) e maior compromisso da fração de ejeção (< 50%) do ventrículo esquerdo (48,1% versus 39,4%, p < 0,001). Um tempo de internamento superior nos HsICP foi identificado, sem se verificarem, contudo, diferenças entre a mortalidade intra‐hospitalar entre os dois grupos.
Complicações cardiovasculares e mortalidade intra‐hospitalar dos doentes admitidos com SCA com supraST após score de propensão
| População geral(n = 2372) | Doentes em HcICP(n = 1186) | Doentes em HsICP(n = 1186) | P‐valor | OR (IC 95%) | |
|---|---|---|---|---|---|
| FEVE (%, média ± desvio‐padrão) | 50 ± 12 | 52 ± 12 | 49 ± 12 | 0,002 | ‐ |
| Re‐enfarte (n, %) | 23/2371 (1,0%) | 12/1185 (1,0%) | 11/1186 (0,9%) | 0,832 | 0,92 (0,40‐2,08) |
| ICC (n, %) | 395/2371 (16,7%) | 198/1185 (16,7%) | 197/1186 (16,6%) | 0,949 | 0,99 (0,80‐1,23) |
| Choque cardiogénico (n, %) | 129/2366 (5,5%) | 70/1182 (5,9%) | 59/1184 (5,0%) | 0,314 | 0,83 (0,58‐1,19) |
| FA (n, %) | 152/2371 (6,4%) | 68/1185 (5,7%) | 84/1186 (7,1%) | 0,182 | 1,25 (0,90‐1,74) |
| Complicações mecânicas (n, %) | 26/2371 (1,1%) | 12/1185 (1,0%) | 14/1186 (1,2%) | 0,695 | 1,17 (0,54‐2,54) |
| BAV (n, %) | 125/2370 (5,3%) | 65/1184 (5,5%) | 60/1186 (5,1%) | 0,639 | 0,92 (0,64‐1,32) |
| TV mantida (n, %) | 65/2371 (2,7%) | 21/1185 (1,8%) | 44/1186 (3,7%) | 0,004 | 2,14 (1,26‐3,61) |
| PCR (n, %) | 132/2371 (5,6%) | 75/1185 (6,3%) | 57/1186 (4,8%) | 0,106 | 0,75 (0,52‐1,06) |
| Hemorragia Major (n, %) | 39/2371 (1,6%) | 24/1185 (2,0%) | 15/1186 (1,3%) | 0,145 | 0,62 (0,32‐1,19) |
| Morte (n, %) | 105/2371 (4,4%) | 56/1186 (4,7%) | 49/1185 (4,1%) | 0,487 | 0,87 (0,59‐1,29) |
| Dias internamento (dias, mediana (P25,P75)) | 4 (3;5) | 4 (3;5) | 4 (3;6) | 0,179 | ‐ |
BAV: bloqueio auriculoventricular; FA: fibrilhação auricular; FEVE: fração de ejeção do ventrículo esquerdo; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; IC95%: intervalo de confiança a 95% ICC: insuficiência cardíaca congestiva; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; OR: odds ratio; PCR: paragem cardiorrespiratória; TV: taquicardia ventricular.
SCA sem supraST – Relativamente a esta população (Tabela 17) verificamos que HcICP apresentaram mais casos de ICC (14,6% versus 11,7%, p < 0,001), enquanto os HsICP apresentaram mais episódios de TV mantida (0,7% versus 1,1%, p = 0,020).
Complicações cardiovasculares e mortalidade intra‐hospitalar em doentes admitidos por SCA sem supraST
| População geral(n = 10 091) | Doentes em HcICP(n = 5606) | Doentes em HsICP(n = 4485) | P‐valor | OR (IC 95%) | |
|---|---|---|---|---|---|
| FEVE (%, média ± desvio‐padrão) | 53 ± 12 | 54 ± 12 | 52 ± 12 | < 0,001 | ‐ |
| Reenfarte (n, %) | 118/10 053 (1,2%) | 61/5568 (1,1%) | 57/4485 (1,3%) | 0,417 | 1,16 (0,81‐1,67) |
| ICC (n, %) | 1335/10 054 (13,3%) | 812/5569 (14,6%) | 523/4485 (11,7%) | < 0,001 | 0,77 (0,69‐0,87) |
| Choque cardiogénico (n, %) | 173/10 022 (1,7%) | 95/5544 (1,7%) | 78/4478 (1,7%) | 0,914 | 1,02 (0,75‐1,38) |
| FA (n, %) | 392/10 053 (3,9%) | 224/5568 (4%) | 168/4485 (3,7%) | 0,475 | 0,93 (0,76‐1,14) |
| Complicações mecânicas (n, %) | 27/10 053 (0,3%) | 14/5568 (0,3%) | 13/4485 (0,3%) | 0,711 | 1,15 (0,54‐2,46) |
| BAV (n, %) | 134/10 054 (1,3%) | 79/5569 (1,4%) | 55/4485 (1,2%) | 0,403 | 0,86 (0,61‐1,22) |
| TV mantida (n, %) | 88/10 052 (0,9%) | 38/5567 (0,7%) | 50/4485 (1,1%) | 0,021 | 1,64 (1,07‐2,51) |
| PCR (n, %) | 113/10 054 (1,1%) | 60/5569 (1,1%) | 53/4485 (1,2%) | 0,622 | 1,10 (0,76‐1,59) |
| Hemorragia Major (n, %) | 124/10 054 (1,2%) | 84/5569 (1,5%) | 40/4485 (0,9%) | 0,005 | 0,59 (0,40‐0,86) |
| Morte (n, %) | 219/10 091 (2,2%) | 115/5606 (2,1%) | 104/4485 (2,3%) | 0,360 | 1,13 (0,87‐1,48) |
| Dias internamento (dias, mediana (P25,P75)) | 4 (3;6) | 4 (2;6) | 4 (3;7) | < 0,001 | ‐ |
BAV: bloqueio auriculoventricular; FA: fibrilhação auricular; FEVE: fração de ejeção do ventrículo esquerdo; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; IC95%: intervalo de confiança a 95% ICC: insuficiência cardíaca congestiva; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; OR: odds ratio; PCR: paragem cardiorrespiratória; TV: taquicardia ventricular.
Após aplicação de score de propensão continuou a verificar‐se uma maior incidência de ICC (12,3% versus 10%, p = 0,003) em doentes admitidos em HcICP (Tabela 18). Um tempo de internamento superior nos HsICP foi identificado, sem se verificarem, contudo, diferenças entre a mortalidade intra‐hospitalar entre os dois grupos.
Complicações cardiovasculares e mortalidade intra‐hospitalar em doentes admitidos por SCA sem supraST após aplicação de Score de propensão
| População geral(n = 3636) | Doentes em HcICP(n = 1818) | Doentes em HsICP(n = 1818) | P‐valor | OR (IC 95%) | |
|---|---|---|---|---|---|
| FEVE (%, média ± desvio‐padrão) | 54 ± 12 | 55 ± 12 | 53 ± 12 | < 0,001 | ‐ |
| Re‐enfarte (n, %) | 46/3625 (1,3%) | 20/1807 (1,1%) | 26/1818 (1,4%) | 0,385 | 1,30 (0,72‐2,33) |
| ICC (n, %) | 404/3625 (11,1%) | 222/1807 (12,3%) | 182/1818 (10,0%) | 0,030 | 0,79 (0,65‐0,98) |
| Choque cardiogénico (n, %) | 60/3616 (1,7%) | 31/1801 (1,7%) | 29/1815 (1,6%) | 0,771 | 0,93 (0,56‐1,54) |
| FA (n, %) | 110/3625 (3,0%) | 56/1807 (3,1%) | 54/1818 (3,0%) | 0,821 | 0,96 (0,65‐1,40) |
| Complicações mecânicas (n, %) | 10/.3625 (0,3%) | 4/1807 (0,2%) | 6/1818 (0,3%) | 0,754 | 1,49 (0,42‐5,30) |
| BAV (n, %) | 42/3626 (1,2%) | 19/1808 (1,1%) | 23/1818 (1,3%) | 0,547 | 1,21 (0,65‐2,22) |
| TV mantida (n, %) | 33/3624 (0,9%) | 11/1806 (0,6%) | 22/1818 (1,2%) | 0,057 | 2,00 (0,97‐4,13) |
| PCR (n, %) | 39/3626 (1,1%) | 19/1808 (1,1%) | 20/1818 (1,1%) | 0,886 | 1,05 (0,56‐1,97) |
| Hemorragia Major (n, %) | 41/3625 (1,1%) | 24/1807 (1,3%) | 17/1818 (0,9%) | 0,263 | 0,70 (0,38‐1,31) |
| Morte (n, %) | 80/3636 (2,2%) | 38/1818 (2,1%) | 42/1818 (2,3%) | 0,651 | 1,11 (0,71‐1,74) |
| Dias internamento (dias, mediana (P25,P75)) | 4 (2;6) | 3 (2;6) | 4 (3;7) | < 0,001 | ‐ |
BAV: bloqueio auriculoventricular; FA: fibrilhação auricular; FEVE: fração de ejeção do ventrículo esquerdo; HcICP: hospitais com intervenção coronária percutânea; HsICP: hospitais sem intervenção coronária percutânea; IC95%: intervalo de confiança a 95% ICC: insuficiência cardíaca congestiva; n: número de doentes que cumprem critério estudado/ número de doentes que possuem informação sobre esse critério; OR: odds ratio; PCR: paragem cardiorrespiratória; TV: taquicardia ventricular.
O tempo até a reperfusão miocárdica é crucial no prognóstico dos doentes admitidos em contexto de SCA7,11. Contudo, atualmente continuamos a lidar com numerosas dificuldades logísticas, que conduzem a evitáveis atrasos quer em nível pré‐hospitalar, quer em nível hospitalar5,12,13, sendo difícil cumprir os tempos definidos nas mais recentes guidelines da Sociedade Europeia de Cardiologia3,4. De salientar ainda que apesar do reforços das campanhas de consciencialização realizadas nos meios de comunicação social, com a literatura internacional a apresentar resultados contraditórios quanto à aplicabilidade deste tipo de acções14,15, a população portuguesa continua a não estar totalmente consciente do impacto prognóstico que o atraso até a revascularização pode ter.
Na nossa análise existe uma assimetria marcada, relativamente aos SCA com elevação do segmento ST, entre os hospitais com e sem ICP on‐site, com estes últimos a apresentarem um tempo até revascularização superior em cerca de 69 minutos (72 minutos após aplicação de SdP). Não obstante, verificamos que mesmo nos HcICP, os SCA com supraST apresentam um tempo 1.° contacto‐balão 27 minutos (26 minutos após aplicação de SdP) superior ao definido nas recomendações internacionais, bem como uma taxa de realização de fibrinólise de 2,1% (1,9% após SdP), demonstrando‐se assim que o problema dos tempos é transversal a qualquer cenário hospitalar. Desconhecem‐se, no entanto, as situações particulares que justificam este atraso nos HcICP e que poderão incluir o atraso na admissão do doente, sala de hemodinâmica não disponível ou a presença de um doente sem acessos vasculares. Seria importante a sua análise que ultrapassa a informação presente no registo.
Relativamente aos SCA sem supraST, alguns estudos revelaram que a localização geográfica da ocorrência de um SCA está associada a barreiras temporais16–19 que podem condicionar o acesso à intervenção médica mais adequada e, consequentemente, conduzir a um aumento da mortalidade. No entanto, permanece incerta a associação entre a admissão em hospitais com/sem ICP e os eventos cardiovasculares, sobretudo em doentes cuja janela temporal para intervenção é mais alargada, exceto nos casos de alto risco. Analisando em detalhe os tempos do nosso registo, verificamos a existência de uma assimetria temporal entre os dois grupos, com o grupo dos HsICP a apresentar um período temporal maior, em parte justificável pela distância física à sala de hemodinâmica e situações logísticas, como a disponibilidade de transporte e equipa médica para realização do mesmo. No entanto, na presente análise não foi possível estratificar o risco nos SCA sem Supra ST, não sendo possível avaliar a presença de uma associação fidedigna entre o tempo até realização de cateterismo e a ocorrência de complicações cardiovasculares.
O nosso estudo permitiu ainda verificar que mais de 1/3da população continua a recorrer ao hospital pelos seus próprios meios e onde apenas 27,4% (20,4% pós‐SdP), dos doentes com SCA com supraST, foram transportados por uma equipa médica pré‐hospitalar. Estes dados tornam‐se ainda mais preocupantes quando verificamos que aproximadamente 1/5da população já apresentou um evento coronário prévio e que, em 3% (4,1% pós SdP) das transferências da via verde coronária, os doentes foram transferidos para HsICP. Estes dados podem justificar uma avaliação mais detalhada de forma a perceber se se justifica a implantação de novas medidas e políticas de saúde quer no nível da população, quer no nível dos próprios profissionais de saúde, em ambiente pré‐hospitalar e hospitalar.
A assimetria identificada, no que diz respeito ao acesso de revascularização coronária e consequente desvantagem para os doentes admitidos em HsICP, pode refletir‐se em piores eventos cardiovasculares e aumento da mortalidade intra‐hospitalar11,20–22.
De facto, verificamos que a maioria dos doentes foi submetida a coronariografia e mais de metade submetida a intervenção coronária percutânea. Relativamente à ocorrência de eventos cardiovasculares major, o registo e análise efetuada nos doentes com SCA com supraST, verificou‐se que os HcICP apresentaram um maior número de doentes em choque cardiogénico e paragem cardiorrespiratória abortada. Estes achados podem ser explicados sobretudo pelo facto de os doentes mais instáveis serem transferidos/transportados para hospitais com capacidade imediata de intervenção coronária. Constatou‐se ainda um predomínio de complicações mecânicas nos hospitais sem ICP, o que poderá ser explicado pelo maior tempo «sintomas‐reperfusão». No entanto, perante esta assimetria de populações com diferentes graus de gravidade, torna‐se difícil extrapolar eventuais conclusões. Aplicamos assim um SdP para homogeneizar as populações em estudo, apesar da clara limitação de serem removidos os doentes muito graves do grupo mais grave e os doentes mais saudáveis do grupo menos grave. Verificou‐se assim, após uso de SdP, que os HsICP apresentaram mais eventos arrítmicos. Tal pode explicar‐se pelo facto de os doentes admitidos neste tipo de hospitais apresentarem um tempo mediano «admissão‐cateterismo» superior, constituindo este um substrato arritmogénico e de lesão miocárdica que não pode ser desprezado5,23,24.
De salientar ainda que, após aplicação de regressão logística, contatou‐se que a admissão em HsICP não representa por si só um fator preditor independente de prognóstico nestes doentes, existindo outros fatores, como o tempo até revascularização, que desempenham um papel mais importante neste contexto.
Relativamente aos SCA sem supraST, os doentes admitidos nos HcICP apresentaram maior percentagem de doentes com ICC, mesmo após aplicação de SdP, podendo ser explicado pela admissão imediata ou transferência de doentes mais graves para estes centros, sendo a presença de ICC um critério para intervenção mais precoce. A maior percentagem de doentes com arritmias ventriculares nos HsICP pode eventualmente justificar‐se por um maior período de isquemia a que estes doentes estão expostos. Ainda assim, após homogeneização dos dois grupos não se verificaram diferenças a nível dos eventos disrítmicos.
Limitações do estudoO presente é um estudo observacional, baseado em dados de um registo, retrospetivo e não randomizado. Apesar da inclusão de um número significativo de centros, o atual registo não inclui todos os centros nacionais com serviços de cardiologia, o que pode conduzir a um potencial viés de seleção dos dados analisados.
Outras duas fontes potenciais de viés de seleção foram a não inclusão de doentes admitidos em outros departamentos que não o da cardiologia, o que leva à sua não inclusão no Registo Nacional e a não inclusão de doentes que faleceram antes da admissão num serviço de cardiologia que também não foram incluídos no Registo Nacional.
A impossibilidade de categorizar os SCA sem supraST em função da indicação clínica (emergente, urgente ou até 72h), por ausência de algumas variáveis no registo nacional, revela‐se uma limitação importante neste grupo. Tal não permite avaliar o impacto para cada subgrupo, sendo apenas possível uma avaliação global no presente estudo.
A aplicação de um SdP também se revela como uma limitação, uma vez que ao emparelharmos a amostra total, são removidos os doentes muito graves do grupo mais grave e removidos os doentes mais saudáveis do grupo menos grave.
O objetivo do nosso estudo foi avaliar eventos cardiovasculares e mortalidade em curto prazo, não sendo por isso possível extrapolar dados em médio e longo prazos.
ConclusãoA nossa análise baseada num registo clínico das síndromes coronárias agudas, em Portugal, mostra que o tratamento das síndromes coronárias agudas se encontra em concordância com as mais recentes recomendações científicas, embora se verifiquem atrasos nos timings mesmo nos hospitais com sala de hemodinâmica. Assim, a ação contínua de monitoração intra‐hospitalar de todos os episódios de SCA e o reforço de protocolos junto das equipas do pré‐hospitalar, serviços de emergência e redes de transporte inter‐hospitalar, bem como campanhas de consciencialização junto das populações, são fundamentais na melhoria dos cuidados a estes doentes.
Conflitos de interesseNada a declarar
A todos os investigadores do Registo Nacional de Síndromes Coronárias Agudas pelo apoio prestado na elaboração do presente artigo e o apoio fundamental da Dra. Adriana Belo (responsável pelo departamento de estatística da Sociedade Portuguesa de Cardiologia) para a elaboração do presente artigo.