A miocardiopatia de takotsubo (MCT), mais recentemente denominada acinesia/discinesia apical transitória do ventrículo esquerdo, miocardiopatia induzida por stress, síndrome do coração roto, caracteriza-se pela alteração reversível da contratilidade segmentar do ventrículo esquerdo (VE) na ausência de lesão coronária significativa.
Foi descrita pela primeira vez em 1990, no Japão, assistindo-se posteriormente a um considerável reconhecimento mundial, através da publicação de várias séries de casos clínicos, calculando-se uma prevalência de 1,7 a 2,2% das situações em que existe suspeição clínica de síndrome coronária aguda (SCA). Apesar da progressiva caracterização, existem pontos a esclarecer, pelo que a MCT é ainda atualmente objeto de estudo.
Neste artigo, descreve-se uma série de 10 casos de MCT que ocorreram num Serviço de Cardiologia, com o objetivo de correlacionar as características clínicas, laboratoriais, eletrocardiográficas, imagiológicas, complicações, terapêutica instituída e follow-up destes doentes, com as descritas nas revisões científicas atuais.
Takotsubo cardiomyopathy, also known as transient left ventricular apical ballooning syndrome, stress-induced cardiomyopathy and broken heart syndrome, is characterized by transient left ventricular dysfunction in the absence of obstructive coronary artery disease.
It was first described in 1990 in Japan, and gained worldwide recognition following the publication of several series of case reports. Its prevalence is estimated to be 1.7-2.2% of suspected acute coronary syndromes. Although takotsubo cardiomyopathy has been progressively better characterized, certain aspects remain to be clarified, and it is still under study.
In this article, we report a series of ten cases of takotsubo cardiomyopathy admitted to a cardiology department, and compare the clinical, laboratory, electrocardiographic and imaging characteristics, therapeutic regimens and follow-up of these patients with those described in the latest scientific reviews.
A miocardiopatia de takotsubo (MCT) caracteriza-se pela instalação aguda de acinesia/discinesia dos segmentos médios e apicais do ventrículo esquerdo (VE) desencadeada habitualmente pelo stress. Encontra-se incluída no largo espetro de apresentação dos diagnósticos diferenciais da síndrome coronária aguda (SCA), destacando-se pela reversibilidade e ausência de lesão coronária significativa.
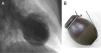
Foi descrita pela primeira vez no Japão, em 1990, por Sato et al. e a sua denominação atribuiu-se à semelhança entre a forma do VE em sístole e um takotsubo, uma armadilha para captura de polvos (tako) em forma de pote (tsubo)1 (Fig. 1).
Desde então, têm sido publicadas, de forma crescente, séries de casos semelhantes em vários países, nomeadamente Japão2, Bélgica3 e EUA4 e, em paralelo com a expansão mundial, surgiram novas denominações, justificadas pela morfologia cardíaca e contexto clínico de apresentação, como acinesia/discinesia apical transitória do ventrículo esquerdo, miocardiopatia induzida por stress, síndrome apical ballooning ou síndrome do coração roto5–9.
Perante a ausência de critérios de diagnóstico definitivos, considera-se MCT quando estão presentes os quatro critérios modificados propostos pela Clínica Mayo: 1) hipocinesia, discinesia ou acinesia transitória dos segmentos médios e apicais do VE com ou sem envolvimento apical, com alterações da contratilidade da área de vascularização correspondente a mais do que uma artéria coronária; 2) ausência de doença coronária obstrutiva ou evidência angiográfica de rutura aguda de placa; 3) alterações eletrocardiográficas de novo (supradesnivelamento de ST e/ou inversão das ondas T) ou aumento discreto dos níveis séricos de troponina; 4) ausência de feocromocitoma ou miocardite5.
Através da análise de 10 casos clínicos, pretende-se correlacionar as características destes doentes com as evidências encontradas nas revisões científicas atualizadas sobre MCT.
Casos clínicosNeste artigo, são apresentados 10 casos de MCT, diagnosticados no Hospital Garcia de Orta, no período compreendido entre 1 de janeiro de 2007 e 31 de março de 2011, de um total de 681 doentes internados no Serviço de Cardiologia por suspeita de SCA.
A MCT é considerada uma miocardiopatia adquirida rara, afirmação reforçada pelo número reduzido de casos registados, o que apela à importância de um elevado índice de suspeição clínica para o seu diagnóstico.
Foram analisadas variáveis clínicas, laboratoriais, eletrocardiográficas, imagiológicas, ocorrência de complicações, terapêutica instituída e follow-up dos doentes, resumidas nas Tabelas 1 e 2.
Características clínicas dos doentes
| Idade (anos) | Sexo | Raça | Fatores de risco cardiovascular | Antecedentes de angor | Forma de apresentação | Fator desencadeante | |
| 1 | 59 | M | C | Hábitos tabágicos Dislipidemia | Não | Dor torácica | Pré-afogamento |
| 2 | 47 | F | C | Diabetes Mellitustipo 2 | Não | FebreNaúseasVómitos | Sépsis E. coli |
| 3 | 51 | F | C | Diabetes Mellitustipo 2HTA | Não | Dor torácica opressiva com irradiação para o dorso com 4 dias de evolução | Hemorragia digestiva(melenas por úlcera gástrica) |
| 4 | 67 | F | C | HTADislipidemiaObesidadeArtite reumatoide | Episódios de angor autolimitados há vários meses | Dor pré-cordial, tipo aperto, com irradiação ao dorso e membros superiores | Ansiedade associada a problemas familiares(há alguns meses) |
| 5 | 82 | F | C | HTA | Não | Dispneia | Durante realização de um Holter (estudo de arritmia) |
| 6 | 61 | F | C | HTADislipidemia | Não | Epigastralgia com irradiação pré-cordial | – |
| 7 | 58 | F | C | HTADislipidemia | Desconforto torácico desde há vários anos | Dor torácica | Stress emocional (desde há vários anos) |
| 8 | 72 | F | C | HTA | Não | Dor précordial | – |
| 9 | 57 | F | C | HTADislipidemiaObesidade | Não | Dor Précordial | Morte de familiar |
| 10 | 71 | F | C | Dislipidemia | Atípica | Desconforto retroesternal | Vítima de atropelamento |
Assistiu-se a uma predisposição evidente relativamente ao sexo feminino, na proporção 9:1. Os doentes apresentaram idades compreendidas entre os 47 e os 82 anos, com uma média de 62 anos. Não foi possível avaliar tendência racial, pois todos os doentes eram de raça caucasiana.
Relativamente aos fatores de risco cardiovasculares, por ordem decrescente, salienta-se HTA (70%), dislipidemia (60%), diabetes mellitus tipo 2 (20%), obesidade (20%) e hábitos tabágicos (10%). Uma doente tinha diagnóstico prévio de artrite reumatoide, considerado atualmente um fator independente de predisposição para doença coronária, com necessidade de rastreio precoce. Todos os doentes tinham pelo menos um fator de risco cardiovascular (40% um fator; 40%, 2; e 20%, 3). A presença destes fatores dificulta o diagnóstico diferencial com enfarte agudo do miocárdio (EAM), pois tornam mais provável a existência de doença coronária concomitante.
A forma de apresentação mais frequente foi dor torácica (80%), seguida de dispneia (10%) e, mais inespecificamente, no contexto de síndrome febril (10%). Apenas dois doentes referiram história prévia de desconforto retroesternal, episódico, autolimitado, de longa duração (meses e anos) sempre associado a componente de ansiedade.
Os fatores desencadeantes foram representativos de um espetro variado, partilhando um componente de stress, seja emocional, como pré-afogamento, envolvimento em problemas familiares, stress emocional, durante a realização de um Holter, perante a notícia da morte de um familiar, vítima de atropelamento; ou físico, no contexto de sépsis ou em resposta a um episódio de hemorragia digestiva. Em dois dos casos analisados não se identificou fator desencadeante.
Os resultados dos exames complementares e follow-up dos doentes encontram-se resumidos na Tabela 2.
Resultados dos exames complementares follow-up dos doentes
| Marcadores cardíacos (ng/mL) NT pró-BNP (pg/mL) | ECG | Cateterismo cardíaco | Ecocardiograma/ventriculografia | Recuperação completa (clínica, ECO, ECG) | |
| 1 | CK ↑ 287CK-MB ↑ 45Troponina T ↑ 1,45NT pró-BNP↑ 724 | RS 90/min; QS V1-V4; ↑ST V2-V4 | Sem lesões significativas | FEVE deprimida Hipocinesia/Acinesia de todos os segmentos apicais e medianos do VE | 5 dias |
| 2 | CK normalCK-MB normalTroponina T ↑ 0,42NT pró-BNP↑ 2019 | Taquicardia sinusal 103/min; ↓ST nas II, III, aVF; ↑ST aVL; má progressão das ondas R V1-V4 | Sem lesões significativas | FEVE 30-40%; Acinesia apical e hipocinesia grave dos segmentos medianos do VE | 23 dias |
| 3 | CK normalCK-MB normalTroponina T < 0,01NT pró-BNP↑ 839 | RS 68/min; ↑ST nas derivações pré-cordiais | Sem lesões significativas | FEVE 60% Hipocinesia dos segmentos médios e apicais do VE | 13 dias |
| 4 | CK normalCK-MB normal↑ Troponina T 0,18NT pró-BNP↑ 685 | RS 100/min; Onda T invertida III; ↑ST aVL, V4-V6 | Sem lesões significativas | FEVE deprimida Hipocinesia grave apical e segmentos adjacentes com hipercontractilidade dos restantes segmentos do VE | 5 dias |
| 5 | CK normalCK-MB normalTroponina T ↑ 0,09NT pró-BNP↑ 672 | FA +/– 96/min; Má progressão ondas R e ↑ST derivações précordiais; ondas T invertidas V3-V6 | Lesão intermédia da descendente anterior com fluxo TIMIIII | FEVE 48% aneurisma apical e hipocinesia dos segmentos medianos do VE | 6 dias |
| 6 | CK normalCK-MB normalTroponina T ↑ 0,64NT pró-BNP↑ 612 | Bradicardia sinusal 55/min; ↑ST V1-V2; QS V1-V2 | Sem lesões significativas | FEVE 64% Hipocinesia de todos os segmentos apicais e do segmento mediano da parede lateral do VE | 3 dias |
| 7 | CK normalCK-MB normalTroponina T ↑ 0,18NT pró-BNP↑ 1764 | Taquicardia sinusal 115/min; Ondas T invertidas I, aVL, V4-V6 | Sem lesões significativas | FEVE 35% Acinesia de todos os segmentos médio-apicais do VE | 8 dias |
| 8 | CK ↑ 524CK-MB normalTroponina T ↑ 0,86NT pró-BNP↑ 901 | RS 96/min; ↑ST V3-V6 e aVL | Sem lesões significativas | FEVE 68% Aneurisma apical do VE | 8 dias |
| 9 | CK normalCKMB normalTroponina hs ↑ 716NT pró-BNP↑ 746 | Taquicardia sinusal 100/min; ondas Q V1-V4; ↑ST I, aVL, V2-V6; ↓ST III e aVF | Sem lesões obstrutivas | FEVE 25% Acinesia anterolateral, apical e inferior do VE | 7 dias |
| 10 | CK ↑ 483Troponina hs↑ 448NT pró-BNP↑ 3358 | Taquicardia sinusal 110/min;↑ST V2-V6 | Normal | FEVE 27% Hipocinesia anterolateral e apical do VE | 5 dias |
Foram analisados os marcadores cardíacos, creatina cinase (CK) e troponina (T/hs), eletrocardiograma (ECG), ecocardiograma e/ou ventriculografia e cateterismo cardíaco. Relativamente aos marcadores cardíacos, o valor de troponina esteve elevado em 90% dos doentes; em contrapartida, a elevação de CK ocorreu apenas em 30%. Assistiu-se a marcada discrepância entre a ligeira elevação dos marcadores cardíacos e a alteração da contratilidade do VE. O valor de pró-péptido natriurético auricular (NT pró-BNP) esteve sempre elevado.
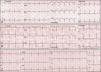
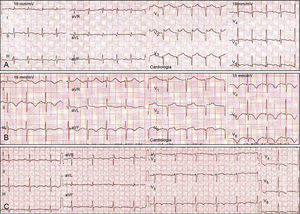
As alterações eletrocardiográficas mais frequentes foram o supradesnivelamento de ST nas derivações pré-cordiais (80%) simulando um EAM anterior (Fig. 2).
Eletrocardiogramas seriados de uma doente com MT simulando um EAM anterior. A) Fase aguda: taquicardia sinusal e ↑ST V2-V6. B) Fase subaguda (2.° dia): ondas T invertidas em i, ii, iii, aVF, V3-V6. e C) Fase sub-aguda (5.° dia): tendência para a normalização, menor amplitude de inversão das ondas T.
Outras alterações observadas foram ondas T invertidas (30%), o infradesnivelemento de ST nas derivações inferiores (20%) e má progressão das ondas R nas derivações pré-cordiais (20%).
O ecocardiograma e a ventriculografia objetivaram em todos os doentes acinesia/hipocinesia segmentar apical (100%) e/ou mediana (90%), com FEVE comprometida, quantificada entre os 25-68% (Fig. 1).
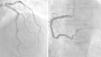
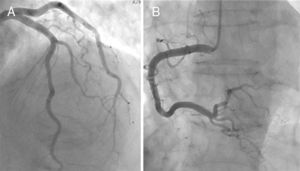
O cateterismo cardíaco identificou uma lesão intermédia na descendente anterior numa doente; nos restantes, destacou-se a ausência de lesões significativas (Fig. 3). Todos os doentes desta série apresentaram bom prognóstico, como é típico da MCT, no qual está implícito o caráter de reversibilidade, não invalidando, contudo, a gravidade do quadro na situação aguda, uma vez que esta depende do grau de disfunção sistólica do VE. Houve apenas um caso complicado de choque cardiogénico.
A terapêutica instituída foi direcionada para o suporte cardíaco, através da utilização de inibidores da enzima de conversão de angiotensina (IECA) e β-bloqueantes (BB), com importância demonstrada na remodelagem do VE e consequente melhoria da função cardíaca; controlo dos fatores de risco através de ácido acetilsalicílico (AAS), estatinas e antidiabéticos orais (ADO); suportes ventilatório, inotrópico e vasoativo no caso complicado de choque cardiogénico.
Em todos os doentes, ainda durante o internamento, em paralelo com a melhoria clínica, assistiu-se à normalização dos marcadores cardíacos, das alterações do ecocardiograma e ECG, num prazo médio de 8 dias. Em reavaliações subsequentes em consulta de Cardiologia, mantiveram-se assintomáticos e com exames normais, o que sustenta o típico bom prognóstico, que se justifica pela reversibilidade completa implícita à MCT (Tabela 2).
DiscussãoA verdadeira prevalência da MCT permanece incerta5–9; no entanto, na base de análises estatísticas recentes, verifica-se uma prevalência de 1,7 a 2,2% das situações em que existe suspeição clínica de SCA5–7.
Revisões da literatura apontam para uma maior ocorrência em indivíduos com idades compreendidas entre os 62 e 75 anos, com uma média de 67 anos6, assistindo-se a marcada preferência pelo sexo feminino (90%) na pós-menopausa5–8.
Ocorre habitualmente no contexto de stress físico ou emocional, perante a notícia da morte de um familiar ou por doença diagnosticada de novo, associado a desastres naturais ou problemas financeiros, envolvimento em acidentes de viação, durante exacerbação de doença crónica, cirurgia, permanência em unidade de cuidados intensivos ou utilização de drogas ilícitas5–8. Estudos reportam casos ocorridos após utilização de fenilefrina6. Está demonstrado que os doentes com MCT têm habitualmente níveis séricos mais elevados de catecolaminas6. Em alguns casos registados, não são identificados fatores prévios de stress7.
A MCT é um diagnóstico diferencial a considerar relativamente aos SCA. Clinicamente, as formas de apresentação mais comuns são dor torácica (67%) e dispneia (17%). Podem também existir quadros de maior gravidade, como choque cardiogénico (4,2%) e fibrilhação ventricular (1,5%)7.
Eletrocardiograficamente, as alterações observadas nas fases aguda e subaguda mais frequentes são supradesnivelamento de ST (67-75%) e ondas T invertidas (61%). O supradesnivelamento de ST envolve, em 90% dos casos, as derivações pré-cordiais V2-V3. Existem referências relativamente à ocorrência de bloqueio completo de ramo esquerdo ou direito de novo e progressão para ondas Q patológicas normalmente transitórias (6-31%). No entanto, cerca de 15% dos doentes com MCT têm ECG normais ou com alterações inespecíficas6. Num estudo retrospetivo que incluiu 33 doentes com MCT, os autores propuseram critérios com elevada especificidade e sensibilidade para distinguir esta patologia do EAM anterior, que consistem na ausência combinada de ondas Q, alterações recíprocas dos segmentos ST, supradesnivelamento de ST na derivação V1 e presença de supradesnivelamento de ST na derivação aVR10. A importância deste facto reporta-se sobretudo à abordagem diferencial da MCT em relação ao EAM com supradesnivelamento de ST, nomeadamente nos hospitais em que a trombólise é a opção terapêutica disponível, e que perante a evidência clínica e eletrocardiográfica de um EAM com supradesnivelamento de ST, no qual existem timings de atuação, a suspeição clínica de MCT faz a diferença entre a utilização adequada ou não deste método terapêutico, em cada doente, em cada situação. No entanto, devido à elevada prevalência de EAM com supradesnivelamento de ST em contraste com a MCT, a sua suspeição sem confirmação não se considera motivo suficiente para a não realização de trombólise5.
Os marcadores cardíacos, especificamente as troponinas I e T, estão elevados em 90% dos casos, apesar de numa menor magnitude quando comparados com o seu doseamento nos doentes com EAM com supradesnivelamento de ST5–8. O pico máximo calculado de troponina T é 0,64 ng/mL e de troponina I 8,6 ng/mL6. O valor de CK também pode estar aumentado. O nível de NT pró-BNP está normalmente elevado, sobretudo nos doentes que evoluem com disfunção sistólica esquerda grave5–8.
O ecocardiograma e a ventriculografia esquerda mostram alterações específicas, acinesia/discinesia dos segmentos médios e apicais do VE, com zona de acinesia correspondente ao território de perfusão de mais do que uma artéria coronária. Numa minoria de casos, a hipocinesia transitória do VE restringe-se aos segmentos médios, sem envolvimento do ápex, denominada MCT atípica11. A fração de ejeção média do VE (FEVE) quantifica-se em 20-49%6.
O diagnóstico é confirmado pelo cateterismo cardíaco na ausência de doença coronária ou evidência de doença coronária não obstrutiva.
Estas características são a chave de diferenciação entre a MCT e outras situações reversíveis que partilham a clínica e o supradesnivelamento de ST, como o síndrome X, angina de Prinzmetal, miocardite e abuso de cocaína5.
A etiologia da MCT continua ainda por esclarecer. Perante este caráter agudo, transitório e de certa forma influenciado pelo meio ambiente, têm sido propostos vários mecanismos fisiopatológicos que se encontram ainda em investigação: ocorrência de espasmos coronários; isquémia microvascular; cardiotoxicidade às catecolaminas; rutura de placa isolada na artéria coronária descendente anterior; e obstrução aguda e dinâmica do trato de saída do VE8,9. A teoria mais aceite atualmente relaciona-se com a estimulação adrenérgica exagerada, que se coaduna com a libertação de grandes quantidades de catecolaminas, provavelmente em resposta a estímulos de stress interno ou externo, originando os achados clínicos, laboratoriais e imagiológicos supracitados5–9.
O prognóstico é geralmente favorável com recuperação completa de todas as alterações que caracterizam a MCT, normalmente até duas a quatro semanas5,6. Não existe tratamento específico, dada a reversibilidade e incerteza fisiopatológica. Deve optar-se por terapêutica de suporte, de acordo com o grau de disfunção sistólica e direcionada para as complicações agudas, que ocorrem em cerca de 20% dos doentes, variando amplamente desde choque cardiogénico, edema agudo do pulmão, arritmias, formação de trombos ao nível do VE com eventual embolia até à morte6,9.
ConclusãoA MCT é considerada uma miocardiopatia adquirida em crescente reconhecimento a nível mundial. É considerada rara; no entanto, para a baixa prevalência contribui provavelmente um elevado número de casos subdiagnosticados, dada a sua capacidade de mimetizar a SCA.
Desta forma, tornam-se imprescindíveis determinadas pistas orientadoras do diagnóstico, que têm vindo a ser descritas ao longo do tempo e enriquecidas de forma atualizada, através da publicação de séries de casos clínicos, com o objetivo de despertar o médico relativamente à existência desta entidade. Salienta-se a idade, sexo, contexto de stress emocional ou físico e discrepância entre a magnitude de elevação das enzimas cardíacas e as alterações de contratilidade segmentar do VE.
Em suma, para o diagnóstico da MCT são imprescindíveis um elevado índice de suspeição clínica e a disponibilidade de meios complementares de diagnósticos em timings específicos, não apenas ECG e marcadores cardíacos, mas um papel essencial é dado ao ecocardiograma revelador de alterações da contratilidade segmentar do VE e ao cateterismo cardíaco que comprova a ausência de alterações coronárias significativas.
Conflito de interessesOs autores declaram não haver conflito de interesses.