Doente de 83 anos, sexo feminino, com antecedentes de artrite reumatoide há 10 anos, foi internada por infecção do trato urinário com lesão renal aguda em doença renal crónica e insuficiência cardíaca descompensada de etiologia não esclarecida. Ecocardiograma transesofágico (ETE) com vegetação apensa ao folheto posterior da válvula mitral, colocando‐se a hipótese de endocardite infeciosa, tendo‐se iniciado antibioterapia empírica. Repetição de ecocardiograma transesofágico após antibioterapia com manutenção da vegetação referida e menção a outra de menores dimensões, sendo colocada a hipótese de endocardite trombótica não bacteriana. A investigação clínica não evidenciou qualquer processo infecioso. Após hipocoagulação durante dois meses, foi repetido o ecocardiograma transesofágico com desaparecimento das vegetações anteriormente apresentadas.
An 83‐year‐old woman with a 10‐year history of rheumatoid arthritis was admitted for urinary tract infection with exacerbation of chronic kidney disease and decompensated heart failure of unknown etiology. Transesophageal echocardiography (TEE) showed a vegetation involving the posterior mitral valve leaflet, and a hypothesis of infective endocarditis was proposed. Empirical antibiotic therapy was initiated. TEE was repeated after antibiotic therapy, and showed persistence of the original vegetation and revealed the presence of another, smaller vegetation. Clinical investigation revealed no infectious process, and so a diagnosis of nonbacterial thrombotic endocarditis (NBTE) was established. Anticoagulant therapy was started immediately. The NBTE lesion had disappeared on the follow‐up echocardiogram two months after anticoagulant therapy.
A endocardite trombótica não bacteriana (ETNB), também conhecida como endocardite abacteriana, mínima, verrucosa, degenerativa, terminal ou marântica, é uma patologia incomum que se caracteriza pela presença de vegetações asséticas nas válvulas cardíacas, compostas por agregados de fibrina e de plaquetas1. Estas lesões representam o resultado de diversos tipos de agressões secundárias a diferentes patologias, nomeadamente estados de hipercoagulabilidade, neoplasias (em especial adenocarcinomas), bem como a patologias autoimunes (lúpus eritematoso sistémico, síndrome antifosfolipídico ou artrite reumatoide).2
A ETNB geralmente afeta doentes da quarta à oitava década de vida, sem predileção por género, apesar de alguns estudos apresentarem um predomínio do sexo feminino.3 A ausência de sinais patognomónicos e o facto dos doentes permanecem assintomáticos até à ocorrência de um evento embólico (presentes em até 42% dos casos) tornam esta patologia subdiagnosticada nos doentes ante mortem4,5.
Apesar de se tratar de uma patologia incomum, de difícil diagnóstico e que exige um alto grau de suspeição, o seu diagnóstico atempado é fundamental, uma vez que possibilita a prevenção de eventos tromboembólicos, resultando num impacto positivo na qualidade de vida dos doentes. Além disso, a existência desta condição clínica pode permitir o diagnóstico de outra doença subjacente, como uma neoplasia oculta. Deste modo, os autores acreditam que a partilha deste caso clínico permitirá uma reflexão sobre esta entidade realçando a importância nas hipóteses de diagnóstico de vegetações.
Caso clínicoInformação do doenteDoente de 83 anos, sexo feminino, branca, admitida por infeção do trato urinário associada a doença renal crónica (DRC) agudizada e insuficiência cardíaca (IC) descompensada. Como antecedentes patológicos a doente referia hipertensão essencial, dislipidemia, obesidade mórbida (IMC 62,5 Kg/m2), fibrilhação auricular permanente não hipocoagulada, insuficiência cardíaca de etiologia não esclarecida, artrite reumatoide há 10 anos e DRC em estádio 3. Ao exame físico, destacavam‐se apenas deformidades articulares nas mãos, como atrofia interóssea e desvio ulnar. Sem outras alterações de relevo.
Durante o internamento iniciou‐se antibioterapia empírica com ceftriaxone e terapêutica diurética, tendo a doente evoluído favoravelmente a nível clínico e analítico. Do estudo realizado, realçava‐se o isolamento de Escherichia coli na urocultura, sensível à antibioterapia instituída, hemoculturas negativas e ecografia renovesical com sinais de nefropatia crónica. Para o estudo da etiologia da IC e avaliação da função cardíaca, procedeu‐se à realização de ecocardiograma transtorácico (ETT).
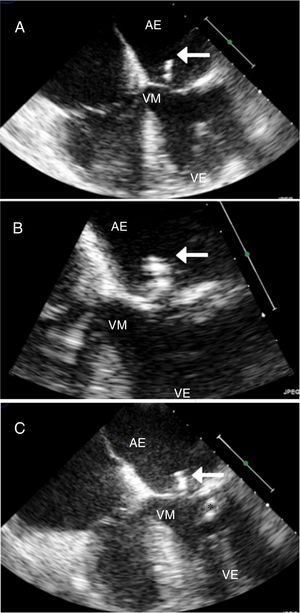
Achados clínicosO ETT revelou achados compatíveis com cardiopatia hipertensiva (dilatação da aurícula esquerda, hipertrofia ventricular esquerda de grau moderado, insuficiência mitral de grau ligeiro e disfunção diastólica grau II) com função sistólica biventricular preservada, e identificou uma massa móvel, apensa aos folhetos da válvula mitral, que o ecocardiograma transesofágico (ETE) confirmou tratar‐se de uma vegetação com 19 x 4mm, aderente à face auricular do folheto posterior da válvula mitral, com grande mobilidade (Figura 1A e B).
Ecocardiograma transesofágico de endocardite trombótica não bacteriana. A e B) ETE inicial com vegetação no folheto posterior da válvula mitral (seta); C) Após curso de antibioterapia empírica, identificando‐se manutenção da vegetação no folheto posterior da válvula mitral (seta) e aparecimento de nova vegetação com cerca de 10mm apensa a corda tendinosa que se dirige ao folheto posterior (asterisco).
AD ‐ aurícula direita; AE ‐ aurícula esquerda; VD ‐ ventrículo direito; VE ‐ ventrículo esquerdo; VM ‐ válvula mitral.
Perante estes achados, a IC da doente foi enquadrada em IC com fração de ejeção preservada numa paciente com cardiopatia hipertensiva e a hipótese de endocardite infeciosa foi considerada, tendo‐se colhido novamente hemoculturas e associado empiricamente gentamicina à antibioterapia previamente prescrita (ceftriaxone). No quinto dia de antibioterapia conjunta, a doente apresentou agravamento da função renal, facto relacionado com a nefrotoxicidade da gentamicina, tendo‐se suspendido este antibiótico. Posteriormente, obteve‐se o resultado das diversas hemoculturas colhidas, sendo estas todas negativas.
Após quatro semanas de antibioterapia com ceftriaxone, foi repetido ETE que mantinha a vegetação anteriormente descrita e revelou outra vegetação, com cerca de 10mm apensa a uma corda tendinosa que se dirigia ao folheto posterior (Figura 1C).
Do estudo realizado durante o internamento, destacava‐se a presença de fator reumatoide aumentado (26UI/mL) e a presença da mutação A1298C em homozigotia no gene MTHFR. Os exames laboratoriais que incluíram hemograma, estudo da coagulação e bioquímica foram normais, assim como a pesquisa de células para lúpus eritematoso, reações sorológicas para VDRL, antinúcleo, doseamento de complemento, anticoagulante lúpico, anticorpos antifosfolipídeos e anti‐HIV. A TC tóraco‐abdomino‐pélvica não demonstrou alterações de relevo. Após a suspensão de antibioterapia, foram repetidas hemoculturas, novamente sem isolamento de agente.
DiagnósticoEndocardite trombótica não bacteriana (ETNB).
Intervenção médicaIniciada hipocoagulação com heparina de baixo peso molecular ajustada à função renal.
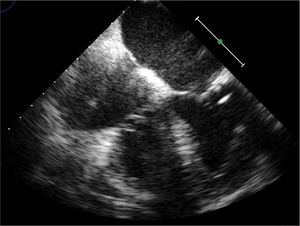
Seguimento clínico e resultadosA doente teve alta sob hipocoagulação oral (Varfarina), sendo orientada para a consulta externa. Após dois meses, encontrava‐se assintomática e o ETE mostrou ausência de qualquer vegetação (Figura 2).
DiscussãoA ETNB é uma condição clínica incomum, subdiagnosticada, descrita pela primeira vez por Ziegler em 1988 como “tromboendocardite”6. Esta patologia carateriza‐se pela presença de vegetações friáveis e fibrinosas de plaquetas e hemácias que afetam as válvulas cardíacas, especialmente a mitral seguida da aórtica, diferenciando‐se da endocardite infeciosa pela ausência de qualquer processo infecioso subjacente.5 Dada a inespecificidade das manifestações clínicas e a presença de um sopro cardíaco de novo em apenas 33% dos casos, o seu diagnóstico é maioritariamente realizado aquando a autópsia, variando a sua incidência entre os 0,3% e 9,3% entre todas as autópsias realizadas7.
O ETE é o método de eleição para o diagnóstico de endocardite por ser o método mais sensível na visualização de vegetações (90% versus 70% no ETT). O diagnóstico definitivo, atualmente, só é possível através do exame histológico das mesmas.
A ETNB é frequentemente associada a neoplasias em estudos post mortem (80%), enquanto que nos estudos ante mortem predominam as doenças autoimunes (46%), especialmente a síndrome antifosfolipídica2,8. A associação entre esta patologia e outras doenças cronicamente debilitantes como a síndrome de imunodeficiência adquirida, o lúpus eritematoso sistémico e a artrite reumatoide (AR) também já foi descrita. A patogénese da ETNB é desconhecida, mas acredita‐se que a lesão endotelial num estado de hipercoagulabilidade seja essencial para o seu desenvolvimento. No caso clínico descrito, a doente é portadora da mutação A1298C em homozigotia no gene MTHFR, sendo esta mutação responsável pelo aumento dos níveis de homocisteína, o que predispõe à maior ocorrência de eventos trombóticos9.
A AR é uma doença autoimune sistémica, muito comum, caracterizada pela inflamação crónica das estruturas sinoviais. Esta inflamação crónica pode relacionar‐se com o risco aumentado de tromboembolismo venoso em 1,5 a 6 vezes observado nos doentes com AR, acreditando‐se que as suas principais citocinas pró‐inflamatórias (interleucina‐6, interleucina‐8 e factor de necrose tumoral‐α) influenciem este aumento quer pela ativação das vias de coagulação quer pela alteração da tendência trombótica10.
De referir ainda que perante o diagnóstico de «endocardite possível» de acordo com os critérios modificados de Duke, ponderou‐se realizar 18F‐FDG PET/CT ou SPECT/CT com leucóticos marcados para melhor esclarecimento do quadro clínico. No entanto, tal não foi possível por não consentimento da doente.
No caso apresentado, o facto da doente ter permanecido apirética durante todo o internamento, juntamente com a manutenção dos achados ecocardiográficos após antibioterapia, exclusão de qualquer processo infecioso e presença da mutação A1298C em homozigotia no gene MTHFR e antecedentes de AR, sugere uma forte evidência na confirmação do diagnóstico de ETNB. Assim, após exclusão do principal diagnóstico diferencial, endocardite infeciosa, iniciou‐se hipocoagulação, observando‐se involução total das lesões anteriormente apresentadas após dois meses. Os valores alvo de INR pretendidos nesta doente foram entre 2 e 3, uma vez que não existem estudos para outros alvos de INR que tenham mostrado diminuição de eventos trombóticos versus risco hemorrágico em doentes com trombofilia11.
Que seja do nosso conhecimento, pela literatura médica disponível, o caso clínico apresentado é dos poucos de ETNB descritos em doentes com artrite reumatoide, com afetação da válvula mitral e cujo diagnóstico foi realizado antes de qualquer evento tromboembólico12,13.
Assim, torna‐se vital a realização de estudos prospetivos sistemáticos em populações de doentes com patologias neoplasias ou autoimunes de forma a melhor caracterizar a ETNB, percebendo a sua verdadeira prevalência e impacto na morbilidade e mortalidade associadas a esta patologia.
Conflitos de interesseOs autores declaram não haver conflito de interesses.