A síndrome metabólica (SM) é hoje uma verdadeira epidemia a nível mundial. As intervenções de primeira linha passam por uma profunda modificação de estilo de vida, em particular dietéticos, recomendando‐se consumo moderado e equilibrado de macronutrientes associado a restrição calórica. Contudo, nos últimos anos, diversos estudos têm vindo a sugerir que dietas com restrições mais intensas de alguns macronutrientes poderiam ser mais vantajosas quer para controlo ponderal quer no controlo dos fatores de risco metabólicos. Neste artigo, revemos a evidência acumulada até ao momento sobre essa problemática tão atual e que permanece difícil de abordar e controlar na prática clínica.
Metabolic syndrome is currently a worldwide epidemic. First‐line interventions consist of profound changes in lifestyle, particularly in diet, for which moderate and balanced consumption of macronutrients associated with calorie restriction is recommended. However, in recent years, several studies have proposed that diets that restrict certain macronutrients even further may be better for controlling both weight and metabolic risk factors. In the present paper, we review the currently available evidence on this question, which is difficult to address and control in clinical practice.
A síndrome metabólica (SM) trata‐se de uma entidade que agrega vários fatores de risco metabólicos associados à resistência à insulina. A nível mundial, atinge já proporções epidémicas, embora com variações a nível regional, não apenas devido a condições socioeconómicas, bem como a diferenças étnicas e genéticas locais. Essas diferenças são também explicadas pela existência de várias definições de SM que têm sido propostas desde 1999, com a primeira proposta da Organização Mundial de Saúde (OMS)1. Desde então, diversas outras organizações científicas, tais como National Cholesterol Education Program – Adult Treatment Plan (NCEP‐ATP), International Diabetes Federation (IDF) e National Heart, Lung, and Blood Institute/American Heart Association (NHLBI/AHA), propuseram as suas próprias definições, com critérios tendencialmente mais simplificados2–4. Contudo, como não há homogeneidade de critérios, torna‐se muito difícil a comparação dos diversos estudos de prevalência publicados. Com efeito, num estudo que comparou a mesma população de doentes, a prevalência de SM variou entre 39% e 54% quando comparadas apenas três das mais recentes definições de SM, com uma concordância global entre as três definições de apenas 45,3%5. Por esse motivo, em 2009, diversas organizações científicas chegaram a um consenso e foi publicada uma definição única de SM, com base nas definições anteriores. Uma vez que o ponto que mais diferia era a definição de obesidade central (nomeadamente a definição de perímetro abdominal aumentado) não ficou definido no documento deixado ao critério regional, tendo em conta aspetos étnicos, mas também outros critérios a ponderar localmente6. Em particular, um determinado sistema de saúde tem a possibilidade de adotar um limiar específico por motivos prognósticos, mas também por motivos económicos que justifiquem o consumo de recursos médicos locais. Assim, atualmente a presença de SM define‐se pela presença de três dos cinco critérios referidos na Tabela 1.
Definições de síndrome metabólica com o uso mais frequente
| Parâmetro clínico | OMS (1998) | INCEP ATP III (2001) | IDF (2005) | AHA/NHLBI (2005) | Definição harmonizada (2009) |
|---|---|---|---|---|---|
| Resistência à insulina | IOG, EGJ, DM2 ou diminuição da sensibilidade à insulina | Não | Não | Não | Não |
| e ≥ 2 dos seguintes | Associação de ≥ 3 dos seguintes | Associação de ≥ 3 dos seguintes | Associação de ≥ 3 dos seguintes | ||
| Obesidade | H: cintura/anca 0,90 | H: PA ≥ 102cm | H europeus: PA ≥ 94 cm | H: PA ≥ 102 cm | Definição específica para cada país e população |
| M: cintura/anca 0,85 e/ou IMC > 30 Kg/m2 | M: PA ≥ 88 cm | M europeias: PA ≥ 80cm e ≥ 2 dos seguintes | M:PA ≥ 88 cm | ||
| Dislipidémia aterogénica | TG ≥ 150 mg/dl | TG ≥ 150 mg/dl ou sob terapêutica | TG ≥ 150 mg/dl ou sob terapêutica | TG ≥ 150 mg/dl ou sob terapêutica | |
| H: TG ≥ 150 mg/dl e/ou C‐HDL < 35 mg/dl | H: C‐HDL < 40 mg/dl | H: C‐HDL < 40 mg/dl ou sob terapêutica | H: C‐HDL < 40 mg/dl ou sob terapêutica | H: C‐HDL < 40 mg/dl ou sob terapêutica | |
| M: TG ≥ 150 mg/dl e/ou C‐HDL < 39 mg/dl | M: C‐HDL < 50 mg/dl | M: C‐HDL < 50 mg/dl ou sob terapêutica | M: C‐HDL < 50 mg/dl ou sob terapêutica | M: C‐HDL < 50 mg/dl ou sob terapêutica | |
| Elevação tensional | ≥ 140/90 mmHg | ≥ 130/85 mmHg | TAS ≥ 130mmHg ou TAD ≥85mmHg ou sob terapêutica | TAS ≥ 130mmHg ou TAD ≥85mmHg ou sob terapêutica | TAS ≥ 130mmHg ou TAD ≥85mmHg ou sob terapêutica |
| Alteração metabolismo glucídico | IOG, EGJ, DM2 | > 110 Mg/dl (incluindo DM2) | > 100 mg/dl ou sob terapêutica | > 100 mg/dl ou sob terapêutica | > 100 mg/dl ou sob terapêutica |
| Outros | Microalbuminúria |
C‐HDL: colesterol HDL; DM2: diabetes mellitus tipo 2; ECJ: elevação da glicémia jejum; H: homens; IMC: índice de massa corporal; IOG: intolerância oral à glicose; M: mulheres; PA: perímetro abdominal; TAS: tensão arterial sistólica; TAD: tensão arterial diastólica; TG: triglicéridos.
O tecido adiposo é um órgão envolvido diretamente na homeostase dos lipídios corporais e que é metabolicamente flexível, podendo passar de um estado de armazenamento de ácidos gordos para um estado de libertação de ácidos gordos, de acordo com as necessidades metabólicas7. Se a capacidade de armazenamento é excedida, surgem depósitos em localizações ectópicas e que condicionam a resistência periférica à insulina, um dos principais mecanismos fisiopatológicos envolvidos na SM8. Com efeito, o tecido adiposo subcutâneo é considerado «saudável» e o tecido adiposo visceral, pelo importante componente inflamatório associado, com produção de citoquinas e adipoquinas, condiciona todo um estado desregulado sistémico responsável por muitas das complicações da SM7. A resistência à insulina, por sua vez, causa hiperglicemia com consequente glicosilação de diversas proteínas vulneráveis, entre elas as apolipoproteínas, e motiva perturbações da sua função e alterações dos níveis lipídicos sistémicos8.
Diversas metanálises nos últimos anos têm consistentemente demonstrado o efeito adversos da presença de SM na ocorrência de eventos cardiovasculares, inclusive isquémicos cardíacos e morte, mas também eventos cerebrovasculares, pelo que o controlo da SM é de extrema importância na população mundial9–11. Infelizmente não dispomos de um tratamento específico e dirigido para a SM. Segundo as recomendações internacionais, as intervenções de primeira linha baseiam‐se em intervenções para reduzir os fatores de risco metabólico4. Essas incluem o tratamento específico de cada fator de risco presente no indivíduo, mas sobretudo uma profunda alteração no estilo de vida, em particular na prática de exercício físico e alterações alimentares. Os cuidados dietéticos recomendados passam por uma restrição calórica moderada, com consumo moderado dos diversos macronutrientes: 25‐35% das calorias em gorduras, particularmente baixas em gorduras saturadas e colesterol, restrição salina e de açúcares simples e aumento da ingestão de frutas, vegetais e cereais.
Contudo, alguns estudos mais recentes têm mostrado que outras composições dietéticas podem ter mais benefícios em indivíduos com SM. Temos em alternativa dietas baixas em gorduras (G) (< 30% da energia total), que têm como vantagem principal o menor risco de aumento dos níveis de colesterol, mas as desvantagens de serem menos eficazes para o controlo de peso, necessitarem de restrição calórica associada, terem problemas relacionados com o paladar da comida, poderem causar deficiências em vitaminas e minerais e terem maior composição de açucares e hidratos de carbono. Uma outra dieta alternativa é a dieta baixa em hidratos de carbono (HC) (< 50% da energia total) e por sua vez alta em proteínas (P) e G. Esse tipo de dieta tem as vantagens de ser mais saciante, permitindo redução do consumo de alimentos pela maior composição proteica (pelo que não necessita de uma restrição calórica associada) e apresenta uma baixa carga glicémica. Contudo, apresenta como desvantagens o elevado consumo de gorduras (frequentemente saturadas), com falta de alguns nutrientes essenciais, estar associada a um maior tempo de preparação das refeições, ter também problemas de paladar (e consequentemente dificultar a adesão), estar associada a problemas de obstipação (pelo baixo conteúdo de fibras), bem como a cetose e problemas renais, pelo elevado conteúdo proteico. Finalmente, iremos também abordar a alternativa da dieta mediterrânica, a mais equilibrada de todas em termos de composição de macronutrientes, com elevado consumo de alimentos de origem vegetal, nomeadamente de produtos hortícolas, frutas, pão e cereais pouco refinados, leguminosas secas e frescas e frutos gordos, alimentos de produção local, frescos e de época, consumo de azeite como principal fonte de gordura, consumo moderado de laticínios de preferência magros, uso de ervas aromáticas para temperar em substituição do sal, consumo frequente de peixe, consumo baixo de carnes vermelhas e consumo baixo a moderado de vinho apenas nas refeições principais. Tem vantagens claras porque inclui a maioria dos macronutrientes, apresenta‐se com um paladar mais apetecível e com consequente aumento da satisfação e assim maior adesão em longo prazo, mas também com as desvantagens de necessitar de restrição calórica para perda efetiva de peso, com maiores custos económicos e necessitar de mais tempo para preparar os alimentos frescos.
Estudos clínicos de pequena dimensãoAlguns estudos de pequena dimensão contribuíram para um acumular de evidências que poderiam apoiar maiores benefícios da uma dieta baixa em HC em indivíduos com SM para maior efeito relativamente à perda de peso e sobre o controlo dos fatores de risco metabólico. Com efeito, Cornier et al. mostraram que em mulheres obesas e não diabéticas, o estado de sensibilidade à insulina determinava a eficácia de determinada dieta hipocalórica12. Assim, em mulheres obesas com resistência à insulina, a resposta em termos de perda de peso é superior, com uma dieta baixa em HC, verifica‐se o oposto nas mulheres com sensibilidade conservada que respondiam melhor a uma dieta baixa em G. Relativamente aos fatores de risco metabólicos, Volek et al. demonstraram que em indivíduos com SM uma dieta baixa em HC melhorava significativamente não apenas o componente adiposo visceral e o peso, mas também a pressão arterial, o perfil lipídico e a glicemia em jejum, comparativamente com uma dieta baixa em G13. Outros estudos compararam dietas comerciais e concluíram que com uma dieta de tipo Atkins (com restrição extrema de hidratos de carbono – 20‐50g/dia) e uma dieta de tipo Zone (com restrição moderada de hidratos de carbono: 40% da energia total) se conseguia uma maior perda de peso, bem como maior incremento nos níveis do colesterol‐HDL comparativamente com outros tipos de dieta, nomeadamente Weight Watcher (com um sistema de pontuação) ou Ornish (vegetariana com restrição extrema de gorduras: 10% da energia total)14. Esses estudos vieram também demonstrar que a eficácia da dieta está diretamente relacionada com a adesão. Não só a dieta Atkins foi a que demonstrou maior adesão, mas também, para todos os tipos de dieta, a maior perda de peso foi obtida entre os indivíduos com o maior nível de adesão15. Pode‐se assim concluir que o sucesso é possível desde que a adesão seja adequada. Outro fator a ter em conta está relacionado com o facto de o sucesso dos diversos programas de dieta comerciais para perda de peso estar também dependente da inclusão de um programa de exercício físico obrigatório, e não apenas como recomendação. Assim, num outro estudo que analisou vários programas, apenas o que tinha um programa incluído de exercício conseguiu não só maior perda de peso, mas também as maiores melhorias em termos de níveis de triglicéridos, insulinemia e no índice Homeostasis Model Assessment (HOMA), um índice de resistência à insulina16.
Contudo, esse tipo de estudo apresenta diversas limitações. Em particular por envolver frequentemente pequenas amostras populacionais, ser de curta duração, ter pouca informação sobre a adesão, a intensidade das intervenções não é idêntica, existe uma sub‐representação da população masculina (pelo que a generalização de resultados é por vezes difícil), os resultados não são habitualmente cegos e existe uma ampla proporção de indivíduos perdidos no seguimento que pode variar de 15 a 50% ao fim de um ano. Por esse motivo, alguns autores recomendam outras formas de análise.
MetanálisesNos últimos anos, diversas metanálises têm sido feitas para tentar ultrapassar algumas das limitações referidas. Assim, Hu et al. analisaram diversos ensaios aleatorizados e controlados e demonstraram que na comparação de uma dieta baixa em HC com uma dieta baixa em G ambas são igualmente eficazes no controlo de peso, da tensão arterial e da glicemia em jejum, mas que a dieta baixa em HC permite melhor controlo dos níveis de colesterol‐HDL e triglicéridos, bem como do colesterol total e colesterol‐LDL17. Esse tipo de dieta veio, contudo, levantar uma questão preocupante que se relaciona com o aumento observado na mortalidade de todas as causas (e não mortalidade cardiovascular ou doença cardiovascular) associada à dieta baixa em HC, aspeto esse explicado pelos autores desta metanálise pelo maior consumo de proteínas de origem animal, gorduras saturadas e redução de consumo de frutas, vegetais e fibras18. Também a dieta mediterrânica foi analisada em metanálises que demonstraram numa ampla população de participantes (> 530.000) um benefício global dessa dieta em todos os fatores de risco, em particular nos níveis dos triglicéridos19. Uma análise mais recente demonstrou igualmente os benefícios da dieta mediterrânica em cinco dos seis componentes analisados (apenas o colesterol‐HDL não melhorou significativamente)20. Foi também já analisado o efeito dos diversos tipos de dieta em outros parâmetros associados à SM, nomeadamente inflamatórios. Essa metanálise concluiu que efetivamente as dietas que mais se associam a perda de peso e redução dos níveis de insulina são as dietas baixas em HC e as dietas associadas a intervenções multimodais que incluem para além da dieta o exercício físico e intervenções comportamentais21. Relativamente aos parâmetros inflamatórios, apenas a proteína C reativa se modificou significativamente e nesse caso com melhor resposta a uma dieta baixa em G.
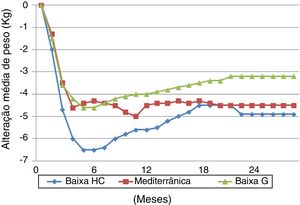
Ensaios clínicosInfelizmente, também, as metanálises não são o método ideal para analisar essa problemática, uma vez que existe uma heterogeneidade muito importante entre estudos, o que limita a validade desses resultados. Por esse motivo, temos também dados de ensaios clínicos aleatorizados que não podemos considerar ideais, porque os participantes não são idênticos à população do mundo real e o seu desenrolar decorre sob condições muito controladas e habitualmente difíceis de reproduzir no mundo real. Existem, contudo, dois ensaios clínicos de grande dimensão que vale a pena analisar em mais detalhe. O Dietary Intervention Randomized Controlled Trial (DIRECT) comparou três dietas: baixa em G e com restrição calórica (50% HC, 19% P, 30% G), baixa em HC sem restrição calórica (40% HC, 21% P, 39% G) e mediterrânica com restrição calórica (50% HC, 19% P, 33% G)22. O ensaio decorreu no local de trabalho de uma clínica médica. Constatou‐se que todas as dietas foram eficazes em termos de perda de peso nos primeiros seis meses, em particular a dieta baixa em HC e que após esse período ocorreu algum aumento de peso que estabiliza a partir dos 12 a 18 meses (Figura 1). Os níveis de colesterol‐HDL e de triglicéridos apresentaram uma evolução mais favorável com a dieta baixa em HC, mas muito próxima de dieta mediterrânica. Não se identificaram diferenças em outros parâmetros, nomeadamente glicemia em jejum, insulinemia e índice HOMA (exceto nos diabéticos, nos quais esses parâmetros melhoraram com dieta baixa em HC e mediterrânica). A adesão global foi muito boa, com 95,4% aos 12 meses e 84,6% aos 24 meses (90,4% para baixa em G, 85,3% para mediterrânica e 78,0% para baixa em HC).
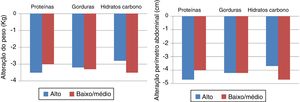
Um outro ensaio clínico, o Preventing Overweight Using Novel Dietary Strategies (POUNDS LOST), comparou diversas composições dietéticas em termos de macronutrientes e chegou à conclusão de que a perda de peso foi semelhante para todos os grupos considerados, com algum aumento ao fim de 12 meses, mas com melhoria dos níveis de triglicéridos, colesterol‐HDL e índice HOMA nas dietas com composição baixa ou moderada em HC, embora globalmente sem melhoria de prevalência de SM (Figura 2)23. Verificaram‐se dificuldades de manter uma adesão adequada ao plano dietético estabelecido em termos de macronutrientes, apesar de intenso acompanhamento comportamental, e a adesão relacionou‐se com os resultados obtidos. A dieta que mostrou maior dificuldade de adesão neste estudo foi a dieta baixa em G, uma vez que foi a que se afastou mais dos padrões dietéticos habituais nos Estados Unidos, onde decorreu o ensaio clínico.
A problemática da composição em termos de macronutrientes das dietas para controlo de peso veio a ser recentemente relançada, com a publicação recente do estudo Prospective Urban Rural Epidemiology (PURE), no qual, numa grande população de indivíduos (135.335), num longo seguimento (mediano de 7,4 anos), constatou-se que o consumo elevado de hidratos de carbono está associado a um risco elevado de mortalidade total, em particular mortalidade não cardiovascular24. Pelo contrário, o consumo lipídico total e para qualquer tipo de gorduras (saturadas, monoinsaturadas ou polinsaturadas) está associado a menor mortalidade total. Não se encontrou qualquer relação com a ocorrência de enfarte ou mortalidade cardiovascular com qualquer dessas dietas. Esses resultados surpreendentes podem vir a ter impacto em futuras recomendações dietéticas globais.
FuturoIntensa investigação está a decorrer sobre essa temática, abordando aspetos menos habituais na SM. Por um lado, estudos genéticos têm vindo a demonstrar que a quantidade e qualidade de gordura na alimentação regulam o metabolismo lipídico através da expressão de genes envolvidos na lipólise e lipogénese, sugerindo assim uma possível interação entre genética e intervenções dietéticas25–27. Os ensaios clínicos referidos nos parágrafos anteriores forneceram uma amostragem importante de dados genéticos que têm sido desde então analisados. Verificou‐se que algumas variantes genéticas de proteínas envolvidas no metabolismo lipídico ou na translação do sinal da insulina a nível periférico podem responder melhor a determinados tipos de dieta. Assim, os indivíduos com a variante rs3764261 do gene da Cholesterol Ester Transfer Protein respondem melhor a uma dieta com elevado conteúdo lipídico quando presente o genótipo CC no que diz respeito aos níveis de triglicéridos e colesterol‐HDL25. Também a variante rs2287019 do Glucose Independent insulinotropic Polypeptide receptor (genótipo TT) e a variante rs2943641 do gene da Insuline Receptor Substrate 1 (genótipo CC) apresentam melhor resposta em termos de perda de peso, insulinémia, glicemia em jejum e índice HOMA a uma dieta baixa em G26,27.
Finalmente, está a decorrer investigação sobre o papel dos microbiota intestinais28. Esses têm um papel simbiótico e estão envolvidos na degradação de polissacáridos e oligossacáridos, promovem impermeabilidade intestinal, são fonte de vitamina B e K e a sua composição está dependente de fatores fisiológicos e ambientais. Com efeito, em indivíduos obesos, mas metabolicamente saudáveis, ou seja, sem os restantes fatores de risco metabólico e com componente de gordura visceral baixo, a flora microbiana intestinal é completamente diferente, o que sugere um papel importante. Está demonstrado que por intervenções dietéticas (probióticos e nutriente bioativos) é possível modificar um estado obeso metabolicamente doente para metabolicamente saudável. Em particular o uso de alimentos com ácidos gordos e triglicéridos de cadeia média (que por si só são mais benéficos pela sua hidrolisação mais rápida, difusão passiva nas membranas intestinais e transporte fora dos quilomicrons após absorção intestinal) pode modular esses microbiotas, tornando a parede intestinal mais impermeável aos macrófagos e a todo o processo inflamatório associado.
ConclusãoEm todas as dietas disponíveis é possível uma perda de peso eficaz, em particular nos primeiros seis meses, embora um pouco mais significativa nas dietas baixas em HC. Após essa fase inicial, verifica‐se um aumento ligeiro do peso a partir dos 12 meses, com posterior estabilização até aos dois anos. Relativamente aos fatores de risco metabólicos, o colesterol‐HDL e triglicéridos parecem responder mais favoravelmente a uma dieta baixa em HC ou mediterrânica, bem como para os restantes parâmetros de resistência à insulina. A tensão arterial e outros parâmetros, tais como a adiponectina e leptina, não são significativamente afetados pelo padrão dietético. Os maiores benefícios são obtidos nos indivíduos que mantêm uma adesão dietética alta em longo prazo. Com base nesses dados é lícito considerar que ao invés de escolher uma determinada composição padrão de macronutrientes, é talvez mais importante analisar o padrão dietético habitual de cada individuo e identificar qual o que ele poderá manter a mais longo prazo, havendo assim algum espaço para considerar preferências pessoais no que diz respeito ao plano dietético a propor. O sucesso depende mais de um padrão dietético com composição moderada em termos de macronutrientes, desde que associado a um consumo energético moderado mantido e a um programa de exercício físico e, sempre que necessário, recorrer a outras intervenções nomeadamente comportamentais. O futuro poderá trazer informação complementar sobre um padrão dietético ajustado a padrões genéticos ou de flora intestinal, mas os princípios referidos anteriormente não devem nunca ser descurados.