Apesar dos avanços terapêuticos, a letalidade do choque cardiogénico (CC) associado ao enfarte agudo do miocárdio (EAM) permanece elevada.
ObjetivoComparar 2 grupos de doentes com CC associado ao EAM, admitidos com um intervalo de 10 anos.
MétodosAnálise retrospetiva de 2 populações de doentes com CC associado ao EAM admitidos entre maio/1998-maio/2001 (Grupo A) e maio/2008-maio/2011 (Grupo B). Compararam-se as características clínicas, diagnóstico, tratamento e complicações e analisaram-se os preditores de morte aos 6 meses.
ResultadosA incidência de CC foi 3,7% no Grupo A (n = 25) e 4,8% no Grupo B (n = 42). Não existiram diferenças significativas nas características demográficas e clínicas, exceto na idade (60,2 ± 12,3 versus 66,5 ± 11,3anos; p = 0,043) e doentes admitidos com < 6h de sintomas (29,2 versus 54,8%, p = 0,045). O cateterismo da artéria pulmonar diminuiu (52,0 versus 19,0%, p = 0,005) e as técnicas dialíticas aumentaram (4,0 versus 28,6%, p = 0,014). A proporção de doentes reperfundidos nas primeiras 12h ou revascularizados foi semelhante, mas a intervenção coronária percutânea (ICP) aumentou (75,0 versus 92,9%, p = 0,042). As complicações intra-hospitalares, mortalidade aos 30 d (32,0 versus 35,7%; p = 0,757) e 6 meses (36,0 versus 42,9%; p = 0,683) não diferiram. A diabetes foi a única característica basal preditora independente de morte aos 6 meses (HR 3,02; IC 95% 1,38-6,60; p = 0,006) e os doentes revascularizados apresentaram menor mortalidade (HR 0,11; IC95% 0,03-0,42; p = 0,001).
ConclusãoNos últimos 10 anos, apesar da chegada mais precoce dos doentes ao hospital, da maior utilização de algumas medidas de suporte e acesso à ICP, a mortalidade a curto e médio prazo não se alterou.
Despite improvements in treatment, mortality associated with cardiogenic shock (CS) following acute myocardial infarction remains high.
AimTo compare two groups of patients admitted with CS over a 10-year time span.
MethodsWe performed a retrospective analysis of two patient populations presenting with CS admitted in the periods May 1998-May 2001 (group A) and May 2008-May 2011 (group B). Clinical characteristics, diagnostic methods, treatment and outcomes were compared, and independent predictors of death at six months were analyzed.
ResultsThe incidence of CS was 3.7% in group A (n=25) and 4.8% in group B (n=42). There were no significant differences in clinical characteristics except for age (60.2±12.3 vs. 66.5±11.3 years; p=0.043) and the proportion of patients admitted within six hours of symptom onset (29.2% vs. 54.8%, p=0.045). There was a reduction in use of pulmonary artery catheterization (52.0% vs. 19.0%, p=0.005) but an increase in dialysis (4.0% vs. 28.6%, p=0.014). There was no difference in the proportion of patients reperfused within 12 hours or revascularized, but use of percutaneous coronary intervention (PCI) increased (75.0% vs. 92.9%, p=0.042). There were no differences in outcomes, including mortality at 30 days (32.0 vs. 35.7%; p=0.757) and six months (36.0 vs. 42.9%; p=0.683). Diabetes was the sole baseline characteristic identified as an independent predictor of death at six months (hazard ratio [HR] 3.02; 95% confidence interval [CI] 1.38-6.60; p=0.006) and mortality was lower among revascularized patients (HR 0.11; 95% CI 0.03-0.42; p=0.001).
ConclusionsOver a 10-year time span, despite earlier hospital admission and increased use of support therapies and PCI, short- and medium-term mortality remained unchanged.
O choque cardiogénico por falência ventricular esquerda (CC) permanece um dos principais desafios da Cardiologia, sendo a principal causa de morte intra-hospitalar no enfarte agudo do miocárdio (EAM)1,2. A incidência de CC associada ao EAM com supradesnivelamento do segmento ST é cerca de 5-8%, dos quais aproximadamente um terço é diagnosticado na admissão hospitalar1,2.
A falência ventricular esquerda, maioritariamente decorrente de EAM da parede anterior, precipita a ativação de vários mecanismos envolvidos na génese e na perpetuação do CC. Entre estes, a cascata neuro-hormonal assume um papel central, levando à libertação de mediadores pró-inflamatórios, tais como as citoquinas e o óxido nítrico. Estes mediadores estão envolvidos na resposta inflamatória sistémica que ocorre no CC, provocando um estado de hipoperfusão tecidular sistémica com falência multiorgânica3,4. A suspeita clínica precoce, baseada sobretudo na presença de sinais de instabilidade hemodinâmica, é crucial para uma melhor abordagem destes doentes.
A única intervenção que demonstrou ter impacto na redução da mortalidade em doentes com CC associado ao EAM foi a revascularização coronária emergente5. Esta intervenção não deve ser retardada, independentemente da realização prévia ou não de trombólise6. Assim, nos últimos anos o número de doentes submetidos a intervenção coronária percutânea no contexto de CC tem aumentado progressivamente2. Contrariamente aos doentes com EAM sem instabilidade hemodinâmica, nos quais apenas deverá ser intervencionada a «lesão culpada», nos doentes com CC recomenda-se a revascularização completa de todas as lesões coronárias críticas (classe I, nível de evidência B das recomendações da Sociedade Europeia de Cardiologia para a revascularização miocárdica)7. Esta recomendação reflete o envolvimento frequente de 2 ou mais territórios coronários na génese do CC por falência de bomba8.
A instituição de outras medidas adjuvantes à revascularização, diagnósticas e terapêuticas, são também fundamentais no manejo do CC. Entre estas, destacam-se a terapêutica com fármacos vasopressores e inotrópicos, a ventilação mecânica invasiva, as técnicas de substituição da função renal e de suporte mecânico, como a contrapulsação com balão intra-aórtico4. Quando justificável, algumas destas medidas poderão mesmo ser iniciadas e implementadas em contexto pré-hospitalar. A monitorização hemodinâmica invasiva, linha arterial e cateterismo da artéria pulmonar que permite medir pressões e débitos direito e esquerdo e a derivação de resistências vasculares pulmonar e sistémica são fundamentais para avaliar a eficácia destas medidas.
Apesar dos avanços na abordagem e no tratamento dos doentes com CC, a taxa de mortalidade não tem variado significativamente nos últimos anos, permanecendo muito elevada. Cerca de 50% dos doentes que desenvolvem CC após EAM têm morte intra-hospitalar2. Por outro lado, os que recuperam têm uma elevada sobrevida a longo prazo, facto que torna imperioso o desenvolvimento de medidas terapêuticas que permitam uma melhor estabilização destes doentes, sobretudo nas primeiras horas após o evento.
O objetivo deste trabalho foi analisar a evolução nas características clínicas, tratamento e mortalidade em doentes com EAM complicado por choque cardiogénico devido a falência ventricular esquerda, com um intervalo temporal de 10 anos.
Material e métodosPopulaçãoAnálise retrospetiva de 2 populações de doentes admitidos em Unidade de Cuidados Intensivos de Cardiologia (UCIC) com o diagnóstico de CC após EAM:
- -
Grupo A: doentes admitidos entre maio/1998 e maio/2001.
- -
Grupo B: doentes admitidos entre maio/2008 e maio/2011.
Foram excluídos desta análise os doentes que desenvolveram CC durante o internamento hospitalar e aqueles com CC associado a complicações mecânicas ou falência ventricular direita após EAM (características avaliadas por ecocardiografia transtorácica). A seleção dos doentes foi efetuada através dos dados registados prospetivamente na plataforma informática Cardiobase® (Infortucano, Lisboa, Portugal).
O diagnóstico de CC foi estabelecido à admissão hospitalar por critérios clínicos: hipotensão arterial (pressão arterial sistólica < 90mmHg) persistente após hidratação hidroeletrolítica endovenosa ou necessidade de suporte vasopressor para manter pressão arterial sistólica ≥ 90mmHg associados a sinais de hipoperfusão periférica (oligoanúria ou extremidades frias e diaforéticas)5. Nos 2 períodos considerados, a abordagem terapêutica envolveu a realização imediata de angiografia coronária com vista a revascularização. Na maioria dos doentes, a colocação do balão intra-aórtico e a entubação orotraqueal para ventilação mecânica foram realizadas no Laboratório de Hemodinâmica e o cateterismo da artéria pulmonar foi efetuado na UCIC, após a realização de angiografia coronária. A implementação destas técnicas invasivas foi efetuada à descrição do operador.
Eventos clínicos do estudoAnalisaram-se as complicações isquémicas (re-enfarte e acidente vascular cerebral [AVC]), arrítmicas (fibrilhação auricular, fibrilhação ventricular e bloqueio auriculoventricular completo), hemorrágicas (critério TIMI major) e mortalidade ocorridas durante o internamento hospitalar. O re-enfarte foi definido como a re-elevação da troponina I acima do limite de decisão, associada a sintomas ou sinais eletrocardiográficos de novo, sugestivos de isquemia miocárdica. O AVC foi definido com a ocorrência de sinais neurológicos focais com persistência superior a 24 h com (AVC isquémico) ou sem (AVC indeterminado) sinais de enfarte na imagiologia cerebral.
Os eventos clínicos do estudo avaliados durante o seguimento foram a mortalidade por todas as causas aos 30 dias e aos 6 meses de seguimento. Nenhum doente se perdeu no seguimento e os respetivos dados clínicos foram obtidos por consulta de processo clínico e de dados informatizados ou por contacto telefónico com o doente ou familiares.
Análise estatísticaAs variáveis categóricas foram expressas em percentagem (com valores numéricos entre parêntesis) e comparadas pelo teste qui-quadrado. As variáveis contínuas foram expressas sob a forma de média ± desvio padrão e comparadas pelo teste t-Student quando verificadas as condições de aplicabilidade (teste de Shapiro-Wilks). Os eventos intra-hospitalares e a mortalidade durante o período de seguimento foram avaliados por análise de Kaplan-Meier, testando-se eventuais diferenças estatísticas entre as 2 populações através do teste Log-Rank. Realizou-se análise multivariável com modelos de riscos proporcionais de Cox para identificar os preditores independentes de mortalidade aos 6 meses. No primeiro modelo foram incorporadas as covariáveis descritas como características basais (Tabela 1) associadas ao evento clínico do estudo com p < 0,10 em análise univariável. Nos modelos subsequentes, as covariáveis relativas à terapêutica farmacológica na fase aguda (Tabela 2) e às técnicas invasivas e de revascularização miocárdica (Tabela 3) foram adicionadas ao modelo das características basais.
Características basais – Grupo A versus Grupo B
| Variáveis (%) | Grupo A | Grupo B | Valor de p |
| Demográficas | |||
| Idade (anos) | 60,2 ± 12,3 | 66,5 ± 11,3 | 0,043 |
| Sexo masculino | 68,0 | 69,3 | 0,929 |
| Fatores de risco cardiovascular | |||
| Hipertensão arterial | 56,0 | 54,8 | 0,921 |
| Diabetes mellitus | 32,0 | 31,0 | 0,929 |
| Dislipidemia | 52,0 | 50,0 | 0,874 |
| Tabagismo | 36,0 | 33,3 | 0,824 |
| Antecedentes | |||
| Enfarte do miocárdio | 32,0 | 16,7 | 0,145 |
| Angioplastia coronária | 20,0 | 19,0 | 0,924 |
| Cirurgia coronária | 4,0 | 2,4 | 0,706 |
| AVC | 8,0 | 9,5 | 0,833 |
| Doença renal crónica | 16,0 | 4,8 | 0,119 |
| Admissão | |||
| Tempo de evolução de sintomas (min) | 483 ± 345 | 418 ± 357 | 0,547 |
| Evolução de sintomas < 6 h | 29,2 | 54,8 | 0,045 |
| Apresentação clínica | |||
| PA sistólica (mmHg) | 80 ± 10 | 78 ± 13 | 0,732 |
| FC (bpm) | 89 ± 18 | 83 ± 29 | 0,428 |
| Supradesnivelamento ST | 87,5 | 81,0 | 0,492 |
| Anterior | 68,2 | 47,1 | 0,120 |
| Inferior/lateral | 27,3 | 29,2 | 0,139 |
AVC: acidente vascular cerebral; FC: frequência cardíaca; PA: pressão arterial.
Terapêutica farmacológica endovenosa na fase aguda
| Variáveis (%) | Grupo A | Grupo B | Valor de p |
| Vasopressores e inotrópicos | |||
| Dopamina | 96,0 | 81,0 | 0,081 |
| Dobutamina | 96,0 | 57,1 | 0,001 |
| Noradrenalina | - | 47,6 | - |
| Levosimendan | - | 12,5 | - |
| Outros fármacos | |||
| Heparina não fracionada | 88,0 | 95,2 | 0,276 |
| Inibidores da glicoproteína iib/iiia | 52,0 | 52,4 | 0,976 |
Técnicas invasivas e de revascularização miocárdica efetuadas
| Variáveis (%) | Grupo A | Grupo B | Valor de p |
| Técnicas invasivas | |||
| Cateterismo da AP | 52,0 | 19,0 | 0,005 |
| Contrapulsação com BiAo | 72,0 | 69,0 | 0,798 |
| Ventilação mecânica | 84,0 | 88,1 | 0,634 |
| Diálise | 4,0 | 28,6 | 0,014 |
| Reperfusão < 12 h de sintomas | 52,0 | 66,7 | 0,233 |
| Fibrinólise | 28,0 | 14,3 | 0,170 |
| Angioplastia primária | 44,0 | 66,7 | 0,069 |
| Revascularização | |||
| Global | 92,0 | 95,2 | 0,588 |
| Angioplastia coronária | 75,0 | 92,9 | 0,042 |
| Cirurgia coronária | 32,0 | 7,1 | 0,008 |
| Completa+ | 64,3 | 37,5 | 0,036 |
AP: artéria pulmonar; BiAo: balão intra-aórtico.
+Revascularização completa: casos com angioplastia de todas as lesões angiograficamente significativas (estenoses luminais > 50%) ou submetidos a revascularização cirúrgica.
Foram considerados estatisticamente significativos os resultados com p < 0,05. Os dados recolhidos foram analisados através do software Statistical Package for Social Sciences® para Windows, versão 19.0 (SPSS, Inc, Chicago, Illinois, Estados Unidos).
ResultadosCaracterísticas da populaçãoNo presente estudo, a incidência de CC foi 3,7% (25/683 doentes) e 4,8% (42/875 doentes) no 1.° e 2.° período, respetivamente (p = 0,330). A idade foi significativamente superior no Grupo B (66,5 ± 11,3 versus 60,2 ± 12,3 no Grupo A, p = 0,043). A proporção de doentes admitidos com menos de 6 h após o início de sintomas também foi significativamente superior no Grupo B (54,8 versus 29,2% no Grupo A, p = 0,045). As restantes características demográficas e clínicas basais não diferiram significativamente entre os 2 grupos de doentes analisados (Tabela 1).
Quanto à apresentação clínica, a maioria dos doentes, tanto no Grupo A como no Grupo B, foi admitida por EAM com supradesnivelamento do segmento ST, nomeadamente da parede anterior.
Abordagem diagnóstica e terapêuticaOs fármacos vasopressores e inotrópicos foram administrados na grande maioria dos doentes, em ambos os grupos (Tabela 2). A proporção de utilização de dopamina não variou significativamente entre os 2 grupos, mas a dobutamina, foi mais usada no grupo A (96,0 versus 57,1% no Grupo B, p = 0,001). A noradrenalina e o levosimendano foram utilizados exclusivamente no Grupo B. Cerca de metade dos doentes, nos 2 grupos, receberam terapêutica com inibidores da glicoproteina iib/iiia.
O ecocardiograma transtorácico realizado na fase aguda revelou uma fração de ejeção inferior a 40% na maioria dos doentes, não havendo diferença significativa entre os 2 grupos (83,3% no Grupo A versus 78,6% no Grupo B, p = 0,793). As técnicas invasivas efetuadas, as modalidades de reperfusão nas primeiras 12 h e os procedimentos de revascularização miocárdica utilizados encontram-se representados na Tabela 3. Entre o 1.° e o 2.° período observou-se uma redução estatisticamente significativa na proporção de doentes submetidos a cateterização da artéria pulmonar (52,0 versus 19,0%, p = 0,005) e a um aumento na utilização de técnicas de diálise (4,0 versus 28,6%, p = 0,014). Não se observaram diferenças significativas na proporção de doentes reperfundidos nas primeiras 12 h após o início da sintomatologia ou submetidos a revascularização miocárdica. Contudo, a taxa de intervenção coronária percutânea foi significativamente superior no Grupo B (92,9 versus 75,0% no Grupo A, p = 0,042), observando-se o inverso na proporção de doentes revascularizados cirurgicamente, entre os 2 períodos estudados (32,0 no Grupo A versus 7,1% no Grupo B, p = 0,008).
Todos os doentes nos 2 grupos realizaram angiografia coronária, tendo a maioria, em ambos os grupos, doença multivaso (Tabela 4). A estenose da artéria descendente anterior foi mais frequente nos doentes do Grupo A (91,7 versus 64,3% no Grupo B, p = 0,014). Relativamente à angioplastia coronária, a intervenção da coronária direita (29,3 versus 4,2%, p = 0,015) e da circunflexa (53,7 versus 12,5%, p = 0,001), a intervenção multivaso (39,0 versus 8,3%, p = 0,008) e a utilização de stent (45,8 versus 88,1%) foram mais comuns nos doentes do Grupo B, em comparação com os do Grupo A. A taxa de revascularização completa na população total foi 54,5%, significativamente mais elevada no Grupo A (70,8 versus 45,2%, p = 0,045). A implantação de stents revestidos por fármaco e a aspiração percutânea de trombos intracoronários foram realizadas exclusivamente nos doentes do Grupo B.
Achados angiográficos e angioplastia coronária
| Variáveis (%) | Grupo A | Grupo B | Valor de p |
| Estenoses > 50% | |||
| Tronco comum | 12,5 | 28,6 | 0,134 |
| Descendente anterior | 91,7 | 64,3 | 0,014 |
| Circunflexa | 41,7 | 61,9 | 0,112 |
| Coronária direita | 54,2 | 61,9 | 0,539 |
| Enxerto coronário | 4,0 | 2,4 | 0,706 |
| Multivaso | 54,2 | 59,5 | 0,672 |
| Angioplastia | |||
| Tronco comum | 16,7 | 22,0 | 0,607 |
| Descendente anterior | 54,2 | 46,3 | 0,543 |
| Circunflexa | 12,5 | 53,7 | 0,001 |
| Coronária direita | 4,2 | 29,3 | 0,015 |
| Multivaso | 8,3 | 39,0 | 0,008 |
| Implantação de stent | 45,8 | 88,1 | < 0,001 |
| Stent revestido por fármaco | - | 47,6 | - |
| Trombectomia | - | 26,2 | - |
Na Tabela 5 encontram-se representadas as complicações intra-hospitalares registadas. Não se observaram diferenças significativas na incidência de complicações isquémicas, arrítmicas, hemorrágicas ou letais ocorridas durante o internamento inicial entre os 2 grupos.
Eventos clínicos do estudo
| Variáveis (%) | Grupo A | Grupo B | Valor de p |
| Complicações intra-hospitalares | |||
| Re-EAM | 4,0 | 2,4 | 0,706 |
| AVC | 0,0 | 7,1 | 0,172 |
| Fibrilhação auricular | 24,0 | 14,3 | 0,316 |
| Fibrilhação ventricular | 12,1 | 23,8 | 0,237 |
| BAV completo | 8,0 | 9,5 | 0,833 |
| Hemorragia | 12,0 | 26,2 | 0,167 |
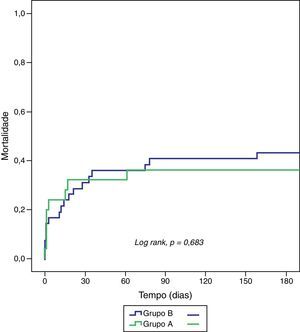
| Morte | 28,0 | 33,3 | 0,649 |
| Mortalidade no seguimento | |||
| 30 d | 32,0 | 35,7 | 0,757 |
| 6 meses | 36,0 | 42,9 | 0,683 |
AVC: acidente vascular cerebral; BAV: bloqueio auriculoventricular; Re-EAM: re-enfarte.
A mortalidade por todas as causas aos 30 dias e aos 6 meses de seguimento também não variou significativamente entre os 2 grupos estudados (Tabela 5 e Figura 1).
Preditores independentes de mortalidade aos 6 mesesEm análise multivariável, considerando as características basais, a diabetes foi o único preditor independente de morte aos 6 meses (HR ajustado 3,02; IC 95% 1,38 a 6,60, p = 0,006). Os doentes submetidos a revascularização miocárdica apresentaram menor mortalidade aos 6 meses, em comparação com os não revascularizados (HR ajustado 0,11; IC 95% 0,03 a 0,42; p = 0,001).
DiscussãoNa presente análise de doentes admitidos por CC associado a falência ventricular esquerda por EAM em 2 períodos de tempo intervalados por 10 anos, a mortalidade, a curto e a médio prazo, não variou significativamente. Este achado ocorreu independentemente da chegada mais precoce dos doentes ao hospital, do aumento de algumas medidas de suporte e da maior utilização da intervenção coronária percutânea no grupo de doentes mais recentes. No entanto, esta observação pode ser devida ao facto de a revascularização miocárdica, a única intervenção que demonstrou reduzir a mortalidade no CC associado ao EAM5, ter sido utilizada na mesma proporção nos 2 grupos considerados – 92,0 no Grupo A e 95,2% no Grupo B. No nosso estudo, a revascularização miocárdica foi a única intervenção terapêutica que se associou, de modo independente, a menor mortalidade aos 6 meses. Entre as características basais, apenas a diabetes foi preditora independente de mortalidade aos 6 meses, sendo a sua prevalência semelhante nos 2 grupos. O impacto da diabetes na mortalidade em doentes com CC foi também descrito por outros autores9,10.
Apesar da elevada proporção de doentes revascularizados, as taxas de mortalidade observadas nos Grupos A e B foram elevadas, sendo de 28,0 e 33,3% durante o internamento inicial, 32,0 e 35,7% aos 30 dias e 36,0 e 42,9% aos 6 meses, respetivamente, mas são concordantes com as de outras séries contemporâneas. No registo nacional de EAM dos Estados Unidos da América, com um período de inclusão entre 1995 e 2004, a mortalidade intra-hospitalar por CC também permaneceu elevada, embora diminuindo ao longo do tempo (60,3% em 1994 versus 47,9% em 2005, p < 0,001)2. No registo Melbourne Interventional Group, a mortalidade aos 30 dias em doentes com CC submetidos a angioplastia coronária entre 2004 e 2007 foi de 36,1% nos de idade inferior a 75 anos e 43,2% nos que tinham pelo menos 75 anos9. Greenberg et al. reportaram uma mortalidade aos 6 meses de 52% entre 2001 e 2005 e de 59% entre 2006 e 2011 em 170 doentes com CC submetidos a angioplastia coronária num centro israelita de referência10.
Estes resultados poderão dever-se à influência de mecanismos fisiopatológicos eventualmente envolvidos na história natural do CC, que ainda não são modificados pelo tratamento atual. No CC existe uma resposta inflamatória sistémica com ativação do complemento, libertação de citoquinas e aumento da produção de óxido nítrico por hiperexpressão da sua sintetase indutível11. Por outro lado, apesar do benefício inquestionável da revascularização miocárdica nos doentes com CC, a reperfusão coronária poderá, paradoxalmente, contribuir para a manutenção do CC pela denominada «lesão de reperfusão». Vários mecanismos poderão estar envolvidos na origem desta lesão, tais como a microembolização distal, a infiltração leucocitária, a produção de radicais livres do oxigénio e a ativação do sistema do complemento, agravando a lesão microvascular12.
No grupo de doentes admitido mais recentemente, a angioplastia coronária foi significativamente mais utilizada do que no grupo internado entre 1998 e 2001, o mesmo se observando na taxa de utilização de stents. Por outro lado, os stents revestidos por fármacos e a aspiração de trombos intracoronários foram exclusivamente utilizados entre 2008 e 2011, por não estarem disponíveis durante o 1.° período. O aumento da utilização da técnica percutânea ocorreu à custa da diminuição da revascularização cirúrgica, apesar de o centro integrar um Serviço de Cirurgia Cardíaca. Estes achados são sobreponíveis aos descritos por outros autores em estudos de CC associado ao EAM2,9,10. Nos doentes tratados entre 2008 e 2011, a angioplastia multivaso foi uma estratégia significativamente mais usada, como atualmente recomendado7, devido a um aumento significativo da intervenção sobre as artérias coronária direita e circunflexa. Contudo, a taxa de revascularização completa foi superior no primeiro grupo analisado, facto decorrente da elevada taxa de doentes submetidos a revascularização cirúrgica nesse período. Importa realçar que não existem estudos aleatorizados que comprovem o benefício no prognóstico da adoção desta estratégia, a angioplastia de todas as lesões angiográficas significativas. Por exemplo, no estudo SHOCK, a sobrevida dos doentes tratados com revascularização cirúrgica (completa) foi sobreponível, independentemente do número de vasos intervencionados, mas nos doentes submetidos a angioplastia isolada da «lesão culpada», a mortalidade foi aumentando de acordo com o número de vasos com lesões significativas na angiografia13, o que é sugestivo de um benefício potencial da revascularização completa. No entanto, no registo EHS-PCI, recentemente publicado, a revascularização multivaso não se associou a menor taxa de mortalidade14.
Em 1942 Stead e Ebert descreveram pela primeira vez que as manifestações sistémicas do CC resultam da falência ventricular esquerda, caracterizada clinicamente por sinais de marcada redução do débito cardíaco e hipoxia tecidular15. Cerca de 70 anos volvidos após estes relatos iniciais, ainda muito persiste por esclarecer e definir relativamente à abordagem do CC, condicionando um prognóstico semelhante ao longo dos anos2. Dada a complexidade dos mecanismos fisiopatológicos envolvidos no CC, muitas das terapêuticas desenvolvidas e testadas nestes doentes críticos não demonstraram benefício nem impacto prognóstico favorável.
O cateterismo da artéria pulmonar com cateter de Swan-Ganz, tradicionalmente usado na avaliação hemodinâmica para guiar a terapêutica, também não se associa a menor mortalidade16,17. A controvérsia em torno do seu benefício traduziu-se numa diminuição da sua utilização ao longo tempo, de 52 para 19% dos doentes no presente estudo, o que é concordante com outras séries18.
A contrapulsação com balão intra-aórtico foi utilizada em cerca de 70% dos doentes nos 2 períodos considerados. Apesar de o conceito do suporte circulatório ser intuitivo e baseado na falência ventricular esquerda, o benefício da sua utilização não se baseia em ensaios clínicos aleatorizados19. A assistência ventricular esquerda demonstrou melhorar os parâmetros hemodinâmicos, em comparação com o balão intra-aórtico, contudo, sem impacto na mortalidade20.
No nosso estudo, a necessidade da realização de técnicas de suporte renal aumentou entre os 2 períodos (Grupo A 4,0% e Grupo B 28,6%). A hemofiltração venovenosa contínua, para além do seu papel na remoção de água e sais, contribui para a correção da acidose metabólica, que tem uma ação inotrópica negativa e vasodilatadora deletéria, e também remove citoquinas inflamatórias21.
A inibição da libertação de óxido nítrico, apesar de ser um mediador comprovadamente ativado e envolvido no CC e dos resultados promissores de estudos preliminares, não foi validada em ensaios aleatorizados subsequentes. Por exemplo, no estudo TRIUMPH, a tilarginina, inibidor não seletivo da sintetase do óxido nítrico, não diminuiu a mortalidade dos doentes com CC22. Uma intervenção que também poderá ter impacto prognóstico dos doentes com CC é a hipotermia terapêutica. A hipotermia limita a reação inflamatória sistémica após paragem cardiorrespiratória, entre outros mecanismos pela redução da libertação de radicais livres de oxigénio e de citoquinas pró-inflamatórias, mecanismos ativados no CC23. Contudo, serão necessários estudos prospetivos e aleatorizados que comprovem esta hipótese. No respeitante ao suporte inotrópico e vasopressor, fundamental na estabilização clínica e hemodinâmica dos doentes com falência ventricular esquerda, fármacos usualmente menos utilizados neste contexto, como o levosimendan, poderão ser alternativas eficazes e seguras24. No grupo de doentes admitido mais recentemente usaram-se fármacos como a noradrenalina e o levosimendan, que, no período de inclusão do primeiro grupo, tinham uma indicação ainda controversa ou não estavam disponíveis, respetivamente25–27. Por outro lado, observámos uma redução na utilização de dobutamina, a favor das aminas com ação vasoconstritora.
O presente estudo tem, entre outras limitações, o facto de ter sido realizado num centro terciário, o que pode ter originado um viés de seleção. Os doentes mais graves podem ter falecido mais precocemente, antes da transferência hospitalar, sobretudo no primeiro grupo de doentes, período no qual o tempo decorrido entre o início dos sintomas e a admissão foi mais prolongado. No estudo SHOCK, os doentes transferidos para hospitais terciários apresentaram uma mortalidade inferior em comparação com a observada nos que foram admitidos diretamente nos centros especializados onde se realizou o estudo5. Outras limitações incluem o caráter retrospetivo da análise, o pequeno número de doentes incluídos, o facto de ser realizado num único centro, a dificuldade em estabelecer com exatidão o início do choque e os parâmetros hemodinâmicos no momento do diagnóstico.
ConclusõesO choque cardiogénico por falência ventricular esquerda associada ao enfarte agudo miocárdio é responsável por uma elevada mortalidade, apesar da elevada utilização da revascularização miocárdica. No presente estudo, de doentes admitidos com 10 anos de intervalo, a mortalidade foi sobreponível, apesar do aumento da proporção de doentes internados com menos 6 h desde o início de sintomas, da maior utilização da angioplastia coronária e de algumas medidas de suporte. Este facto reflete, provavelmente, o desconhecimento da fisiopatologia do choque cardiogénico, não sendo possível, com as opções terapêuticas atuais, controlar os mecanismos que estão envolvidos na sua génese e manutenção. Torna-se assim imperiosa a investigação de novas terapias que permitam aumentar a sobrevida dos doentes após enfarte agudo do miocárdio complicado por choque cardiogénico.
Responsabilidades éticasProteção dos seres humanos e animaisOs autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com os e da Declaração de Helsínquia para (Declaração de Helsínquia).
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência tem estes documento na sua posse.
Conflito de interessesOs autores declaram não haver conflito de interesses.