A implantação percutânea de próteses valvulares aórticas (TAVI) é uma alternativa terapêutica na abordagem dos doentes com estenose aórtica severa (EA) inoperáveis. Pretendeu-se avaliar o impacto do programa de TAVI no perfil dos doentes com EA submetidos a cirurgia de substituição valvular aórtica (AVR) isolada e nos resultados obtidos a curto e médio prazo.
MétodosIncluídos 214 doentes consecutivamente operados, dos quais 103 foram operados em 2005 e 111 em 2009, respetivamente, dois anos antes e dois anos após o início da TAVI no nosso centro. Os dados clínicos foram retrospetivamente extraídos. Analisados eventos de morbi-mortalidade no período pós-operatório e ao primeiro ano de seguimento.
ResultadosA idade média dos doentes foi de 70 anos e a maioria do sexo feminino (56%). Na era pós-TAVI, foram operados doentes tendencialmente mais velhos e com mais comorbilidades. As mortalidades operatórias ao primeiro ano observadas foram de 2,8 e 7%. Após a introdução da TAVI, a mortalidade diminuiu, sem atingir significância estatística (mortalidade operatória: 3,9% pré-TAVI versus 1,8% pós-TAVI, p = ns e mortalidade no primeiro ano: 10 versus 4,5%, p = ns) e os indicadores de morbilidade melhoraram significativamente (morbilidade operatória: 23,3% pré-TAVI versus 13,5% pós-TAVI, p = 0,047 e morbilidade ao primeiro ano: 20,4 versus 9,9%, p = 0,032).
ConclusõesDesde o início do programa de TAVI no nosso centro, o volume de AVR aumentou e foram operados doentes com pior perfil de risco, sem prejuízo dos indicadores de morbi-mortalidade. Teve assim um impacto positivo no volume de cirurgias realizadas, na seleção dos doentes operados e nos resultados obtidos.
Transcatheter aortic valve implantation (TAVI) is an alternative therapeutic approach to patients not considered suitable for surgical aortic valve replacement (SAVR) due to their high operative risk. We sought to assess the impact of TAVI on the profile and operative results of patients with severe aortic stenosis undergoing SAVR.
MethodsA total of 214 patients were included, of whom 103 consecutive patients underwent isolated SAVR in 2005 and 111 in 2009. Patients’ demographic and operative data were collected retrospectively. Operative and one-year mortality and morbidity were analyzed.
ResultsPatients’ mean age was 70 years, and 56% were female. Following the introduction of a TAVI program, patients undergoing conventional surgery were older, with more comorbidities. Overall 30-day and one-year mortality were 2.8% and 7.0%, respectively. After the introduction of TAVI, the observed mortality rate for SAVR decreased, but not significantly (operative mortality: 3.9% before TAVI vs. 1.8% after TAVI, p=NS; one-year mortality: 10% vs. 4.5%, p=NS). Striking differences were observed in morbidity (operative morbidity: 23.3% before TAVI vs. 13.5% after TAVI, p=0.047, and one-year morbidity: 20.4% vs. 9.9%, p=0.032).
ConclusionsSince the introduction of a TAVI program at our center, the number of patients undergoing SAVR has increased, with a slight rise in surgical risk, but without worsening the final operative results. The implementation of a TAVI program has thus had a positive impact on the volume of procedures, patient selection and outcomes in SAVR.
A estenose da válvula aórtica é uma entidade clínica cada vez mais frequente nos países desenvolvidos, acompanhando o envelhecimento populacional1. Os doentes com estenose aórtica têm um risco acrescido de morte súbita e, uma vez sintomáticos, apresentam uma sobrevida média de apenas 2-3 anos2. A cirurgia de substituição da válvula aórtica é o tratamento gold standard nos doentes sintomáticos com estenose aórtica severa e comprovadamente permite uma melhoria sintomática e um ganho de sobrevida3,4. Nos últimos anos, os avanços tecnológicos e a melhoria global dos cuidados de saúde permitiram operar doentes com idade mais avançada e com maior risco cirúrgico, garantido menor mortalidade operatória.
Não obstante a melhoria dos índices de mortalidade, são ainda muitos os doentes recusados para cirurgia cardíaca por risco proibitivo5. Além do mais, uma percentagem considerável de doentes não alcança sequer a referenciação aos centros cirúrgicos. Alguns estudos estimam que um terço dos doentes com estenose aórtica severa não é operado6.
A implantação de próteses valvulares aórticas por via percutânea (TAVI) foi desenvolvida como uma alternativa à cirurgia convencional da válvula aórtica em doentes de alto risco, com resultados já muito promissores7.
No nosso centro terciário, o programa de TAVI teve início em agosto de 2007 e destina-se ao tratamento de doentes com estenose aórtica severa recusados para cirurgia cardíaca convencional.
Este estudo pretendeu avaliar o impacto da implementação do programa de TAVI no volume de cirurgias da válvula aórtica realizadas, bem como no perfil dos doentes operados e nos respetivos resultados, em termos de morbi-mortalidades operatória e ao primeiro ano.
População e métodosPopulação estudada e recolha dos dadosEstudo monocêntrico e retrospetivo com inclusão de doentes consecutivamente submetidos a cirurgia de substituição valvular aórtica por estenose aórtica severa (área funcional <1,0cm2 ou gradiente médio >40mmHg) em 2005 e em 2009 (dois anos antes e dois anos após o início do programa de TAVI, respetivamente). Só foram consideradas as cirurgias de substituição valvular aórtica isolada.
Os dados demográficos, clínicos e ecocardiográficos foram recolhidos dos processos clínicos e notas de internamento. Para cada doente foi estimado o risco cirúrgico com base no Logistic European System for Cardiac Operative Risk Evaluation (EuroSCORE logístico), disponível para cálculo online. O procedimento cirúrgico foi classificado como eletivo, urgente ou emergente. Os doentes eletivos foram admitidos de forma programada para cirurgia. Os doentes não eletivos foram admitidos de urgência por situação clínica instável e/ou compromisso vital (p. ex. insuficiência cardíaca congestiva, baixo débito cardíaco, choque cardiogénico) e intervencionados de forma imediata (cirurgia emergente) ou durante o mesmo internamento hospitalar (cirurgia urgente).
A mortalidade operatória foi definida como morte de qualquer causa ocorrida nos primeiros 30 dias pós-cirurgia (incluindo durante o internamento). A morbilidade operatória incluiu a ocorrência no período pós-operatório de qualquer um de: morte, ventilação mecânica invasiva prolongada (período superior a 24h), arritmias graves (fibrilhação ventricular e taquicardia ventricular recorrente, flutter e fibrilhação auricular de novo, bradiarritmias com necessidade de pacemaker), enfarte agudo do miocárdio (elevação da troponina I sérica 5x acima do valor pré-cirurgia), insuficiência cardíaca grave (classe III-IV da NYHA), derrame pericárdico ou pleural de médio-grande volume, pneumonia, pielonefrite, insuficiência renal aguda (elevação da creatinina plasmática superior a 2,0mg/dl ou 2x acima do valor pré-cirurgia ou necessidade de diálise de novo), acidente vascular cerebral, hemorragia major (hemorragia com compromisso hemodinâmico, necessidade de suporte transfusional com mais de 2-3 unidades de glóbulos rubros ou necessidade de intervenção cirúrgica urgente), reoperação cardíaca, mediastinite e infeção da ferida cirúrgica.
Durante o primeiro ano foi efetuado um seguimento clínico (bem sucedido em 94% dos doentes) baseado em dados de consultas médicas, admissões hospitalares urgentes e contactos telefónicos. Neste período, foram registadas as seguintes intercorrências: morte de qualquer causa e morte de causa cardíaca, enfarte agudo do miocárdio, acidente vascular cerebral, reinternamento hospitalar de causa cardíaca, reoperação cardíaca e complicações tromboembólicas e hemorrágicas.
Análise estatísticaAs variáveis categóricas são apresentadas em percentagem (%) com valores absolutos (n) e foram comparadas com o teste Chi-quadrado. As variáveis contínuas são apresentadas em valores médios com respetivo desvio padrão (σ) e foram comparadas com o teste Mann-Whitney. Um valor de p <0,05 foi considerado estatisticamente significativo. A mortalidade prevista foi calculada para cada paciente usando o EuroSCORE logístico e comparada com a mortalidade observada. O poder discriminativo deste algoritmo de risco para o evento mortalidade foi avaliado através da determinação das áreas sob as curvas ROC e considerado satisfatório se área maior que 0,7. A análise de sobrevida foi efetuada com base no método de Kaplan-Meier. Por análise de regressão logística univariada foram determinados os fatores preditores da mortalidade operatória (p<0,05), posteriormente incluídos na análise multivariada (método de regressão de backward Wald). Todas as análises estatísticas referidas foram efetuadas com o programa SPSS para Windows (versão 17; SPSS Inc.).
ResultadosVolume de cirurgiasDurante o período de observação do estudo (dois anos), foram realizadas 214 cirurgias de substituição valvular aórtica isolada. Foram intervencionados 103 doentes dois anos antes do programa de TAVI. Comparativamente, dois anos após o início do programa foram operados 111 doentes, o que representa um aumento de 8% no volume de cirurgias realizadas.
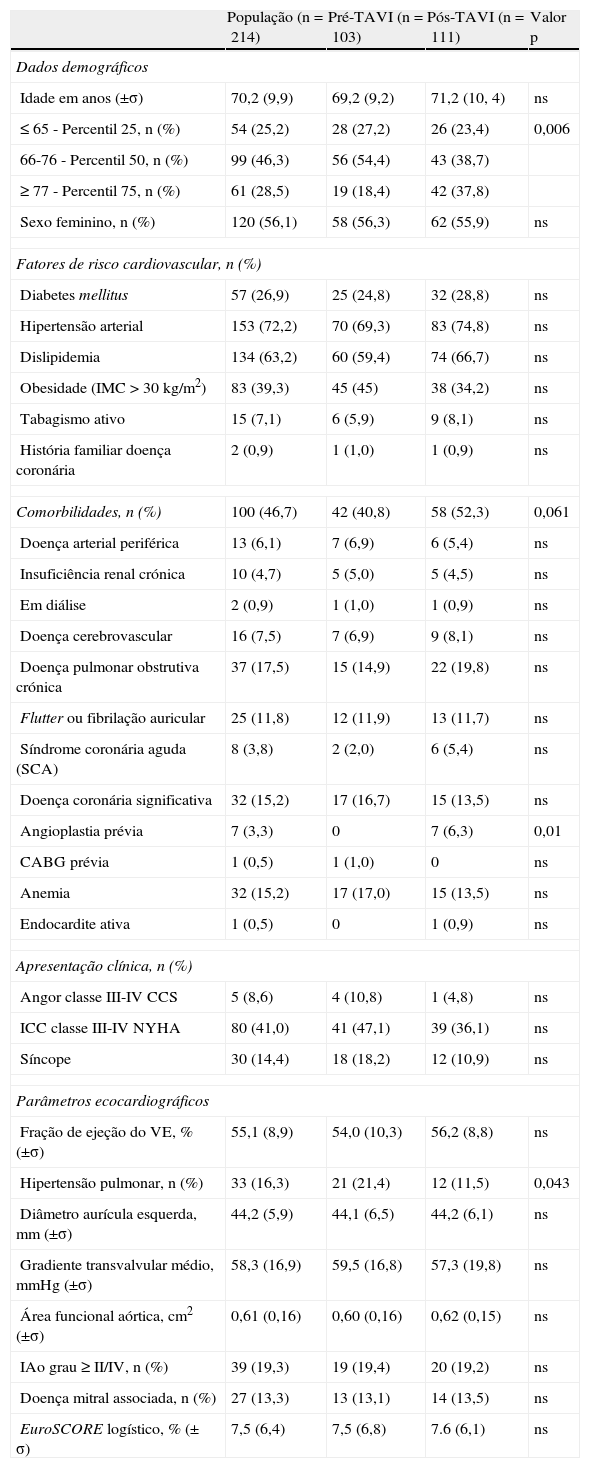
Perfil dos doentes operadosA idade média dos doentes incluídos na análise foi de 70±9,9 anos (variação, 35-86 anos) e a maioria do sexo feminino (56,1%). Os fatores de risco cardiovascular mais prevalentes foram: hipertensão arterial (72%), dislipidemia (63%), obesidade (39%) e diabetes mellitus (27%). Quase metade dos doentes (47%) apresentou pelo menos uma comorbilidade, sendo as mais frequentes: doença pulmonar crónica obstrutiva (18%), doença coronária significativa (15%), anemia (15%) e fibrilhação/flutter auricular (12%). Dos 32 doentes com coronariopatia significativa: oito doentes já tinham sido revascularizados percutânea (sete doentes) ou cirurgicamente (um doente) no passado; um doente foi submetido a angioplastia de um vaso no pós-operatório; os restantes casos não foram submetidos a revascularização pelos seguintes motivos: ausência de isquemia e/ou viabilidade miocárdica documentada, lesão em segmento distal do vaso, lesão em ramo minor ou leito distal do vaso doente medíocre. Metade dos doentes tinha sintomatologia franca à data da cirurgia (41% em ICC classe III-IV da NYHA e 9% com angor classe III-IV da CCS). Em termos hemodinâmicos, a área funcional aórtica média dos doentes rondou os 0,6±0,16cm2 (variação, 0,2-1,2cm2) e o valor médio do gradiente transvalvular médio aproximou-se dos 60±16,9mmHg (variação, 20-130mmHg). A maioria dos doentes tinha fração de ejeção ventricular esquerda preservada (valor médio de 55±8,9%, variação 20-79%). Cerca de 13% dos doentes (27 doentes) apresentaram doença mitral associada, incluindo: quatro doentes com estenose mitral de grau II/IV; 22 doentes com insuficiência mitral de grau II/IV e um doente com insuficiência mitral de grau III/IV (predominantemente funcional). Em 16% dos doentes eram evidentes sinais ecocardiográficos sugestivos de hipertensão pulmonar (pressão sistólica arterial pulmonar – PSAP – superior a 40mmHg+pVC). O valor médio do EuroSCORE logístico foi de 7,5±6,4% (variação, 1,5-44,6), representativo de uma população com elevado risco cirúrgico (EuroSCORE >6).
Na era pós-TAVI foram operados doentes mais velhos, verificando-se neste grupo uma maior percentagem de doentes operados com idade acima do percentil 75 (idade igual ou superior a 77 anos em 18,4% dos doentes pré-TAVI versus 37,8% dos doentes pós-TAVI, p=0,006). E tendencialmente tinham mais comorbilidades (40,8% pré-TAVI versus 52,3% pós-TAVI, p=0,061), nomeadamente doença pulmonar obstrutiva crónica (14,9% pré-TAVI versus 19,8% pós-TAVI, p=ns), síndrome coronária aguda (2,0 versus 5,4%, p=ns) e angioplastia coronária prévios (0 versus 6,3%, p=ns). Uma menor proporção de doentes operados na era pós-TAVI tinha sinais ecocardiográficos sugestivos de hipertensão pulmonar (21,4% pré-TAVI versus 11,5% pós TAVI, p=0,043). A comparação dos dois grupos de doentes está representada na Tabela 1.
Características gerais da população e comparação do perfil dos doentes operados antes e após a implementação do programa de TAVI
| População (n=214) | Pré-TAVI (n=103) | Pós-TAVI (n=111) | Valor p | |
| Dados demográficos | ||||
| Idade em anos (±σ) | 70,2 (9,9) | 69,2 (9,2) | 71,2 (10, 4) | ns |
| ≤65 - Percentil 25, n (%) | 54 (25,2) | 28 (27,2) | 26 (23,4) | 0,006 |
| 66-76 - Percentil 50, n (%) | 99 (46,3) | 56 (54,4) | 43 (38,7) | |
| ≥77 - Percentil 75, n (%) | 61 (28,5) | 19 (18,4) | 42 (37,8) | |
| Sexo feminino, n (%) | 120 (56,1) | 58 (56,3) | 62 (55,9) | ns |
| Fatores de risco cardiovascular, n (%) | ||||
| Diabetes mellitus | 57 (26,9) | 25 (24,8) | 32 (28,8) | ns |
| Hipertensão arterial | 153 (72,2) | 70 (69,3) | 83 (74,8) | ns |
| Dislipidemia | 134 (63,2) | 60 (59,4) | 74 (66,7) | ns |
| Obesidade (IMC >30kg/m2) | 83 (39,3) | 45 (45) | 38 (34,2) | ns |
| Tabagismo ativo | 15 (7,1) | 6 (5,9) | 9 (8,1) | ns |
| História familiar doença coronária | 2 (0,9) | 1 (1,0) | 1 (0,9) | ns |
| Comorbilidades, n (%) | 100 (46,7) | 42 (40,8) | 58 (52,3) | 0,061 |
| Doença arterial periférica | 13 (6,1) | 7 (6,9) | 6 (5,4) | ns |
| Insuficiência renal crónica | 10 (4,7) | 5 (5,0) | 5 (4,5) | ns |
| Em diálise | 2 (0,9) | 1 (1,0) | 1 (0,9) | ns |
| Doença cerebrovascular | 16 (7,5) | 7 (6,9) | 9 (8,1) | ns |
| Doença pulmonar obstrutiva crónica | 37 (17,5) | 15 (14,9) | 22 (19,8) | ns |
| Flutter ou fibrilação auricular | 25 (11,8) | 12 (11,9) | 13 (11,7) | ns |
| Síndrome coronária aguda (SCA) | 8 (3,8) | 2 (2,0) | 6 (5,4) | ns |
| Doença coronária significativa | 32 (15,2) | 17 (16,7) | 15 (13,5) | ns |
| Angioplastia prévia | 7 (3,3) | 0 | 7 (6,3) | 0,01 |
| CABG prévia | 1 (0,5) | 1 (1,0) | 0 | ns |
| Anemia | 32 (15,2) | 17 (17,0) | 15 (13,5) | ns |
| Endocardite ativa | 1 (0,5) | 0 | 1 (0,9) | ns |
| Apresentação clínica, n (%) | ||||
| Angor classe III-IV CCS | 5 (8,6) | 4 (10,8) | 1 (4,8) | ns |
| ICC classe III-IV NYHA | 80 (41,0) | 41 (47,1) | 39 (36,1) | ns |
| Síncope | 30 (14,4) | 18 (18,2) | 12 (10,9) | ns |
| Parâmetros ecocardiográficos | ||||
| Fração de ejeção do VE, % (±σ) | 55,1 (8,9) | 54,0 (10,3) | 56,2 (8,8) | ns |
| Hipertensão pulmonar, n (%) | 33 (16,3) | 21 (21,4) | 12 (11,5) | 0,043 |
| Diâmetro aurícula esquerda, mm (±σ) | 44,2 (5,9) | 44,1 (6,5) | 44,2 (6,1) | ns |
| Gradiente transvalvular médio, mmHg (±σ) | 58,3 (16,9) | 59,5 (16,8) | 57,3 (19,8) | ns |
| Área funcional aórtica, cm2 (±σ) | 0,61 (0,16) | 0,60 (0,16) | 0,62 (0,15) | ns |
| IAo grau ≥II/IV, n (%) | 39 (19,3) | 19 (19,4) | 20 (19,2) | ns |
| Doença mitral associada, n (%) | 27 (13,3) | 13 (13,1) | 14 (13,5) | ns |
| EuroSCORE logístico, % (±σ) | 7,5 (6,4) | 7,5 (6,8) | 7.6 (6,1) | ns |
CABG: cirurgia de revascularização miocárdica; CCS: Canadian Cardiovascular Society; Doença arterial periférica: claudicação intermitente, estenose carotídea >50% ou cirurgia vascular prévia; Doença coronária significativa: estenose ≥70% (ou ≥50% no tronco comum); Doença mitral associada: insuficiência ou estenose mitral grau ≥II/IV; Hipertensão pulmonar: PSAP >40mmHg +pVC; IAo: insuficiência aórtica; ICC: insuficiência cardíaca congestiva; IMC: índice de massa corporal; NYHA: New York Heart Assocation; ns: não significativo.
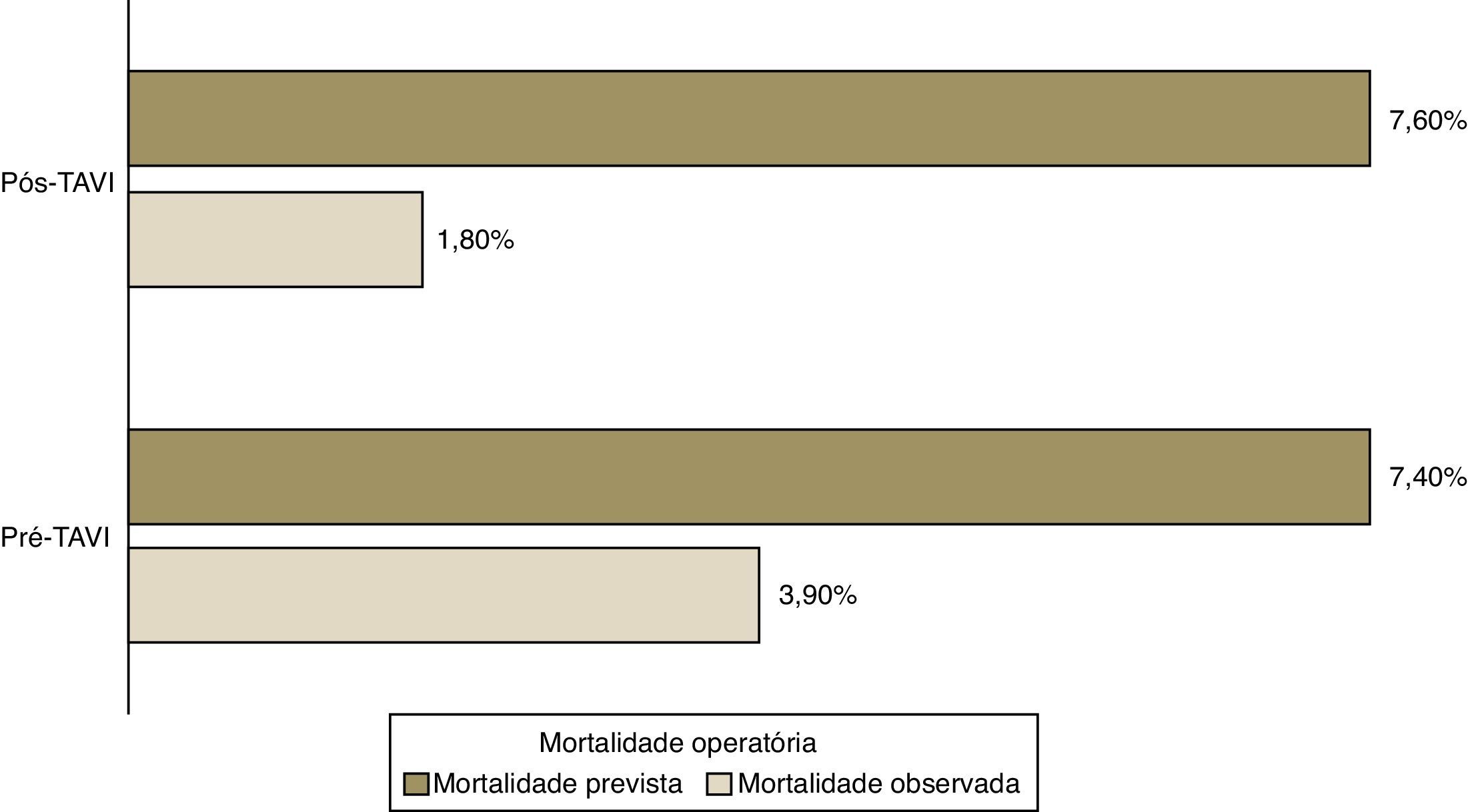
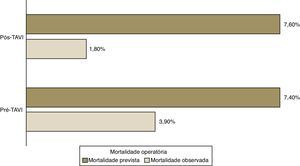
A mortalidade prevista com base no EuroSCORE logístico foi semelhante nos dois grupos de doentes (7,4% pré-TAVI versus 7,6% pós-TAVI, p=ns), mas muito superior à mortalidade operatória observada (3,9% pré-TAVI versus 1,8% pós-TAVI) Figura 1.
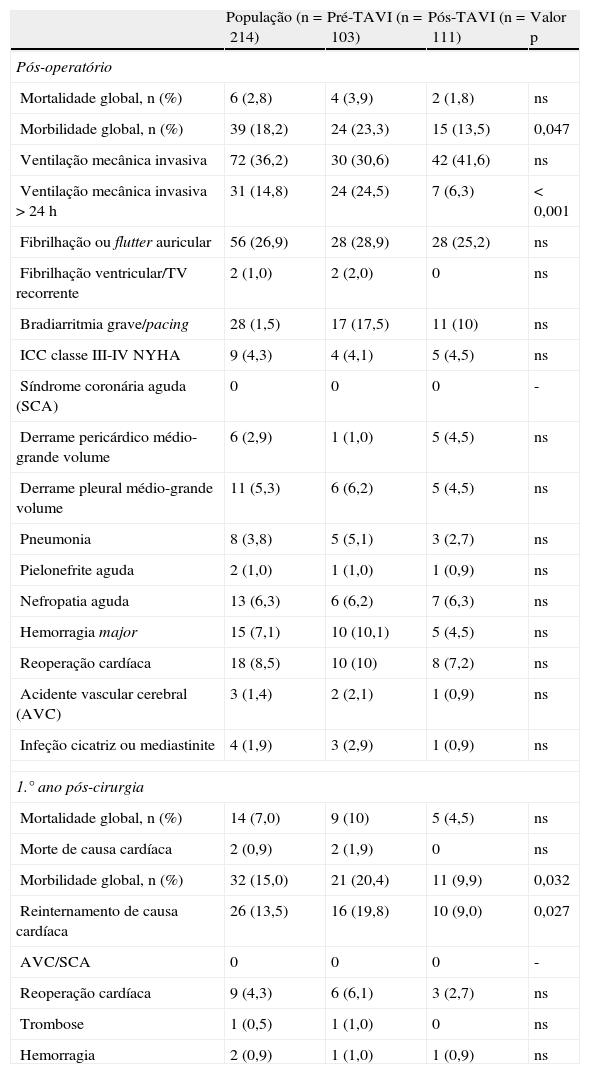
Globalmente, a mortalidade operatória e a mortalidade ao 1o ano da nossa população foram de 2,8% (6 doentes) e 7% (14 doentes), respetivamente. Foram registados como motivos de óbito no período pós-operatório: choque séptico (três doentes), insuficiência cardíaca refratária (dois doentes) e causa desconhecida (um doente). Durante o primeiro ano pós-cirurgia, apenas duas das 14 mortes ocorridas foram atribuídas a causas cardíacas.
As mortalidades operatórias ao primeiro ano observadas diminuíram após a introdução da TAVI, mas não de forma significativa (3,9 versus 1,8% e 10 versus 4,5%, respetivamente).
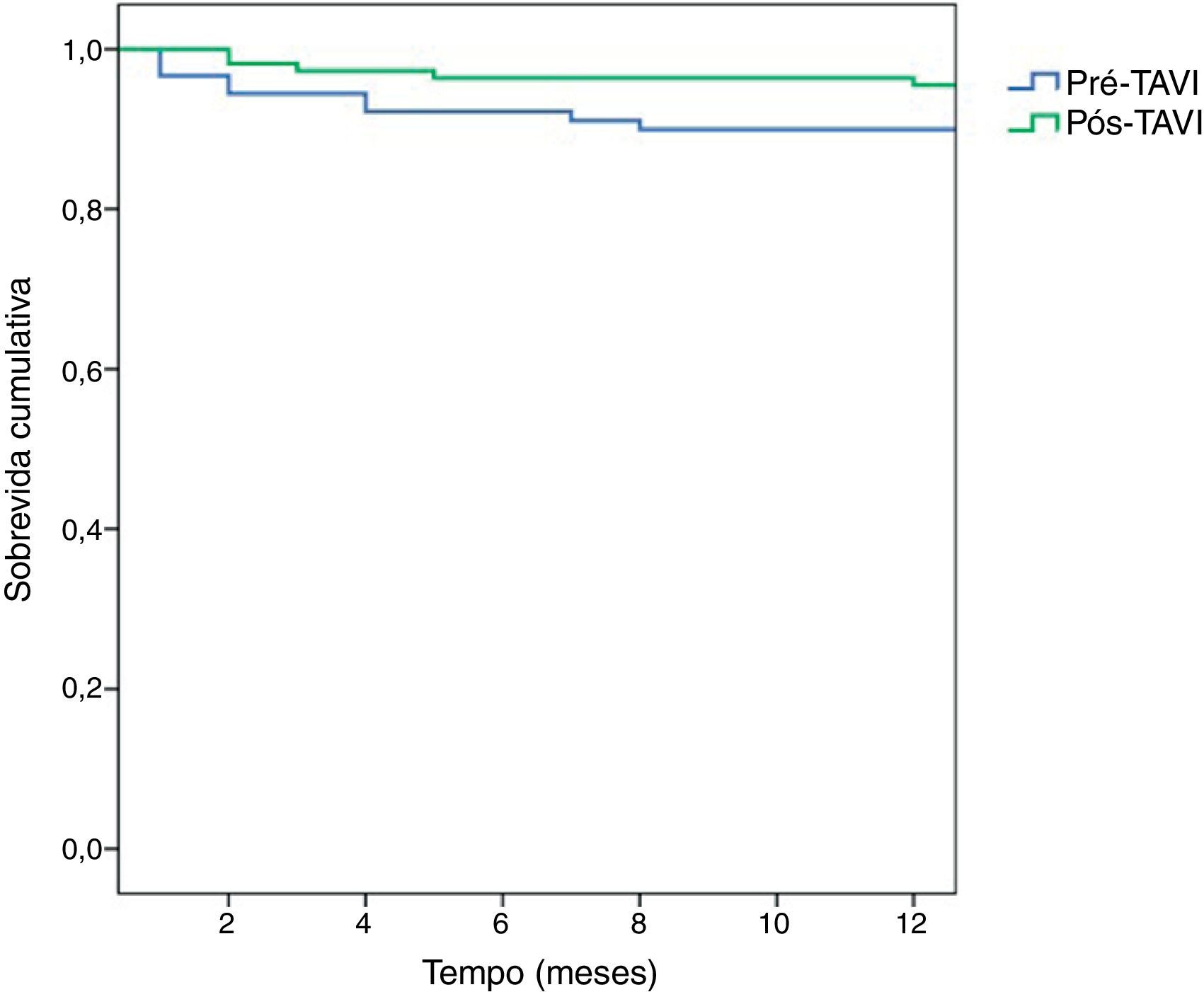
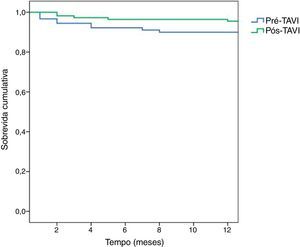
As curvas de sobrevida de Kaplan-Meier estão representadas na Figura 2. Ao primeiro ano a sobrevida dos doentes operados na era pré-TAVI rondou os 89,9%; uma maior percentagem de doentes operados na era pós-TAVI estava vivo ao fim de um ano (95,5%), contudo, sem significância estatística (teste Log Rank, p=0,126).
Morbilidade a curto e médio prazoForam encontradas diferenças significativas em termos de morbilidade entre os dois grupos de doentes (Tabela 2), com maior prevalência de complicações nos doentes submetidos a cirurgia na era pré-TAVI quer no período pós-operatório (23,3% pré-TAVI versus 13,5% pós-TAVI, p=0,047) quer ao primeiro ano (20,4% versus 9,9%, p=0,032).
Análise da morbi-mortalidade operatória e ao primeiro ano e comparação entre os dois grupos de doentes
| População (n=214) | Pré-TAVI (n=103) | Pós-TAVI (n=111) | Valor p | |
| Pós-operatório | ||||
| Mortalidade global, n (%) | 6 (2,8) | 4 (3,9) | 2 (1,8) | ns |
| Morbilidade global, n (%) | 39 (18,2) | 24 (23,3) | 15 (13,5) | 0,047 |
| Ventilação mecânica invasiva | 72 (36,2) | 30 (30,6) | 42 (41,6) | ns |
| Ventilação mecânica invasiva >24h | 31 (14,8) | 24 (24,5) | 7 (6,3) | <0,001 |
| Fibrilhação ou flutter auricular | 56 (26,9) | 28 (28,9) | 28 (25,2) | ns |
| Fibrilhação ventricular/TV recorrente | 2 (1,0) | 2 (2,0) | 0 | ns |
| Bradiarritmia grave/pacing | 28 (1,5) | 17 (17,5) | 11 (10) | ns |
| ICC classe III-IV NYHA | 9 (4,3) | 4 (4,1) | 5 (4,5) | ns |
| Síndrome coronária aguda (SCA) | 0 | 0 | 0 | - |
| Derrame pericárdico médio-grande volume | 6 (2,9) | 1 (1,0) | 5 (4,5) | ns |
| Derrame pleural médio-grande volume | 11 (5,3) | 6 (6,2) | 5 (4,5) | ns |
| Pneumonia | 8 (3,8) | 5 (5,1) | 3 (2,7) | ns |
| Pielonefrite aguda | 2 (1,0) | 1 (1,0) | 1 (0,9) | ns |
| Nefropatia aguda | 13 (6,3) | 6 (6,2) | 7 (6,3) | ns |
| Hemorragia major | 15 (7,1) | 10 (10,1) | 5 (4,5) | ns |
| Reoperação cardíaca | 18 (8,5) | 10 (10) | 8 (7,2) | ns |
| Acidente vascular cerebral (AVC) | 3 (1,4) | 2 (2,1) | 1 (0,9) | ns |
| Infeção cicatriz ou mediastinite | 4 (1,9) | 3 (2,9) | 1 (0,9) | ns |
| 1.° ano pós-cirurgia | ||||
| Mortalidade global, n (%) | 14 (7,0) | 9 (10) | 5 (4,5) | ns |
| Morte de causa cardíaca | 2 (0,9) | 2 (1,9) | 0 | ns |
| Morbilidade global, n (%) | 32 (15,0) | 21 (20,4) | 11 (9,9) | 0,032 |
| Reinternamento de causa cardíaca | 26 (13,5) | 16 (19,8) | 10 (9,0) | 0,027 |
| AVC/SCA | 0 | 0 | 0 | - |
| Reoperação cardíaca | 9 (4,3) | 6 (6,1) | 3 (2,7) | ns |
| Trombose | 1 (0,5) | 1 (1,0) | 0 | ns |
| Hemorragia | 2 (0,9) | 1 (1,0) | 1 (0,9) | ns |
Os doentes submetidos a cirurgia cardíaca em 2005 apresentaram mais complicações no pós-operatório, nomeadamente maior necessidade de ventilação mecânica invasiva prolongada (24,5% pré-TAVI versus 6,3% pós-TAVI, p<0,001), maior ocorrência de bradiarritmias graves (17,5 versus 10%; p=ns) e de hemorragias major (10,1 versus 4,5%, p=ns). Esta tendência manteve-se durante o primeiro ano de seguimento, com maior número de readmissões hospitalares de causa cardíaca (19,8% pré-TAVI versus 9,0% pós-TAVI, p=0,027)
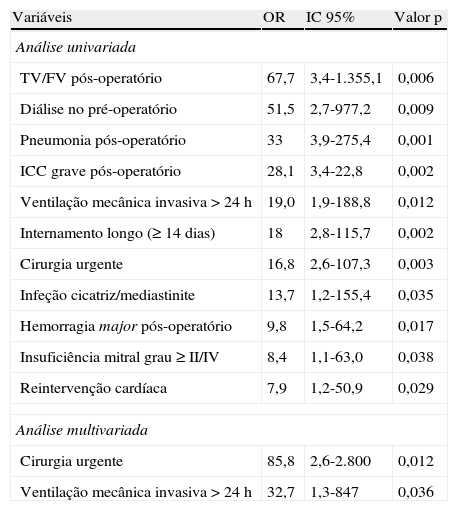
Fatores preditores da mortalidade operatóriaPor análise de regressão univariada, foram encontrados os seguintes fatores preditores da mortalidade operatória: antecedentes de diálise (OR=51,5 com IC 95% de 2,7-977,2 e p=0,009); insuficiência mitral significativa associada (OR=8,4 com IC 95% de 1,1-63,0 e p=0,038); cirurgia cardíaca urgente (OR=16,8 com IC 95% de 2,6-107,3 e p=0,003); ventilação mecânica invasiva prolongada (OR=19,0 com IC 95% de 1,9-188,8 e p=0,012); ocorrência no pós-operatório de fibrilhação ventricular/taquicardia ventricular recorrente (OR=67,7 com IC 95% de 3,4-1.355,1 e p=0,006), ICC grave (OR=28,1 com IC 95% de 3,4-22,8 e p=0,002), pneumonia (OR=33 com IC 95% de 3,9-275,4 e p=0,001), infeção da cicatriz cirúrgica/mediastinite (OR=13,7 com IC 9% de 1,2-155,4 e p=0,035), hemorragia major (OR=9,8 com IC 95% de 1,5-64,2 e p=0,017) e reintervenção cardíaca (OR=7,9 com IC a 95% de 1,2-50,9 e p=0,029); e necessidade de internamento hospitalar prolongado, isto é, igual ou superior a 14 dias (OR=18 com IC a 95% de 2,8-115,7 e p=0,002) – Tabela 3.
Fatores preditores da mortalidade operatória por análise univariada e multivariada
| Variáveis | OR | IC 95% | Valor p |
| Análise univariada | |||
| TV/FV pós-operatório | 67,7 | 3,4-1.355,1 | 0,006 |
| Diálise no pré-operatório | 51,5 | 2,7-977,2 | 0,009 |
| Pneumonia pós-operatório | 33 | 3,9-275,4 | 0,001 |
| ICC grave pós-operatório | 28,1 | 3,4-22,8 | 0,002 |
| Ventilação mecânica invasiva >24h | 19,0 | 1,9-188,8 | 0,012 |
| Internamento longo (≥14 dias) | 18 | 2,8-115,7 | 0,002 |
| Cirurgia urgente | 16,8 | 2,6-107,3 | 0,003 |
| Infeção cicatriz/mediastinite | 13,7 | 1,2-155,4 | 0,035 |
| Hemorragia major pós-operatório | 9,8 | 1,5-64,2 | 0,017 |
| Insuficiência mitral grau ≥II/IV | 8,4 | 1,1-63,0 | 0,038 |
| Reintervenção cardíaca | 7,9 | 1,2-50,9 | 0,029 |
| Análise multivariada | |||
| Cirurgia urgente | 85,8 | 2,6-2.800 | 0,012 |
| Ventilação mecânica invasiva >24h | 32,7 | 1,3-847 | 0,036 |
IC 95%: intervalo de confiança a 95%; OR: odds ratio; TV/FV: taquicardia ventricular recorrente/fibrilação ventricular.
Na análise multivariada mantiveram-se como preditores independentes da mortalidade operatória a realização da cirurgia cardíaca em carácter urgente (risco 86x maior de morte, IC 95% de 2,6-2.800 e p=0,012) e a necessidade de ventilação invasiva prolongada (risco 33x maior de morte, IC 95% de 1,3-847 e p=0,036) – Tabela 3.
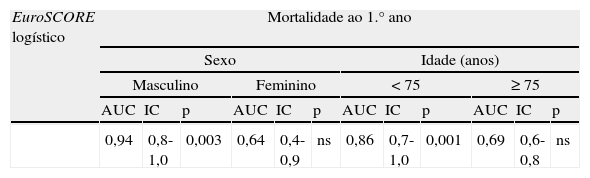
Acuidade do EuroSCORE na previsão do risco cirúrgicoExistem vários algoritmos para a estratificação pré-operatória do risco em cirurgia cardíaca, sendo frequentemente utilizado o EuroSCORE logístico. Analisamos o poder discriminativo deste algoritmo para os eventos mortalidade operatória e mortalidade ao primeiro ano e os resultados são apresentados na Tabela 4.
Poder discriminativo do EuroSCORE para os eventos mortalidade operatória e mortalidade ao primeiro ano
| EuroSCORE logístico | Mortalidade ao 1.° ano | |||||||||||
| Sexo | Idade (anos) | |||||||||||
| Masculino | Feminino | <75 | ≥75 | |||||||||
| AUC | IC | p | AUC | IC | p | AUC | IC | p | AUC | IC | p | |
| 0,94 | 0,8-1,0 | 0,003 | 0,64 | 0,4-0,9 | ns | 0,86 | 0,7-1,0 | 0,001 | 0,69 | 0,6-0,8 | ns | |
AUC: área sob a curva ROC, considerada significativa se >0,7, IC: intervalo de confiança; ns: não significativo.
O EuroSCORE logístico não apresentou poder discriminativo para a mortalidade operatória (AUC=0,51). Mostrou valor preditivo satisfatório para mortalidade ao primeiro ano (AUC=0,79 com IC 95% de 0,64-0,93 e p=0,004), sobretudo nos doentes do sexo masculino (AUC=0,94 com IC 95% de 0,8-1,0 e p=0,003) e nos doentes com idade inferior a 75 anos (AUC=0,86 com IC 95% de 0,7-1,0 e p=0,001) – Tabela 5.
Análise do poder discriminativo do EuroSCORE para a mortalidade ao primeiro ano por sexo e grupo etário
| Mortalidade | ||||||
| Operatória | 1.° ano | |||||
| AUC | IC 95% | Valor p | AUC | IC 95% | Valor p | |
| EuroSCORE logístico | 0,51 | 0,10-0,92 | ns | 0,79 | 0,64-0,93 | 0,004 |
AUC: área sob a curva ROC considerada significativa de >0,7; IC: intervalo de confiança a 95%; ns: não significativo.
No nosso centro, a implementação do programa de TAVI acompanhou-se de um aumento no volume de doentes submetidos a cirurgia cardíaca convencional. Para o justificar, algumas razões poderão ser apontadas.
Primeira: o aparecimento de novas tecnologias e alternativas terapêuticas enfoca a problemática da doença e sensibiliza os profissionais de saúde, resultando numa maior referenciação de doentes9. No caso da estenose aórtica severa, muitos doentes considerados a priori de alto risco cirúrgico nem sequer eram sinalizados aos centros cirúrgicos. O nosso centro foi pioneiro na implementação de um programa de TAVI nas regiões norte e centro do país, o que permitiu expandir ainda mais a sua área de referenciação.
Segunda: a abordagem dos doentes com estenose aórtica severa tornou-se, com o advento do tratamento percutâneo, um processo multidisciplinar9. No nosso centro, todos os doentes propostos para TAVI são profundamente analisados por uma equipa multidisciplinar (a denominada HEART TEAM) que inclui especialistas da cardiologia, cirurgia cardiotorácica, anestesiologia e cirurgia vascular. Todo e qualquer doente com estenose aórtica severa é inicialmente considerado para cirurgia cardíaca e torna-se apenas um candidato para TAVI quando apresenta um risco cirúrgico demasiado elevado. Significa isto que alguns dos doentes inicialmente referenciados para tratamento percutâneo, acabam por ser aceites para cirurgia valvular convencional.
Após o início do programa de TAVI, foram operados, no nosso centro, doentes reconhecidamente com maior risco cirúrgico (idade mais avançada e com mais comorbilidades) e numa fase mais precoce da doença antes da repercussão significativa nas resistências vasculares pulmonares. Subentende-se, consequentemente, uma sinalização mais precoce dos doentes, um conhecimento mais aprofundado da história natural da doença e das potencialidades do tratamento atempado e uma avaliação aprimorada da severidade da doença por exames complementares mais evoluídos e diversificados.
A mortalidade operatória observada foi semelhante à de outros estudos já publicados5 e relacionou-se, na nossa população, com um pior status pré-cirúrgico do doente (doença mitral associada e doente em diálise regular) e indicadores cirúrgicos desfavoráveis (cirurgia de carácter urgente, ocorrência de determinadas complicações no pós-operatório e necessidade de internamento prolongado).
Na nossa população, o EuroSCORE logístico não foi capaz de prever com acuidade a mortalidade operatória, confirmando-se a sua tendência à sobrestimação do risco em cirurgia valvular aórtica8. Do ponto de vista prático, tem utilidade limitada na estratificação do risco pré-operatório e na identificação dos doentes de alto risco cirúrgico. Não obstante, e tal como já publicado noutros estudos10, mostrou acuidade preditiva da mortalidade ao primeiro ano. Na prática clínica, o juízo clínico deverá prevalecer na decisão terapêutica, integrando estimativas de risco, outras características do doente não abrangidas nos algoritmos e os resultados/experiência de cada centro11.
A redução da morbilidade, a curto e médio prazo, verificada no nosso estudo parece-nos de sobremaneira relacionada com a melhoria exponencial dos cuidados de saúde prestados, a evolução das tecnologias médico-cirúrgicas e o apoio de novos exames subsidiários.
Assistimos, nos últimos anos, a uma evolução extremamente favorável na abordagem da estenose aórtica severa, uma entidade clínica cada vez mais prevalente. Os doentes são diagnosticados e referenciados mais atempadamente, submetidos a uma avaliação multidisciplinar apoiada em exames subsidiários diversificados e fidedignos, orientados para o tratamento mais adequado à sua condição clínica, intervencionados e acompanhados por profissionais de saúde vocacionados, experientes e competentes.
ConclusõesDesde o início do programa de TAVI no nosso centro, o número de doentes submetidos a cirurgia da válvula aórtica convencional aumentou, ainda que com risco cirúrgico previsto mais elevado. O aumento da atividade cirúrgica foi acompanhado de uma redução não significativa da mortalidade global, mas significativa em termos de morbilidade a curto e médio prazo. A implementação do programa de TAVI teve um impacto positivo no volume de cirurgias cardíacas realizadas, na seleção dos doentes operados e nos resultados obtidos.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.