A miocardiopatia Takotsubo é uma situação reversível, caracterizada por disfunção sistólica transitória do ventrículo esquerdo, a qual mimetiza uma síndrome coronária aguda. Ocorre habitualmente após stress físico ou emocional, com predomínio em mulheres na pós-menopausa, apesar de também poder afetar faixas etárias mais jovens e o género masculino. Apresenta-se frequentemente com dor torácica ou dispneia, alterações eletrocardiográficas sugestivas de enfarte agudo do miocárdio e ligeira elevação das enzimas cardíacas. A angiografia coronária exclui doença arterial obstrutiva, constatando-se, imagiologicamente, acinesia apical ventricular, com hipercontratilidade basal «compensatória».
Foram propostos vários mecanismos fisiopatológicos para a síndrome, como doença aterosclerótica oculta, espasmo multivasos ou disfunção microvascular. Contudo, a hipótese mais aceite atualmente é a existência de um excesso de catecolaminas que, por causar uma sobrecarga de cálcio nos miócitos cardíacos, leva a perturbação da contração e função ventriculares. O tratamento é essencialmente de suporte, com reversão espontânea e completa das alterações num intervalo de dias a semanas. Contudo, a ocorrência de complicações e algumas comorbilidades podem predizer um prognóstico menos benigno. Assim, dado que a síndrome Takotsubo ainda é desconhecida em muitos aspetos e face ao crescente número de casos descritos, fez-se uma revisão da literatura do conhecimento atual.
Takotsubo cardiomyopathy is a reversible condition, characterized by transient left ventricular systolic dysfunction, that mimics an acute coronary syndrome. It usually occurs after physical or emotional stress, predominantly in postmenopausal women, although it also can affect younger age groups and males. It often presents as chest pain or dyspnea with electrocardiographic changes and mild elevation of cardiac enzymes suggesting acute myocardial infarction. Coronary angiography excludes obstructive coronary disease, and imaging reveals ventricular apical akinesia and compensatory hypercontractility of the basal segments.
Various pathophysiological mechanisms have been proposed for the syndrome, such as occult atherosclerotic disease, multivessel spasm and/or microvascular dysfunction. However, the most widely accepted hypothesis at present is an excess of catecholamines causing calcium overload in cardiac myocytes, leading to disruption of contraction and ventricular function. Treatment is essentially supportive, with spontaneous and complete reversal of the changes within days or weeks. However, the presence of complications and comorbidities may predict a more adverse prognosis. As much is still unknown about takotsubo cardiomyopathy and the number of reported cases is growing, we present a literature review.
As doenças do músculo cardíaco foram classificadas durante mais de três décadas, em doenças miocárdicas primárias ou idiopáticas (miocardiopatias) e secundárias ou doenças específicas (quando a etiologia era conhecida ou estavam associadas a condições sistémicas)1,2. Esta classificação foi revista e alterada pela Associação Americana de Cardiologia2, mas um sistema mais clinicamente orientado, baseado na morfologia e função ventriculares, e possivelmente mais útil, foi proposto posteriormente pela Sociedade Europeia de Cardiologia1,2. Esta última classificação define as miocardiopatias como doenças miocárdicas nas quais o músculo cardíaco está estruturalmente e funcionalmente anormal, na ausência de doença arterial coronária (DAC – tabela 1), hipertensão arterial, doença valvular ou doença cardíaca congénita, suficientes para causarem a anomalia observada. As miocardiopatias são agrupadas em fenótipos morfológicos e funcionais específicos − hipertrófica, dilatada, arritmogénica do ventrículo direito, restritiva e não-classificadas − sendo cada um deles adicionalmente subclassificado em formas familiares e não-familiares1.
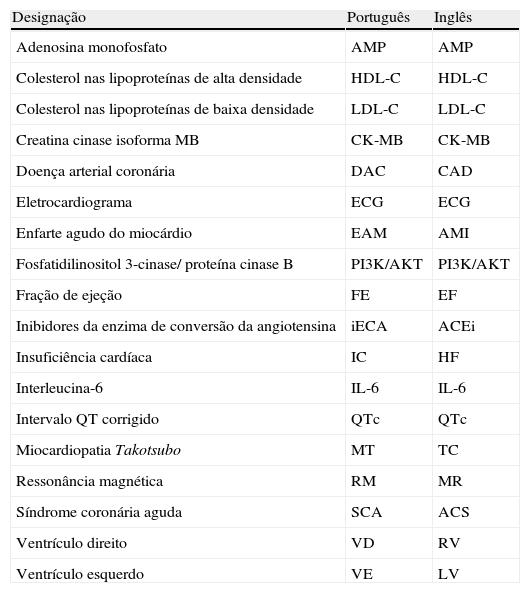
Abreviaturas em português e em inglês
| Designação | Português | Inglês |
| Adenosina monofosfato | AMP | AMP |
| Colesterol nas lipoproteínas de alta densidade | HDL-C | HDL-C |
| Colesterol nas lipoproteínas de baixa densidade | LDL-C | LDL-C |
| Creatina cinase isoforma MB | CK-MB | CK-MB |
| Doença arterial coronária | DAC | CAD |
| Eletrocardiograma | ECG | ECG |
| Enfarte agudo do miocárdio | EAM | AMI |
| Fosfatidilinositol 3-cinase/ proteína cinase B | PI3K/AKT | PI3K/AKT |
| Fração de ejeção | FE | EF |
| Inibidores da enzima de conversão da angiotensina | iECA | ACEi |
| Insuficiência cardíaca | IC | HF |
| Interleucina-6 | IL-6 | IL-6 |
| Intervalo QT corrigido | QTc | QTc |
| Miocardiopatia Takotsubo | MT | TC |
| Ressonância magnética | RM | MR |
| Síndrome coronária aguda | SCA | ACS |
| Ventrículo direito | VD | RV |
| Ventrículo esquerdo | VE | LV |
A miocardiopatia Takotsubo (MT) está incluída nas miocardiopatias não-classificadas, forma não-familiar1. É considerada uma miocardiopatia relacionada com o stress, descrita pela primeira vez no Japão e caracterizada pelo início agudo de sintomas e alterações eletrocardiográficas que mimetizam um enfarte agudo do miocárdio (EAM), com ligeira elevação das enzimas miocárdicas, na ausência de DAC obstrutiva, normalmente após um episódio de stress físico ou emocional3,4. Ocorre disfunção ventricular esquerda transitória, manifestando-se com uma morfologia característica do ventrículo esquerdo (VE) que, por apresentar acinesia apical e meso-ventricular e hipercinesia basal, adquire uma forma semelhante a um takotsubo (armadilha japonesa usada para capturar polvos, com fundo arredondado e pescoço estreito)5. Contudo, a maioria dos doentes recupera completamente entre dias a semanas4.
Vários mecanismos fisiopatológicos têm sido propostos para esta entidade, mas dado que ainda muito se desconhece quer em relação aos mesmos, quer em termos de tratamento e prognóstico, ou até mesmo pela importância do diagnóstico diferencial desta situação com o EAM e face ao crescente aumento do número de casos relatados atualmente4,5, fez-se uma revisão da literatura até ao presente.
Metodologia utilizadaFez-se uma pesquisa informática na base de dados da PubMed, de artigos publicados em inglês entre 2005 e 2011. Foram usados, sem limites adicionais, os seguintes termos de pesquisa: Takotsubo Cardiomyopathy e Takotsubo Cardiomyopathy Prognosis, tendo-se obtido 1020 resultados para os primeiros termos (dos quais se selecionaram os 200 artigos mais recentes) e 150 para os segundos. Para que os artigos se adequassem ao estudo, deviam ser respeitantes à MT, embora pudesse estar referida com outro nome, e fornecer dados relativamente a pelo menos um dos seguintes itens: prevalência, apresentação clínica, história natural, prognóstico e mecanismos fisiopatológicos subjacentes a esta síndrome.
A lista de publicações foi revista manualmente e aquelas cujo título e/ou resumo pareciam cumprir as condições definidas e adequar-se ao objetivo do estudo foram selecionadas para análise detalhada. Artigos adicionais que cumpriam estas exigências foram obtidos a partir de pesquisa no New England Journal of Medicine e nos portais da Sociedade Europeia de Cardiologia e da Sociedade Portuguesa de Cardiologia. Foram selecionados, no final da pesquisa, 40 artigos para revisão e, dada a heterogeneidade de metodologias e de resultados, optou-se por uma análise descritiva dos dados obtidos.
Apresentação inicialA MT, descrita pela primeira vez em 1991 na população japonesa, é uma condição reversível que é frequentemente precipitada por um evento stressante7. Foi assim designada porque, na forma clássica da doença, durante a sístole, por alterações na contratilidade, o VE adquire uma forma semelhante a um takotsubo5. Desde então, e com o aumento do número de casos descritos em todo o mundo, várias outras designações têm sido propostas, como síndrome do abaulamento apical, disfunção ventricular esquerda transitória com abaulamento apical, «síndrome do coração partido» («broken heart syndrome»), entre outras, num universo de 75 designações diferentes. Contudo, o nome inicial parece ser o mais adequado, visto que é generalista o suficiente para permitir a inclusão de novas variantes, remete-nos para as alterações da morfologia do VE e é um reconhecimento aos investigadores que primeiro o descreveram6.
O quadro clínico da MT é, frequentemente, indistinto do de uma síndrome coronária aguda (SCA)5. Carateriza-se pelo início agudo de dor torácica, que é o sintoma de apresentação mais comum, por vezes acompanhado de dispneia, palpitações, diaforese, náuseas, vómitos e/ou síncope5,7. Menos habitualmente, podem ocorrer arritmias ou instabilidade hemodinâmica com hipotensão ou choque cardiogénico, requerendo suporte circulatório e ventilatório4,5,8.
Normalmente, esta sintomatologia é precedida por uma situação de stress emocional (como assalto, perda financeira, morte inesperada de familiar, confronto com outra pessoa ou divórcio, que provavelmente levaram a que, no início, fosse chamada de «síndrome do coração partido») ou de stress físico (doença pulmonar, trauma, sépsis, estado pós-operatório, hipertiroidismo)5,9–11. Recentemente, foi mesmo descrito um caso de MT ocorrido na sequência da visualização de um filme de ação tridimensional, constituindo a primeira associação publicada entre esta síndrome e a estimulação visual10. Em situações de feocromocitoma, o excesso catecolaminérgico pode também manifestar-se morfofuncionalmente como a MT12. Todavia, em cerca de um terço dos casos, não se encontra qualquer fator desencadeante5,7.
A MT afeta predominantemente mulheres na pós-menopausa, constituindo estas cerca de 90% dos casos observados, com uma idade média entre 62 a 76 anos5,7. Contudo, numa das variantes da MT, em que não há atingimento do ápex, é maior a proporção de mulheres pré-menopausa afetadas; e nas situações precipitadas pelo stress físico nota-se um predomínio do género masculino5.
A verdadeira prevalência da MT permanece incerta, mas estima-se que corresponda a 1-2% dos casos que se apresentam como SCA, tendo sido já descrita na América do Norte e do Sul, Europa, Ásia, África do Sul e Austrália4,5,7.
Características eletrocardiográficas e biomarcadores cardíacosOs achados eletrocardiográficos à admissão mimetizam os de um EAM, havendo autores que relatam uma elevação do segmento ST em cerca de 56% dos casos estudados, inversão da onda T em 17%, ondas Q ou progressão anormal das ondas R em 10% e alterações inespecíficas ou traçado normal nos restantes 17%5. As alterações evolutivas mais frequentes são o aparecimento de uma nova (ou mais profunda) onda T invertida, mais proeminente nas derivações V2 a V6 (que surge nos primeiros dois a três dias e que persiste durante duas a três semanas) e de um prolongamento do intervalo QTc5,7. Estas alterações eletrocardiográficas desaparecem por completo em cerca de três meses13.
A ausência de alterações recíprocas nas derivações inferiores e uma razão superior ou igual a um entre a elevação do segmento ST em V4-V6 e V1-V3 têm sido consideradas altamente específicas para MT. Há ainda autores que defendem que, comparativamente a doentes com DAC, aqueles com MT apresentam uma menor amplitude da elevação do segmento ST, inversões mais profundas da onda T e/ou intervalos QTc mais prolongados5. Contudo, estes achados são demasiado subtis para permitirem um diagnóstico diferencial entre MT e SCA5,7.
As enzimas cardíacas (troponina I, T e CK-MB) encontram-se ligeiramente elevadas na maioria dos doentes, embora a ausência da sua elevação em alguns não exclua o diagnóstico. Estes achados são sugestivos de lesão miocárdica, o que, neste contexto, impõe a realização de angiografia coronária. Os níveis de troponina T têm um pico nas primeiras 24 horas, ao qual se segue uma queda gradual5. Os níveis de peptídeo natriurético do tipo B (que refletem a disfunção sistólica do VE) também se encontram elevados na MT, com valores superiores aos encontrados no EAM com supra-ST, o que, a juntar ao pico relativamente modesto na troponina T em relação à grande área de disfunção ventricular esquerda, pode ajudar na distinção com o enfarte do miocárdio7,8.
Aspetos imagiológicosA angiografia coronária, tipicamente, demonstra artérias coronárias normais ou DAC não obstrutiva (com estenose luminal inferior a 50%)4,7. A sua realização é importante para excluir a presença de um trombo ou de rotura aguda de uma placa, ajudando assim no diagnóstico diferencial com EAM. Por vezes, a MT pode coexistir com DAC obstrutiva numa pequena percentagem de doentes, refletindo a elevada prevalência da doença coronária nas populações mais idosas7.
A ecocardiografia e/ou ventriculografia ajudam a identificar a situação e a comprovar a disfunção sistólica ventricular esquerda, ao revelarem, na forma clássica da MT, acinesia ou hipocinesia apical e/ou mesoventricular esquerda extensa, com a base do VE preservada ou hipercinética, conferindo-lhe, assim, o seu aspeto característico (estreito na base e com abaulamento apical) que lhe deu o nome4,5. Estas anomalias de movimento da parede, tipicamente, estendem-se para além do território vascular de uma única artéria coronária, sugerindo que o atordoamento miocárdico, mais do que uma possível necrose, é o mecanismo subjacente à disfunção aguda do VE3,5. A fração de ejeção (FE) do VE também se encontra diminuída no momento da admissão, apresentando um valor médio entre 20 e 49%4,7. Por vezes, pode encontrar-se, ainda, um gradiente de pressão intraventricular dinâmico transitório4. A repetição desta avaliação, cerca de seis a oito semanas depois, mostra uma recuperação completa da função do VE, nomeadamente em termos de contratilidade e de FE7.
A ressonância magnética (RM) cardíaca pode ser particularmente útil, uma vez que pode demonstrar a ausência de necrose miocárdica, dado que não há realce tardio com o gadolíneo, para além de que é o melhor meio para diagnosticar o envolvimento do ventrículo direito (VD) nesta miocardiopatia, outrora considerado esporádico, mas cada vez mais significativo (em 26 a 30% dos doentes)5,14. A disfunção sistólica do VD está associada a FE do VE mais baixa, com envolvimento mais frequente do ápex e ocorrência de derrame pleural, atribuindo-se o atingimento variável deste ventrículo a diferenças na intensidade dos desencadeantes iniciais ou na irrigação sanguínea7,14.
DiagnósticoAbe e Kondo8, em 2003, propuseram critérios de diagnóstico para esta síndrome, dividindo-os em major (alterações do movimento do VE e do eletrocardiograma [ECG]), minor (presença de stress desencadeante, elevação das enzimas cardíacas e dor torácica) e de exclusão (hemorragia subaracnoideia, feocromocitoma, miocardite…)8.
Mais tarde, em 2004, foram aprovadas guidelines para o diagnóstico da MT, desenvolvidas pelo Comité de Pesquisa da Miocardiopatia Idiopática do Japão e baseadas em dados recolhidos em inquéritos enviados a investigadores nesta área. Estas incluem uma definição da MT, critérios de exclusão e referências para o diagnóstico15.
Contudo, à medida que os conhecimentos sobre a MT evoluem, os critérios para o seu diagnóstico vão sendo atualizados. Assim, e dado que a MT também pode ocorrer em mulheres mais novas ou até mesmo em homens e na ausência de um stress precipitante, a idade, género e presença de fator precipitante não foram incluídos nos critérios mais recentes, bem como a documentação da reversibilidade da disfunção sistólica do VE, uma vez que se tenta estabelecer o diagnóstico na altura da admissão hospitalar do doente7.
Desta forma, um grupo de especialistas da Mayo Clinic, em Rochester, propôs um conjunto de quatro critérios de diagnóstico, que têm que estar obrigatoriamente presentes na admissão, para que se possa fazer o diagnóstico de MT, e que são os mais utilizados atualmente como referência nos vários estudos publicados. São eles:
hipocinesia, acinesia ou discinesia transitória dos segmentos mesoventriculares esquerdos com ou sem envolvimento apical; as anomalias de movimento da parede regional estendem-se para além de uma única distribuição epicárdica vascular; um stress desencadeante está frequentemente, mas não sempre, presente;
ausência de DAC obstrutiva ou de evidência angiográfica de rotura aguda de placa;
novas alterações eletrocardiográficas (elevação do segmento ST e/ou inversão da onda T) ou modesta elevação da troponina cardíaca;
ausência de feocromocitoma e miocardite7.
FisiopatologiaOs mecanismos subjacentes à MT têm sido alvo de muitos estudos e várias teorias têm sido propostas. Uma delas atribui esta síndrome à presença de aterosclerose coronária oculta, ocorrendo rotura de uma placa, que, assim, levaria a isquémia aguda. Isto foi defendido por Ibanez et al.5, que relataram em todos os doentes do seu estudo a presença de uma artéria descendente anterior esquerda longa, que se «enrolava» em torno do ápex, o que poderia explicar a extensa acinesia apical observada na MT5. Contudo, a prevalência desta particularidade anatómica é baixa entre os doentes com MT, para além de que o desenvolvimento de isquémia miocárdica, ainda que transitória e num contexto de DAC oculta, requer a presença de um trombo intracoronário, facto que nunca foi demonstrado nestes doentes5,7.
Outra hipótese colocada é a de um espasmo coronário, que teria de ocorrer em múltiplos vasos, por forma a explicar as anomalias de movimento que se estendem para além do território de uma só artéria coronária epicárdica5. Aqui as evidências são divergentes, com alguns autores a conseguirem provocar espasmo multivaso com a infusão de ergonovina ou acetilcolina em doentes com MT, enquanto outros demonstram a sua ausência4,5.
A disfunção microvascular coronária também tem sido proposta como mecanismo explicativo da MT, baseada em estudos que descrevem um grau de perfusão miocárdica anormal e diminuição da reserva de fluxo coronário nestes doentes5,13,16. Foi ainda relatada captação apical de fluorodesoxiglicose gravemente reduzida na tomografia por emissão de positrões, sugerindo a existência de um defeito metabólico, possivelmente mais marcado do que as alterações na perfusão. De qualquer modo, permanece incerto se a disfunção microvascular tem um papel causador na MT ou se é consequência de um processo de dano miocárdico primário5.
A teoria mais aceite atualmente é a de um aumento na libertação local de catecolaminas, levando à estimulação miocárdica adrenérgica e consequentes alterações na contratilidade cardíaca3.
Sabe-se que o stress emocional e físico pode induzir uma estimulação do sistema límbico. Assim, a amígdala e o hipocampo que são, juntamente com a ínsula, as principais áreas do cérebro implicadas na emoção e memória, desempenhando ainda um papel central no controlo da função cardiovascular, podem, quando estimuladas, levar a excitação dos centros medulares do sistema nervoso autónomo. Estes, por sua vez, vão estimular os neurónios pré e pós-sinápticos, levando à libertação de norepinefrina e seus metabolitos neuronais. Simultaneamente, é induzida também a libertação de epinefrina da medula da glândula suprarrenal. Estas catecolaminas estimulam o coração, quer através dos nervos simpáticos cardíacos e extracardíacos, quer pela corrente sanguínea, ligam-se aos recetores adrenérgicos dos vasos e induzem toxicidade nos miócitos cardíacos3.
Esta hipótese foi defendida por Wittstein et al.17 que relataram, nos doentes com MT, um aumento significativo nos níveis plasmáticos de epinefrina, norepinefrina, dihidroxifenilglicol e ácido dihidroxifenilacético, consistente com uma síntese aumentada de catecolaminas, sua recaptação e metabolismo neuronal. Também o neuropéptido Y, armazenado nos nervos simpáticos pós-ganglionares, se encontrava significativamente elevado. Por outro lado, o aumento dos níveis de metanefrina e normetanefrina, que são metabolitos das catecolaminas extraneuronais, estava dentro de um intervalo similar ao observado em doentes com EAM Killip classe III, sugerindo que a toxicidade cardíaca é mediada mais por catecolaminas libertadas diretamente no coração por conexões neuronais do que por aquelas que o atingem pela corrente sanguínea3.
As hormonas sexuais também podem exercer influências importantes neste eixo neuro-hormonal simpático e na reatividade dos vasos coronários, uma vez que as mulheres com idade mais avançada parecem ser mais suscetíveis ao atordoamento miocárdico mediado simpaticamente, especulando-se sobre uma possível alteração pós-menopausa da função endotelial em resposta aos níveis reduzidos de estrogénios4. Novos modelos animais sugerem que o estrogénio pode suprimir os recetores adrenérgicos miocárdicos, atenuar o eixo hipotálamo-simpático-suprarrenal e aumentar as substâncias cardioprotetoras18.
As catecolaminas podem diminuir a viabilidade dos miócitos cardíacos através da indução de sobrecarga de cálcio mediada pelo AMP cíclico e radicais livres de oxigénio. Esta sobrecarga é confirmada pelos achados histológicos miocárdicos de necrose nas bandas de contração, infiltração neutrofílica e fibrose, que justificam, assim, a disfunção ventricular3. O padrão típico de acinesia apical com contratilidade basal preservada pode explicar-se pelo facto de, apesar de a base ter uma maior densidade de terminações simpáticas e maior conteúdo em norepinefrina, ser o ápex aquele que apresenta uma maior vulnerabilidade à ação das mesmas, possivelmente por poder existir na zona apical uma maior densidade de recetores4,5.
Estas anomalias de movimento da parede apical e mesoventricular, com contração normal ou hipercinética da base, podem, nalguns casos, induzir uma obstrução dinâmica transitória no trato de saída do VE3.
Esta obstrução, por outro lado, pode ser encarada não como consequência mas como causa da MT. Com efeito, numa situação de desidratação ou de aumento massivo de catecolaminas por stress físico ou emocional, as mulheres mais idosas, que frequentemente têm um septo sigmoide, podem desenvolver uma obstrução do trato de saída do VE potencialmente grave, levando a isquémia apical como resultado do aumento do stress da parede e diminuição do fluxo coronário subendocárdico5,19. Não há, no entanto, progressão para enfarte subendocárdico, porque, quando a isquemia se torna demasiado intensa, a função contrátil fica de tal forma comprometida que há uma diminuição da força exercida pelo miocárdio à volta das paredes da câmara de elevada pressão, reduzindo o gradiente intracavitário e permitindo novamente o fluxo coronário19. Contudo, esta obstrução não está descrita em todos os casos de MT, para além de que este mecanismo não explica as variantes que poupam o ápex ventricular5.
Estas variantes morfológicas do VE incluem: a disfunção do segmento mesoventricular esquerdo, com ápex e base preservados, hipercontráteis, descrita como síndrome do abaulamento mesoventricular; e a hipocinésia basal isolada, também denominada MT inversa3,5,20,21. Não se sabe qual o motivo desta distribuição das anomalias do movimento da parede, mas especula-se que possa estar relacionado com diferenças na inervação autónoma, estimulação adrenérgica do coração e variações interindividuais na localização e densidade dos recetores3,22. As diferentes variantes podem ocorrer num mesmo indivíduo, atribuindo-se estas distintas recorrências a uma possível alteração na sensibilidade dos recetores adrenérgicos e no nível de stress e de catecolaminas em cada situação22.
A MT parece, ainda, ter uma ocorrência preferencial durante a manhã e nos meses de verão, o que se atribui à provável relação entre as catecolaminas e os centros responsáveis pela regulação dos ritmos temporais do nosso organismo, e que pode ser útil em termos de alerta e prevenção durante estes períodos particularmente vulneráveis23.
A hemorragia subaracnoideia e o feocromocitoma também podem levar a alterações reversíveis do movimento da parede ventricular esquerda, semelhantes às da MT, presumivelmente devido à libertação local de norepinefrina no coração, pelo que é importante excluir estas patologias nestes doentes12,13.
A miocardite como etiologia desta síndrome, apesar de sugerida, foi excluída, uma vez que nem na biopsia endomiocárdica nem na RM cardíaca se encontram achados compatíveis com a mesma e os anticorpos virais são negativos em todos os doentes avaliados4,7.
Ainda assim, não há uma definição clara, singular e inequívoca para a fisiopatologia da MT, uma vez que a informação sobre esta síndrome é limitada e baseada principalmente em situações clínicas individuais (case reports) ou em séries das mesmas, muitas das vezes com casuísticas que incluem poucos doentes, sendo a maioria dos estudos retrospetivos e com curtos períodos de follow-up após a alta hospitalar4.
Particularidades a nível celular e molecularDada a apresentação clínica semelhante entre a MT e o EAM, vários estudos têm sido feitos para tentar perceber se a nível celular e molecular existem diferenças que possam ajudar na distinção e na clarificação da sua fisiopatologia.
Pirzer et al.24 verificaram que as concentrações dos mediadores de inflamação e dos marcadores da atividade plaquetária e dos monócitos podem ser úteis na diferenciação das duas entidades. O marcador da ativação das plaquetas CD62P, diretamente envolvido na ligação das mesmas às células endoteliais e leucócitos, está diminuído nos doentes com MT comparativamente àqueles que se apresentam com EAM. No momento da admissão, o mesmo se passa em relação à IL-6, que é um fator inflamatório chave na patogénese da aterosclerose e consequente doença cardíaca coronária, sugerindo que as respostas inflamatória e trombótica desempenham um papel minor na MT24.
A evidência de que a etiologia da MT não implica a oclusão aterosclerótica das artérias coronárias é, ainda, suportada por estudos que mostram níveis significativamente mais elevados de HDL-C e mais baixos de LDL-C e triglicéridos em doentes com esta síndrome, em comparação com aqueles com EAM, o que pode ter também implicações em termos terapêuticos, com a terapia hipolipemiante a merecer individualização, consoante cada caso25.
A MT é acompanhada de alterações morfológicas graves, que resultam potencialmente do excesso de catecolaminas e consequente disfunção microvascular e cardiotoxicidade direta. Contudo, estas alterações, que ocorrem ao nível de proteínas com importantes funções na contratilidade, como a α-actinina, actina e titina, são reversíveis dentro de alguns dias, observando-se uma normalização quase completa do arranjo estrutural intracelular, com recuperação da função ventricular26.
Esta rápida recuperação da função contrátil é suportada por estudos que demonstram uma ativação da via de sinalização PI3K/AKT (fosfatidilinositol 3-cinase/proteína cinase B) nesta síndrome. Esta cascata de sobrevivência ativada pode proteger os miócitos cardíacos da morte celular, contribuindo ainda para a rápida regeneração que aqui ocorre, uma vez que inibe diretamente a apoptose e fatores transcricionais pró-apoptóticos, e estimula a transcrição daqueles antiapoptóticos e o metabolismo celular. Todavia, não se sabe se esta ativação é favorável ou desfavorável: o aumento da sobrevivência celular, que é benéfico para a reparação dos tecidos, pode, por outro lado, levar ao crescimento celular descontrolado e à génese tumoral, pelo que deve ser feita mais investigação27.
TratamentoAtualmente, não existe um tratamento standard para doentes com MT, sendo que, na fase aguda, este deve ser dirigido à resolução da isquémia cardíaca. É extremamente importante realizar imediatamente cateterização cardíaca, dado que o diagnóstico de MT requer a exclusão de DAC obstrutiva, evitando-se, assim, uma trombólise desnecessária, para além de que, dada a apresentação similar com o EAM e na impossibilidade de distinção aquando da admissão do doente, não podemos negar a estes indivíduos os benefícios da angioplastia primária. Pelo mesmo motivo, deve iniciar-se terapêutica com aspirina, clopidogrel, nitratos, heparina intravenosa e β-bloqueantes5.
Depois de estabelecido o diagnóstico de MT, os agentes antiplaquetários e os nitratos devem ser descontinuados, optando-se por uma terapêutica meramente de suporte5. Dado que esta é uma síndrome induzida por catecolaminas, devem manter-se os β-bloqueantes e iniciar-se inibidores da enzima de conversão da angiotensina (iECA), até à recuperação da função cardíaca, evitando-se os β-agonistas e vasopressores, mesmo em situações de falência circulatória aguda, casos em que se dá preferência ao suporte circulatório mecânico3,5.
Assim, mesmo em casos de hipotensão ou choque cardiogénico, deve preferir-se a utilização do balão intra-aórtico de contrapulsação e a ventilação mecânica ao uso de inotrópicos, que seriam ainda mais deletérios28. Em casos de obstrução dinâmica do trato de saída do VE, nenhum dos anteriores deve ser utilizado, bem como os iECA, antagonistas dos recetores da angiotensina II e diuréticos, pelo risco de possível potenciação3,29.
Apesar de poder ser desencadeada por estímulos emocionais, a MT tem recebido pouca atenção na literatura psiquiátrica, e alguns estudos sugerem a utilização dos β-bloqueantes para prevenção da perturbação de stress pós-traumática e diminuição da intensidade de futuros impactos emocionais no estado funcional do doente. Também pode ser benéfico, no stress agudo, alterar a atividade autónoma do coração recorrendo a terapia relaxante, biofeedback, suporte social, meditação, hipnose, respiração lenta ou ioga, mas é necessária mais investigação neste campo30.
Os diuréticos são recomendados em casos de insuficiência cardíaca (IC), e a anticoagulação a curto prazo é indicada em doentes com fibrilhação auricular ou formação de trombos31.
Em termos de recorrência, estudos em animais mostraram que a lesão cardíaca induzida pela norepinefrina é mais efetivamente reduzida pelo pré-tratamento com α-bloqueantes do que com β-bloqueantes, o que está de acordo com artigos que relatam que o tratamento prévio crónico com β-bloqueantes não parece prevenir o desenvolvimento de MT32.
É importante não esquecer também o tratamento de causas secundárias da MT como o hipertiroidismo, apesar de não se saber se são as hormonas tiroideias que exageram a reposta às catecolaminas ou se é a natureza autoimune do mesmo que precipita esta miocardiopatia. Ainda assim, não se sabe qual o impacto da ausência da correção do hipertiroidismo no prognóstico da MT, conhecida por ser autolimitada11.
PrognósticoA grande maioria dos doentes com MT tem um excelente prognóstico, com história natural aparentemente benigna e recuperação integral da função ventricular, a qual ocorre de uma forma relativamente rápida32,33. Deste modo, há um desaparecimento por completo dos sintomas, alterações eletrocardiográficas, biomarcadores cardíacos e anomalias de movimento ventriculares dentro de seis a oito semanas, embora, por vezes, o traçado eletrocardiográfico possa levar anos a normalizar7,34. A mortalidade intra-hospitalar é baixa, sendo inferior a 2%7,35.
Contudo, alguns estudos recentes relatam resultados piores do que os esperados, com uma sobrevivência global de 93% após um período de follow-up, uma vez que a disfunção sistólica aguda que ocorre na MT com FE médias inferiores a 40% comporta um risco elevado de complicações agudas como insuficiência cardíaca, edema pulmonar, choque cardiogénico, arritmias auriculares ou ventriculares, defeito septal ventricular, rotura livre da parede, trombo apical ou hospitalização recorrente32,36.
A insuficiência cardíaca sistólica é a complicação mais comum da MT, ocorrendo em cerca de 45% dos casos, e merece, por isso, deteção e tratamento precoces. Assim, investigadores da Mayo Clinic desenvolveram uma escala de risco para o desenvolvimento de IC, atribuindo um ponto a cada um dos fatores que são significativos no momento da admissão (idade superior a 70 anos, presença de stress físico precipitante e FE inferior a 40%). Quanto maior a pontuação, maior o risco de desenvolvimento de IC aguda: um ponto está associado a 28% de risco; dois pontos a 58%; e três pontos a 85%28. Constatou-se, ainda, que doentes com níveis de proteína C-reativa mais elevados e FE mais baixa têm maior risco de choque cardiogénico e morte18.
Outra das complicações cada vez mais descritas é a rotura cardíaca, que está associada a um rápido declínio clínico e é fatal se não for reparada cirurgicamente. Entre os fatores de risco para esta complicação encontram-se o sexo feminino, a idade mais avançada, a elevação persistente de ST e pressão arterial e FE mais elevadas, o que sugere que pressões intracardíacas mais aumentadas predispõem a este desfecho. Com base nestes achados, especula-se que o uso de β-bloqueantes possa ser protetor da rotura cardíaca37.
Nos doentes que têm recuperação completa, a sobrevida a longo prazo é semelhante à da população geral com igual idade e género, sendo a recorrência da MT inferior a 10%7,31,38. De qualquer forma, recomenda-se um seguimento clínico prolongado no tempo8,39.
Recentemente, alguns investigadores constataram uma ativação das vias de sobrevivência celular na MT e especularam sobre a possibilidade de estas poderem desencadear um crescimento celular desregulado, podendo ser esta síndrome o ponto de partida para a génese tumoral27. Em contraste, há autores que defendem que as neoplasias, num contexto paraneoplásico, podem atuar como desencadeantes da MT, verificando uma maior ocorrência das mesmas (particularmente do carcinoma colorretal, da mama e de melanoma) em doentes com Takotsubo (em estudos retrospetivos)31,40. Especulam que, durante o processo de indução da autoproliferação, as células neoplásicas possam causar a desregulação dos recetores adrenérgicos, distorcendo a sua suscetibilidade e levando a MT, que não teria, assim, um prognóstico tão benigno quanto o pensado31. Outra teoria seria que um diagnóstico prévio de neoplasia poderia alterar os limites psíquicos para o stress e estímulos mais fracos levariam a aumentos inadequados da atividade simpática cardíaca40. Contudo, esta hipótese não explica o facto de esta síndrome não ocorrer em todos os indivíduos com essas neoplasias, nem tem em conta a real prevalência das mesmas na faixa etária preferencialmente afetada pela MT31.
ConclusãoEmbora a MT seja uma entidade cada vez mais sob investigação, o número de casos descritos é relativamente pequeno e ainda se desconhece muito sobre a sua fisiopatologia, tratamento e prognóstico8. Apesar de alguns países terem publicado os seus dados13, seria desejável o início de um registo em grande escala, num estudo alargado em termos de avaliação patológica, análise molecular e experimental, com possível definição de causas primárias e secundárias.
Conflito de interessesOs autores declaram não haver conflito de interesses.