Os circuitos de reentrada da taquicardia ventricular envolvem, por vezes, não só o endocárdio, mas também o epicárdio. A ablação de taquicardia ventricular por via epicárdica pode ser útil nessas situações.
ObjetivoO objetivo do estudo consistiu em avaliar a eficácia, segurança e complicações de uma série de doentes consecutivos submetidos a ablação de arritmias ventriculares com mapeamento por via epicárdica.
População e métodosForam incluídos no estudo todos os doentes submetidos a ablação de taquicardia ventricular com mapeamento por via epicárdica desde 2004 até 2012. De um total de 95 ablações, em nove doentes foi tentada a via epicárdica, oito do sexo masculino com 58±12 anos. Todos os doentes tinham sido previamente submetidos ou realizaram concomitantemente mapeamento endocárdico. A etiologia da arritmia era não isquémica em oito doentes e isquémica num. Comparou‐se o número de eventos nos seis meses anteriores ao procedimento epicárdico com os seis meses seguintes.
ResultadosO acesso epicárdico foi conseguido em oito doentes por via percutânea subxifoideia. Num caso não foi possível abordagem epicárdica por presença de aderências. Em nenhum dos doentes o procedimento foi repetido e não se verificaram complicações major no período intra‐hospitalar. Num seguimento médio de 3,5±1,2 anos registou‐se um acidente vascular cerebral num doente, não se registando outras complicações a médio/longo prazo, tendo a maioria dos doentes diminuído o número de episódios de taquicardia ventricular após ablação.
ConclusõesA ablação de taquicardia ventricular por via epicárdica foi utilizada eficazmente na diminuição da morbilidade em oito doentes com baixo risco de complicações a médio/longo prazo.
Reentrant circuits of ventricular tachycardia may involve not only the endocardium but also the epicardium. Epicardial ablation can be useful in these situations.
ObjectiveThe aim of this study was to assess efficacy, safety and complications in a series of consecutive patients who underwent ablation of ventricular tachycardia with epicardial mapping.
MethodsThe study included all patients undergoing ventricular tachycardia ablation with epicardial mapping from 2004 to 2012. Of a total of 95 ablations, an epicardial approach was attempted in nine patients, eight male, mean age 58±12 years. Endocardial mapping was performed in all patients previously or simultaneously. The etiology of the arrhythmia was non‐ischemic in eight patients and ischemic in one. We compared the number of events in the six months prior to the epicardial procedure and six months after.
ResultsPercutaneous epicardial access was achieved in eight patients. In one case it was not possible due to the presence of adhesions. In none of the patients was the procedure repeated and there were no major complications during hospitalization. In a mean follow‐up of 3.5±1.2 years, one patient suffered stroke; there were no other medium‐to‐long‐term complications and the number of ventricular tachycardia episodes was reduced in all patients after ablation.
ConclusionsEpicardial radiofrequency ablation of ventricular tachycardia was effective in reducing morbidity in eight patients, with a low risk of complications in the short and medium‐to‐long term.
As disritmias ventriculares são uma importante causa de morbilidade e de morte súbita. O seu tratamento inclui medicação, implantação de cardioversores desfibrilhadores e/ou ablação. Os cardioversores desfibrilhadores implantáveis (CDI) são eficazes na interrupção da taquicardia ventricular mantida (TV) ou fibrilhação ventricular (FV), tendo um forte impacto na prevenção de morte súbita. Contudo, não possuem a capacidade de alterar o substrato arritmogénico da doença1. A ablação, através de aplicação de energia, é a única opção disponível para eliminar/modificar os circuitos da TV.
A ablação percutânea é uma mais‐valia importante no tratamento de TV em doentes com cardiopatia estrutural e nos portadores de CDI com múltiplos choques. Foi tentada pela primeira vez em 19832, tendo tido um desenvolvimento significativo desde então. A sua taxa de sucesso nas cardiopatias estruturais, dependendo das séries, varia entre 50‐70%3,4. O sucesso do procedimento depende de fatores como a experiência do centro, capacidade de definição do circuito e etiologia da cardiopatia de base.
A ablação geralmente consiste na aplicação endocárdica de energia de radiofrequência em zona crítica para a manutenção da arritmia conhecida após mapeamento. Em doentes com cardiopatia estrutural, a taxa de recorrência da ablação endocárdica é aproximadamente 50%5,6. Uma das possíveis limitações desta abordagem prende‐se com a localização do circuito de reentrada. Por vezes, não se consegue atingir a zona crítica do circuito por esta se encontrar localizada no subendocárdio ou epicárdio. Foram identificados circuitos epicárdicos em 10‐30% dos doentes com cardiopatia isquémica e acima dos 30% nas TV associadas a cardiopatias não isquémicas7,8.
O mapeamento e ablação epicárdica estavam inicialmente reservados para o cirurgião cardíaco. Em 1996, Sosa et al. descreveram a técnica percutânea de mapeamento e ablação epicárdica9.
O objetivo deste estudo é descrever a experiência da Unidade de Arritmias do serviço de Cardiologia do Hospital de Santa Cruz no mapeamento e ablação epicárdica de arritmias ventriculares, apresentando aquela que julgamos ser a primeira série de doentes em Portugal.
População e métodosNa nossa instituição, entre 2004‐2012, num total de 95 ablações de TV, em nove foi tentado o acesso epicárdico. Oito doentes eram do sexo masculino e a idade média era de 58±12 anos. Apenas dois doentes apresentavam fatores de risco cardiovascular sendo estes hipertensão arterial e dislipidemia e nenhum apresentava comorbilidades importantes, como insuficiência renal crónica, doença pulmonar ou doença arterial periférica. A maioria dos doentes tinha o diagnóstico de miocardiopatia dilatada, previamente submetida a ablação endocárdica. Cinco doentes eram portadores de CDI, três por prevenção primária e dois por secundária.
ProcedimentoFoi utilizado um protocolo de sedação consciente com perfusão de propofol (2mg/kg/h) e remifentanil numa dose sempre inferior a 0,2μg/kg/min. As doses referidas foram adaptadas às necessidades específicas de cada doente. Os doentes foram monitorizados com Sat O2 e CO2 expirado por capnografia. Em todos os casos foram colocados cateteres no seio coronário e ventrículo direito (retirado para zona mais proximal se necessário registo de eletrograma hisiano). Num doente não foi possível acesso ao espaço epicárdico por presença de aderências, em seis casos o acesso epicárdico foi obtido de primeira intenção (após recorrência/insucesso de um primeiro procedimento e com doente referenciado especificamente para procedimento epicárdico) e em dois casos após mapeamento endocárdico por se suspeitar de origem epicárdica (no mesmo procedimento).
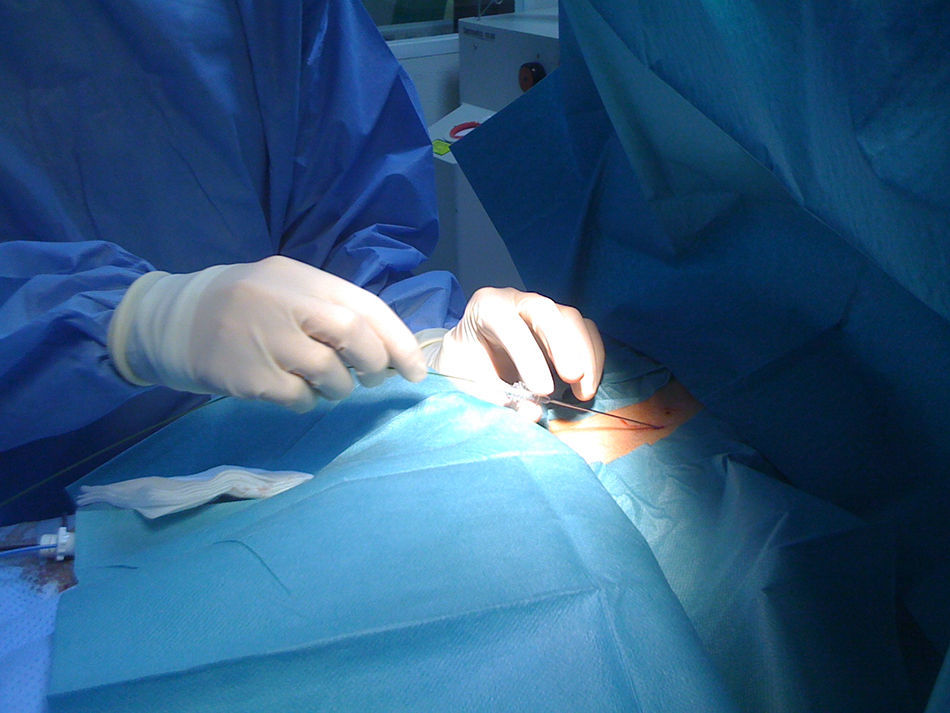
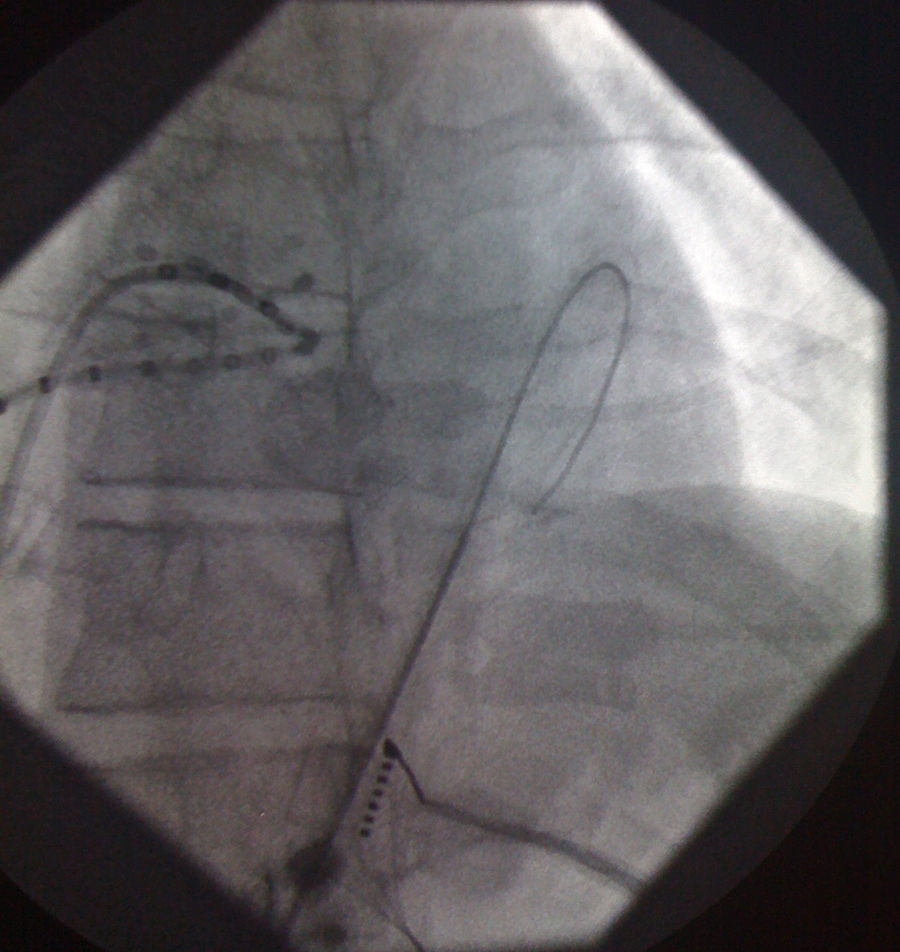
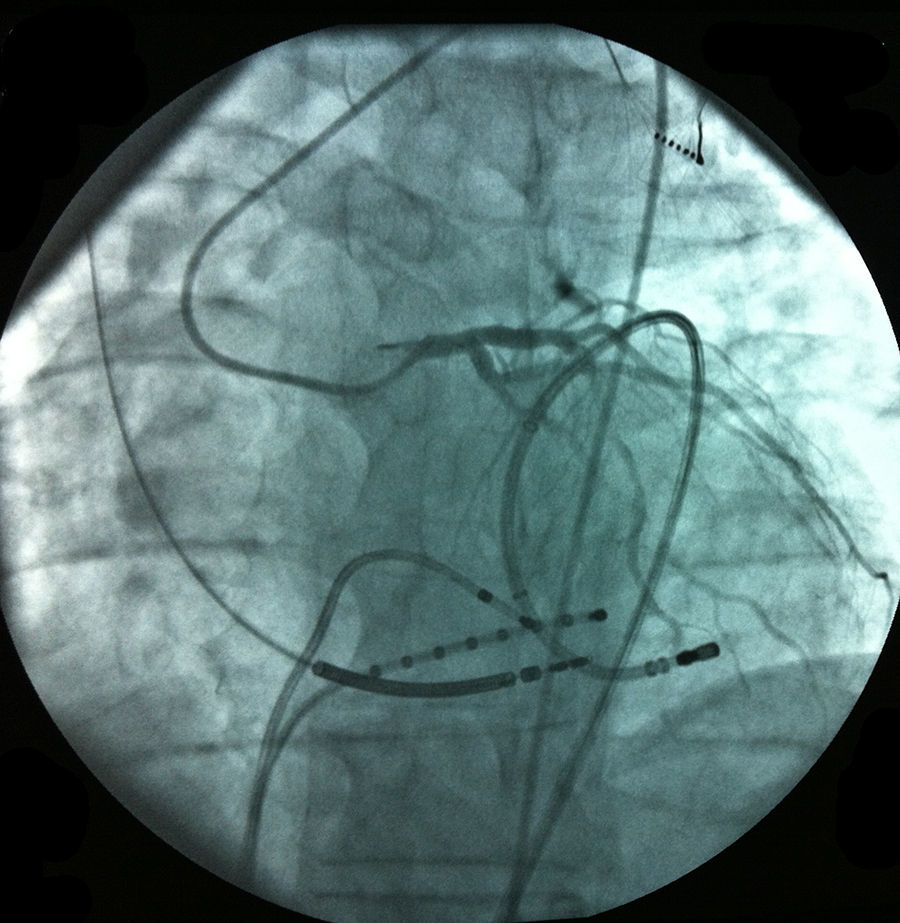
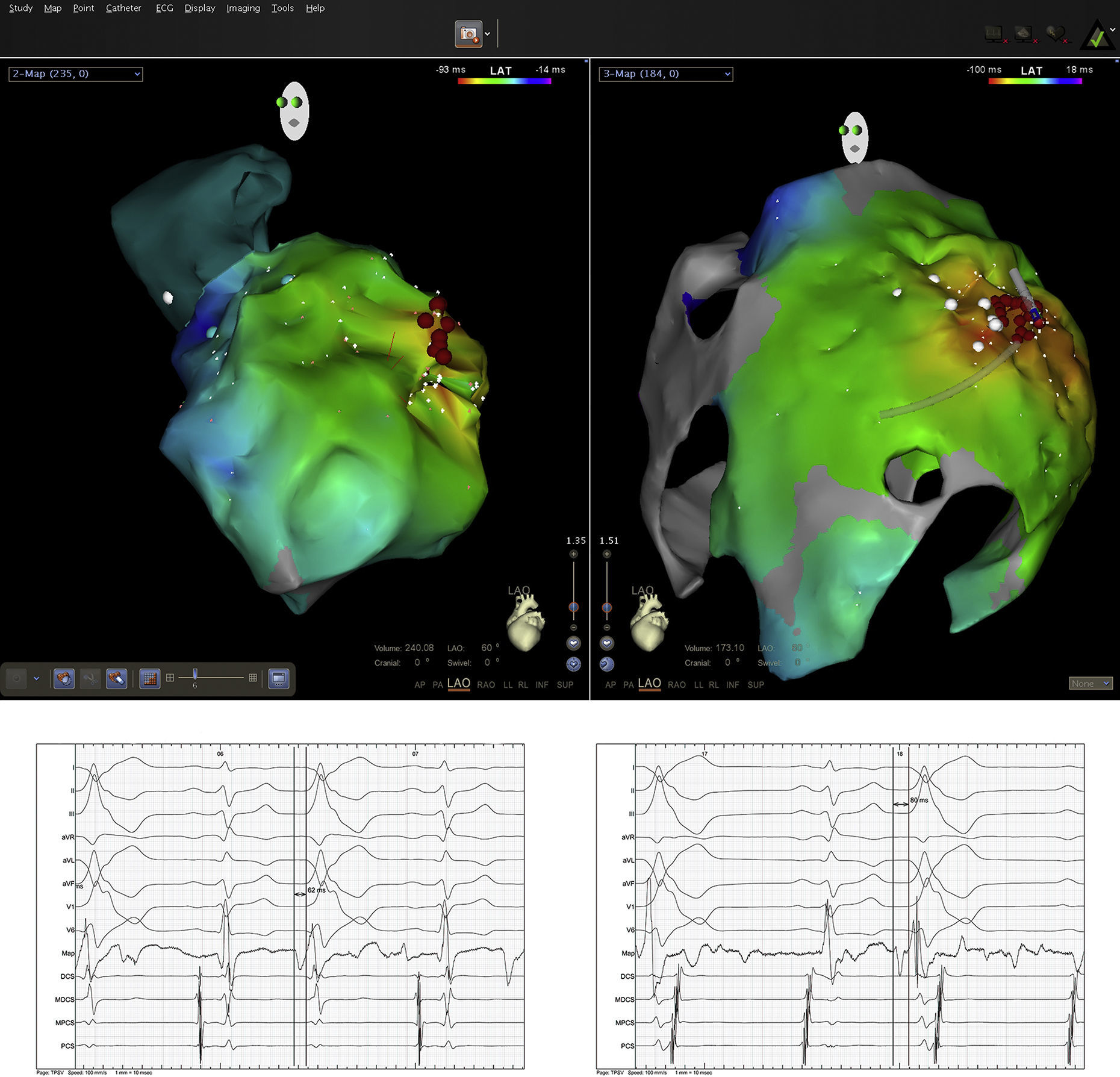
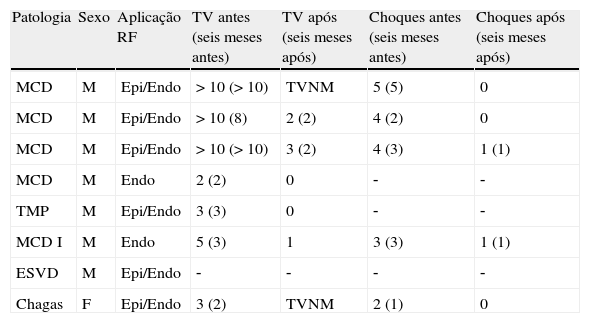
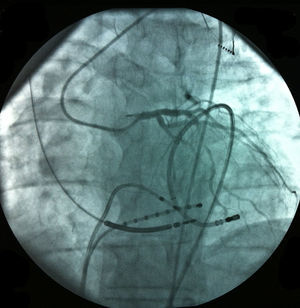
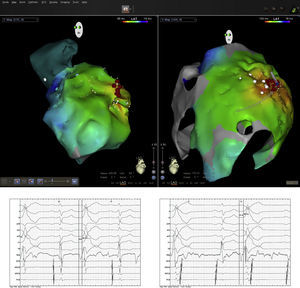
O acesso ao pericárdio efetuou‐se através de punção percutânea subxifoideia com agulha de Tuhoy (ou com agulha de kit de pericardiocentese) tal como descrito por Sosa et al.9,10. A punção foi efetuada entre o bordo esquerdo do apêndice xifoideu e o inferior da costela esquerda adjacente com a agulha na direção do ombro esquerdo (Figura 1). Uma correta posição está associada à visualização de entrada de uma quantidade mínima (∼1ml) de contraste no espaço epicárdico inserindo‐se então um fio guia (Figura 2). Através do guia passou‐se um introdutor e posteriormente o cateter de ablação10. Após acesso ao espaço epicárdico administrou‐se heparina por via endovenosa (100U/Kg) para possibilitar a realização de coronariografia e ablação endocárdica concomitante com segurança. Uma vez dentro do espaço epicárdico, o manuseamento do cateter permite a exploração de toda a superfície epicárdica e consequente mapeamento11 (Figuras 3 e 4). O cateter utilizado nos dois primeiros casos foi de 4mm, sendo que nos últimos seis casos foi usado cateter irrigado. A estratégia de ablação foi baseada na identificação do istmo crítico para a manutenção da taquicardia com assistência de mapeamento eletroanatómico (sistema CARTO, Biosense Webster) em todos os casos. Os parâmetros de radiofrequência utilizados dependeram do tipo de cateter e foram 20‐50W para o de 4mm e de 15‐30W para o irrigado (8‐15cc/min). Durante o procedimento, a drenagem do espaço epicárdico foi realizada com cateter pigtail por períodos fixos de aproximadamente 15 minutos ajustados à necessidade do doente e após procedimento através do introdutor por aspiração ocasional durante um período máximo de três horas. Em nenhum doente houve necessidade de utilizar corticoides ou anti‐inflamatórios.
As técnicas de mapeamento e ablação foram semelhantes às usadas no espaço endocárdico sendo que as manobras de entrainment através de pacing bipolar foram dificultadas pelo elevado limiar de estimulação da parede epicárdica. No mapeamento eletroanatómico foi considerada área cicatricial voltagem bipolar inferior a 0,1mv. No caso dos doentes com TV monomórfica com várias morfologias, todos eles tinham uma morfologia clínica dominante optando‐se por fazer ablação dessa mesma morfologia. Os doentes ficaram internados por um período de 24 horas. A realização de ecocardiograma pós procedimento limitou‐se aos doentes com queixas sugestivas sendo que nenhum apresentou derrame pericárdico. Em todos os doentes foi efetuada coronariografia antes da aplicação de energia, para excluir proximidade de artérias coronárias (aplicação de energia a uma distância sempre superior a 5mm de artéria coronária). Ainda durante os procedimentos foi também efetuado pacing (28mA com 2ms) ao longo da parede lateral do ventrículo esquerdo para capturar nervo frénico esquerdo identificando no mapa tridimensional a sua localização e consequentemente evitar a sua lesão durante a aplicação de energia.
Comparou‐se o número de eventos seis meses antes do procedimento epicárdico e seis meses após. Registaram‐se os eventos arrítmicos e choques de CDI principalmente através da interrogação dos dispositivos, mas também em ECG e Holter 24 horas.
ResultadosA abordagem percutânea subxifoideia foi conseguida com sucesso em oito doentes. Em seis a ablação epicárdica funcionou como terapêutica de segunda linha após tentativa endocárdica e em dois casos o procedimento foi combinado. A etiologia era não isquémica em sete doentes e isquémica num. Quatro doentes tinham miocardiopatia dilatada idiopática onde foi possível identificar cicatriz póstero‐septal, póstero‐lateral ou ântero‐lateral por critérios de voltagem na totalidade dos casos; um doente de nacionalidade brasileira emigrante em Portugal há cinco anos tinha doença de Chagas; um doente tinha cardiopatia isquémica em fase dilatada e compromisso significativo da função ventricular esquerda; um doente tinha taquicardiomiopatia; e um doente tinha extrassistolia ventricular muito frequente (24.730 extrassístoles ventriculares no Holter 24 horas) da câmara de saída do ventrículo direito sintomática. Todos os doentes estavam sob terapêutica farmacológica antiarrítmica (classe IC, II ou III), cinco possuíam CDI (Tabela 1). Nenhum doente tinha sido previamente submetido a cirurgia cardiotorácica.
Caracterização da população submetida a ablação por via epicárdica
| Sexo | Patologia base | CDI na altura da ablação | Ablação endocárdica prévia | Tipo de arritmia | Fatores de risco cardiovascular | Fração de ejeção | NYHA na altura da ablação | |
| 1 | M | Miocardiopatia dilatada idiopática | S | 3 | TV monomórfica (mais do que uma morfologia) | S | <35% | III |
| 2 | M | Miocardiopatia dilatada idiopática | S | 1 | TV monomórfica com mais do que uma morfologia | N | 40% | II |
| 3 | M | Miocardiopatia isquémica | S | N | TV monomórfica | S | <35% | II |
| 4 | M | Miocardiopatia dilatada idiopática | S | 1 | TV monomórfica | N | <35% | II |
| 5 | M | Miocardiopatia dilatada idiopática | N | 1 | TV monomórfica com mais do que uma morfologia | N | 42% | II |
| 6 | M | ESV CSVD | N | N | ESV | N | >55% | ‐ |
| 7 | F | Doença de Chagas | S | 1 | TV monomórfica | N | 45% | ‐ |
| 8 | M | Taquimiopatia | N | 2 | TV monomórfica | N | 42% | III |
CCT: cirurgia cardiotorácica; CDI: cardioversor desfribrilhador implantável; CSVD: câmara de saída do ventrículo direito; ESV: extrassístole ventricular; F: sexo feminino; M: sexo masculino; N: não; S: sim; TV: taquicardia ventricular.
Num caso, a presença de aderências impediu o acesso epicárdico, não tendo sido possível avançar com o procedimento. Noutro caso (doente com extrassistolia ventricular frequente), a aplicação de radiofrequência não foi eficaz por provável presença de gordura epicárdica a condicionar o procedimento. Nos oito doentes em que a abordagem foi possível, em seis foi aplicada radiofrequência epicárdica. Foram induzidas em média duas TV por paciente sendo identificados circuitos epicárdicos em 75% dos doentes. Em sete casos (seis deles durante aplicação no espaço pericárdico) verificou‐se interrupção da taquicardia durante a aplicação de radiofrequência, não se conseguindo induzir novamente TV, traduzindo uma taxa de sucesso imediato de 87,5%. A doente com patologia de doença de Chagas foi diagnosticada com acidente vascular cerebral após episódio de hemiparesia esquerda, uma semana após ablação (procedimento combinado), não apresentando sequelas do evento. Não se verificou mais nenhuma intercorrência relacionada com o procedimento.
SeguimentoNum período de seguimento médio de 3,5±1,2 anos (seis meses a seis anos), todos os doentes estão vivos. Comparando os eventos seis meses antes do procedimento e seis meses após, constatou‐se uma diminuição do número de TV e choques de CDI. No grupo de doentes com miocardiopatia dilatada, dois apresentaram um seguimento livre de novos episódios de TV mantida. Nos restantes dois constatou‐se uma diminuição significativa não só de arritmias, como também de choques de CDI. Na doente que apresentava doença de Chagas não se verificaram novos episódios de TV após ablação epicárdica. Por provável presença de gordura epicárdica, não foi possível o alívio sintomático significativo no doente que apresentava extrassistolia frequente. O doente com taquicardiomiopatia encontra‐se livre de eventos com melhoria da fração de ejeção (>55%) e o doente com cardiopatia isquémica diminuiu o número de eventos. Nos doentes com seguimento mais longo observou‐se que a tendência para a diminuição de eventos manteve‐se (Tabela 2).
Apresentação dos resultados antes e após ablação epicárdica (juntamente com os resultados seis meses antes e seis meses após)
| Patologia | Sexo | Aplicação RF | TV antes (seis meses antes) | TV após (seis meses após) | Choques antes (seis meses antes) | Choques após (seis meses após) |
| MCD | M | Epi/Endo | >10 (>10) | TVNM | 5 (5) | 0 |
| MCD | M | Epi/Endo | >10 (8) | 2 (2) | 4 (2) | 0 |
| MCD | M | Epi/Endo | >10 (>10) | 3 (2) | 4 (3) | 1 (1) |
| MCD | M | Endo | 2 (2) | 0 | ‐ | ‐ |
| TMP | M | Epi/Endo | 3 (3) | 0 | ‐ | ‐ |
| MCD I | M | Endo | 5 (3) | 1 | 3 (3) | 1 (1) |
| ESVD | M | Epi/Endo | ‐ | ‐ | ‐ | ‐ |
| Chagas | F | Epi/Endo | 3 (2) | TVNM | 2 (1) | 0 |
ENDO: endocárdica; EPI: epicárdica; ESVD: extrasistolia da câmara de saída do ventrículo direito; F: sexo feminino; M: sexo masculino; MCD: miocardiopatia dilatada; MCD I: miocardiopatia dilatada isquémica; RF: radiofrequência; TMP: taquimiopatia; TV: taquicardia ventricular; TVNM: taquicardia ventricular não mantida.
Os doentes com seguimento mais longo (dois doentes com seis anos) não apresentaram complicações secundárias ao procedimento a longo prazo.
DiscussãoNo estudo efetuado verificámos uma elevada taxa de sucesso no alívio sintomático dos doentes com baixo risco de complicações. Apesar das complicações descritas noutros ensaios ou análises multicêntricas (5% de complicações major agudas e 2% a longo prazo)14, em casos selecionados, o risco parece ser justificável na medida em que não existem alternativas terapêuticas para os circuitos epicárdicos. As principais patologias de base que apresentam este tipo de reentrada são as cardiopatias dilatadas não isquémicas, a displasia arritmogénica do ventrículo direito, estando a cardiopatia isquémica na terceira posição7. A seleção de doentes é manifestamente importante para a ausência de complicações, pois doentes que tenham sido previamente submetidos a cirurgia cardiotorácica (que é inclusivamente uma contraindicação relativa), valvular ou de revascularização coronária, apresentam maior risco de aderências e dificuldade em puncionar o espaço pericárdico e, portanto, um maior risco de punção ventricular direita ou outras complicações. A utilização de uma agulha de Tuhoy, injeção de contraste e fios guia compridos que garantam que nenhuma cavidade cardíaca foi puncionada são elementos que aumentam a eficácia do procedimento mas, acima de tudo, reduzem significativamente o risco de complicações5. Devido a ser uma técnica recente, não existem ainda estudos sobre possíveis efeitos adversos coronários a longo prazo. Apesar disso, é consensual que um bom compromisso entre a relação risco/benefício é a aplicação de radiofrequência a pelo menos 5mm de distância dos vasos coronários5. Devido ao risco de hiperplasia da íntima, a aplicação de radiofrequência em áreas adjacentes às artérias coronárias deve ser efetuada com precaução sob risco de trombose12,13. Não se verificou nenhum caso de enfarte agudo do miocárdio.
Os maiores riscos associados à punção subxifoideia e abordagem do espaço epicárdico são os de punção de estruturas intraperitoneais como o fígado, estômago e intestino grosso, principalmente em doentes com cardiopatias dilatadas ou hepatomegalia. Não se registou nenhuma destas complicações na série apresentada.
Outras complicações possíveis, com taxas inferiores a 1%14, como hemorragia, derrame/tamponamento pericárdico e rutura da parede ventricular, também não se verificaram.
O substrato para o desenvolvimento de TV monomórfica está associada à presença de áreas de cicatriz ventricular promovendo circuitos de reentrada. Geralmente, na cardiopatia isquémica estas áreas de fibrose são evidentes no endocárdio, o que facilita a ablação explicando o maior sucesso atingido nestes casos. Na cardiopatia dilatada não isquémica, áreas de baixa voltagem são difíceis de mapear, por vezes não se encontrando no endocárdio, o que complica o procedimento obrigando a recorrer mais vezes a outros tipos de abordagem15. Nos casos descritos de miocardiopatia dilatada idiopática foi possível identificar, através de mapeamento por voltagem, cicatriz na região póstero‐septal, póstero‐lateral e, apenas em um caso, ântero‐septal. Ao contrário da cardiopatia isquémica em que a maioria das cicatrizes de enfarte estão bem localizadas na parede endocárdica16, as cardiopatias dilatadas apresentam mais frequentemente cicatrizes no subendocárdio e epicárdio. Nestes casos, a localização da cicatriz responsável pela taquicardia e eventual ablação poderá só ser possível através de abordagem epicárdica17. Em casos como a doença de Chagas, a abordagem inicial deverá ser híbrida, dado que a probabilidade de existência de circuito epicárdico é de 70%18. Apesar disso, devido ao reduzido número absoluto de doentes com doença de Chagas, esta não é uma patologia que apareça no topo das intervenções. Apesar dos avanços na técnica de mapeamento e voltagem epicárdica, a ablação percutânea de taquicardia de etiologia isquémica com substrato endocárdico único mantém taxa de sucesso superior17,19.
Num dos casos apresentados a presença de gordura epicárdica condicionou a eficácia das aplicações. Este problema é frequente, está mais associado a doentes com doença coronária e limita a eficácia do procedimento mesmo com a utilização de cateteres irrigados20,21.
Permanece a dúvida sobre quais são os doentes que mais podem beneficiar desta técnica. Há critérios descritos que permitem aumentar o grau de suspeição da origem epicárdica da arritmia. Todos se baseiam no princípio de que a velocidade de condução no circuito é lenta na região epicárdica (o que origina um empastamento inicial do QRS) e mais rápida quando a superfície endocárdica é atingida. Estes critérios (como por exemplo a presença de uma pseudo onda delta durante a taquicardia) apresentam sensibilidade e especificidade não muito elevadas22. É discutível a vantagem da sua utilização23,24. Na nossa série de doentes optámos por selecionar casos em quem já se tinha tentado ablação endocárdica, independentemente da morfologia do QRS em taquicardia. Na doente com doença de Chagas, pela elevada prevalência de cicatrizes epicárdicas nesta patologia, optou‐se por abordagem epicárdica mais precocemente.
ConclusõesEm doentes selecionados, há claro benefício da utilização de ablação de TV por abordagem epicárdica com baixo risco de complicações.
Responsabilidades éticasProteção dos seres humanos e animaisOs autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com os da Associação Médica Mundial e da Declaração de Helsinki.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.